Операция шеде при hallux valgus: виды, показания
Способы оперативного лечения Hallux Valgus
При диагнозе халюс вальгус операция становится нередко единственным методом лечения. Патология представляет собой деформацию фаланги большого пальца стопы в результате чрезмерных нагрузок, чаще всего развивается у женщин. В начальной стадии еще можно корректировать дефект с помощью терапевтических методов. Но при раннем развитии халюс вальгус пациенты редко обращаются к врачу, так как ошибочно принимают вальгусную деформацию за обычную твердую мозоль.
Хирургическое вмешательство: показания и противопказания
Операция на вальгусной косточке рекомендована на 3–4 стадиях развития дефекта. Этот период характеризуются отклонением большого пальца наружу под углом 25–35°, а плюсневой косточки внутрь не менее, чем на 18°, что приводит к деформации остальных пальцев.
Грамотно подобранная терапия позволяет полностью избавиться от дефекта лишь у детей младшего и подросткового возраста, пока не завершено формирование скелета. У взрослых пациентов медикаментозное лечение и физиопроцедуры останавливают процесс деформации, но избавить от проблемы способна лишь операция халюс вальгус.
Нередко к оперативному вмешательству прибегают уже при отклонении сустава на 20°. Показаниями в этом случае становятся:
- выраженная боль;
- воспалительные процессы, препятствующие нормальной ходьбе;
- сильная отечность тканей;
- плоскостопие;
- развитие осложнений, таких как язвенные образования, инфицирование, нарушение походки;
- малая эффективность консервативной терапии.
Но даже при выраженной клинической картине не всегда можно прибегать к операции по исправлению вальгусной деформации. Противопоказаниями становятся:
- декомпенсация диабета;
- острая сердечная или легочная недостаточность;
- артериальная гипертензия;
- гнойные инфекции;
- нарушения свертываемости крови;
- заболевания кроветворной системы;
- хронические заболевания скелетного аппарата;
- тромбофлебит венозных сосудов ног.
Выделяют ряд относительных противопоказаний, среди которых обострение хронического воспалительного процесса, острое инфекционное заболевание. При артрите или артрозе хирургическая коррекция возможна, но возрастает риск послеоперационного осложнения. В этот период могут развиться:
- образование тромбов в сосудах нижних конечностей;
- инфицирование раны;
- асептический некроз головки плюсневой кости;
- нарушения в нервных связках;
- аллергические отеки;
- нарушение подвижности сустава;
- онемение в ступне.
Подобные осложнения развиваются редко, но полностью исключить риск их появления нельзя. Врачам важно подбирать для каждого больного оптимальный вид операции на основании детальной диагностики, а самому пациенту выполнять все назначения медиков.
Щадящее хирургическое вмешательство
Оперативное лечение при вальгусной деформации подразделяют более чем на 300 видов. Но все их можно объединить в несколько основных направлений:
- воздействие на костные структуры;
- воздействие на мягкие ткани;
- комплексные операции на стопах при вальгусной деформации, включающие воздействие и на костные, и на мягкие ткани.
Ранее при диагнозе hallux valgus врачи предпочитали иссекать головку сустава, что приводило к нарушению функциональности ступни. Теперь лечить проблему можно щадящими методами.
Малоинвазивная операция на стопах при вальгусных деформациях показана уже на начальном развитии патологии. В этом случае воздействие оказывается на сухожилия и мышечные ткани. В результате хирургического вмешательства устраняется дискомфорт при ходьбе, убирается внешний дефект. Но существует риск развития патологии в дальнейшем.
Малоинвазивное оперативное вмешательство проходит в несколько этапов:
- По обе стороны от большого пальца выполняют проколы, размеры которых не превышают 3-4 мм.
- Вводят в проколы микроинструменты и вскрывают часто сжатую при патологии суставную сумку.
- Даже незначительный надрез суставной сумки позволяет восстановить ось пальца;
- От кривизны избавляются, подпиливая кости микрофрезами.
- Все манипуляции отслеживаются на мониторе.
Отзывы пациентов подтверждают, что подобного рода процедуры не требуют длительного восстановления. Но так как в дальнейшем сустав может снова деформироваться, желательно носить удобную обувь, избегать ношения туфель на высоких каблуках, использовать ортопедические стельки, позволяющие снизить нагрузку на стопы.
Хирургическая реконструкция
Реконструктивные операции по вальгусной деформации стопы могут выполняться как при средних, так и достаточно легких дефектах. Основные этапы операции:
- В боковой плоскости ступни выполняют продольный надрез 2–4 см.
- Ликвидируют нарост, устанавливают сустав в правильное физиологическое положение.
- Восстанавливают связочный аппарат.
- Костные фрагменты крепят компрессионными винтами из титана. Элементы обычно не причиняют пациенту дискомфорта, поэтому в дальнейшем их не вынимают. Если через 3 месяца после операции винты извлекаются.
Отзывы пациентов позволяют судить о высокой эффективности реконструкции при незначительном дефекте.
Когда патология выявлена на поздней стадии, малоинвазивные и реконструктивные операции бесполезны, приходиться прибегать к радикальной хирургии.
Артродез — радикальная хирургия
При данном методе вальгусная деформация большого пальца стопы устраняется с помощью неподвижных сочленений. Но это никак не отражается на походке и двигательной активности больного. Напротив, операция позволяет быстро убрать дефект, а также избавить пациента от мучительной боли.
Прибегают к артродезу, если прочие методы ожидаемого результата не дали.
Основные этапы хирургического лечения:
- Выполняют открытый разрез.
- Удаляют поверхностные части головки проксимальной фаланги и первой плюсны.
- Фрагменты сустава прочно соединяют винтами.
Такие действия позволяют восстановить структуру сочленения, в результате чего полностью исчезает симптоматика. Винты в дальнейшем не удаляют.
Послеоперационный период
Программа реабилитация после операции халюс вальгус составляется индивидуально для каждого пациента. Учитываются общее состояние больного, вид операционного вмешательства, риск осложнений, наличие сопутствующих заболеваний.
В любом случае после хирургического лечения человек должен некоторое время придерживаться постельного режима. Но уже в первые сутки желательно начать разработку прооперированного участка — слегка шевелить пальцами стопы. Ходить разрешают на 3 сутки, используя специальные ортопедические ортезы. Это позволяет не нагружать прооперированный участок.
Нахождение в стационаре обычно не превышает 10–14 дней. Дальнейшая реабилитационная программа выполняется пациентом самостоятельно под контролем ортопеда. Чтобы избежать распространенных осложнений, следует точно выполнять все назначения:
- закрывать прооперированный участок полиэтиленовой пленкой при водных процедурах;
- не смещать повязку и не мочить ее;
- в течение 6 недель использовать при ходьбе костыль;
- В случае отечности, которая может сохраняться 3 месяца, делать холодные компрессы.
Назначают комплекс физиотерапевтических процедур, благодаря которому намного быстрее заживают раны и восстанавливаются костные структуры. В него входят:
Пренебрегать ими не стоит, так как операционное лечение халюс вальгус без должной реабилитации может дать лишь кратковременный эффект, и в скором времени патология начнет развиваться повторно.
Уже через 2 месяца после хирургии пациент может приступить к занятиям на велотренажере или посещать бассейн. Но нагружать стопу чрезмерно не стоит. Чтобы восстановление проходило эффективно, рекомендуется периодически держать ногу выше уровня головы, делать массаж свода стопы с помощью теннисного мячика. В ночное время желательно накладывать корректирующую шину.
В зависимости от вида операции полное восстановление потребует 4—6 месяцев. Все это время нужно носить обувь, специально предназначенную для фиксации прооперированного участка, не оказывающую на него давления.
Если при вальгусной деформации стопы необходима операция на обеих стопах, рекомендуется выполнять лечение поочередно для каждой ноги, делая перерыв в 3–6 месяцев для полной реабилитации уже прооперированного сустава.
При диагнозе hallux valgus не стоит предаваться отчаянию. Если выявлен дефект в тяжелой форме. Современная медицина обладает способами, позволяющими корректировать искривление сустава или полностью устранить вальгусную деформацию.
Операция при деформации большого пальца стопы (Hallux Valgus)
Автор: врач-травматолог Джамилова Лидия Муратовна
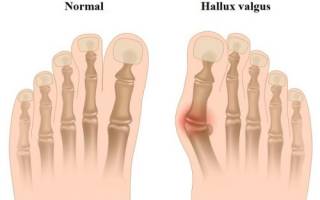
Вальгусная деформация стопы – ортопедическое заболевание, проявляющееся в патологическом изменении формы пальцев, при котором они занимают положение под углом друг к другу. Наиболее распространенной формой болезни является вальгусная деформация большого пальца стопы, которую можно легко определить по внешнему признаку – это выпирающий в сторону бугор в области пальцевого основания.
Патология не только приносит дискомфорт во время ходьбы и портит эстетику внешнего вида, но и приводит к развитию артрита, бурсита, нарушению кровообращения, травмам в области голеностопного устава. Причинами появления вальгусной деформации первого пальца стопы (Hallux valgus) являются:
- Эндокринные заболевания;
- Плоскостопие (поперечное и продольное);
- Ослабленные суставные связки;
- Возрастные дистрофические изменения в костной ткани (13% у пациентов старше 60 лет);
- Наследственная предрасположенность.
Есть многочисленные подтверждения того факта, что болезни в значительной степени подвержены балерины, а также женщины, предпочитающие носить обувь на высоких каблуках. Дисбаланс связочно-сухожильного комплекса, развивающийся при чрезмерно высокой эластичности суставов, приводит к поперечному плоскостопию, и как следствие, к Hallux valgus.
Развитие болезни
Медленное прогрессирование заболевания не всегда позволяет провести диагностику на ранней стадии, когда деформация поддается коррекции путем применения консервативной терапии и ортопедических приспособлений (ортезов). Появившееся мягкое образование у основания первого пальца часто принимают за мозоль, и используют традиционные методы для избавления от дефекта. Естественно, такое лечение не дает результата – со временем бугорок затвердевает, увеличивается в размерах, причиняет боль при ходьбе.
На следующей стадии первый палец заметно искривляется, отклоняясь к наружному краю стопы и смещая остальные пальцы. Плюснефаланговый сустав подвергается избыточным нагрузкам, что приводит к воспалительным и дегенеративным процессам в костной ткани (Hallux rigidus). При отклонении большого пальца на угол более 30 градусов происходит деформация всех пальцев стопы (молоткообразное искривление, натоптыши, врастание ногтя).
Стадии деформации
В ортопедии различают три степени Hallux valgus:
- I стадия. Угол отклонения первого пальца кнаружи менее 25 градусов, отклонение плюсневой кости во внутреннюю сторону менее 12 градусов.
- II стадия. Угол отклонения первого пальца кнаружи более 25 градусов, отклонение плюсневой кости во внутреннюю сторону менее 18 градусов.
- III стадия. Угол отклонения первого пальца кнаружи более 35 градусов, отклонение плюсневой кости во внутреннюю сторону более 18 градусов.
Степень деформации костно-суставного комплекса является главным фактором при выборе операции при вальгусной деформации стопы.
Показания к оперативному лечению
Главным показанием к операции является боль и дискомфорт при ходьбе, развитие воспалительных и деструктивных изменений в костных тканях. Вальгусная деформация стопы (Халюс Вальгус) может быть излечена консервативным способом только в детском и раннем подростковом возрасте, до окончания формирования скелета.
У взрослого человека можно лишь приостановить прогрессирование патологии, частично снять болевые ощущения, восстановить физиологическую нагрузку на разные отделы стопы, а также предотвратить развитие серьезных осложнений. Для этого используются ортопедические приспособления (стельки, вкладыши, фиксаторы, повязки). Полностью решить проблему с Hallux Valgus можно только хирургическими методами.
План операции разрабатывается индивидуально для каждого пациента, поскольку этот вид патологии отличается большим разнообразием проявлений и осложняющих факторов, наиболее распространенными из которых являются: бурсит малых пальцев, артроз плюснефалангового сустава, остеомиелит, артрит, инфекции мягких тканей.
Виды операций на стопе при HalluxValgus
Выбор методики проведения операции определяется характером патологии, тяжестью поражения тканей, наличием (отсутствием) относительных противопоказаний. На первой стадии применяется щадящая методика (mini–invasive), при которой в минимальной степени затрагиваются мягкие ткани и сухожилия.
Целью операции является восстановление эстетики внешнего вида стопы, устранение дискомфорта при ходьбе. Данный вид хирургии позволяет быстро восстановить физическую форму, безболезненно перенести период реабилитации. В то же время, не исключается вероятность развития вторничного процесс вальгусной деформации стопы в отдаленном будущем. При 3 степени вальгусной деформации малоинвазивные техники не применяются.
Малоинвазивная операция (mini–invasive)
Первая стадия – это иссечение костного нароста и подкожной слизистой сумки, прилегающей к основанию первого плюснефалангового сустава. Операция проводится под рентген-контролем (ЭОП), без открытого доступа к хирургическому полю. Для проведения манипуляций делается два небольших прокола по обе стороны первого пальца (3-4 мм).
С помощью микроинструментов осуществляется открытие суставной капсулы, проводится латеральный релиз (восстанавливается правильное положение оси первого пальца), часть косточек подпиливается с помощью микрофрез – для полного устранения деформации большого пальца. Малоинвазивная хирургия не предусматривает использование фиксаторов (штифтов, винтов, пластин или скоб).
Реконструктивные операции при вальгусной деформации стопы
Техника реконструктивной операции включает следующие этапы:
- Осуществляется небольшой продольный разрез (2-4 см) в области боковой поверхности стопы.
- Проводится латеральный релиз первого плюснефалангового сустава.
- Удаляется костный нарост (экзостозэктомия) с последующим восстановление суставной связки в области соединения плюсневой кости и первого пальца.
Перепиливается плюсневая кость по одной из методик:
- Остеотомия AUSTIN (шевронная, V-образный или L-образный контур);
- Остеотомия SCARF (Z-образная);
- Остеотомия AKIN (клиновидный распил в области проксимальной фаланги первого пальца);
- Проксимальная циркулярная (или клиновидная) остеотомия.
Операция по удалению косточки большого пальца (халюкс вальгус) заключается в следующем:
- Осуществляется фиксация сустава в неподвижном положении (создание искусственного анкилоза).
- Устраняется деформации стопы путем смещения компонентов первой плюсневой кости.
- Закрепляются костные фрагменты после остеотомии с помощью компрессионных титановых конструкций.
- Зашивается капсула, накладывается косметический шов.
- Накладывается стерильная и эластичная повязка.
Важный момент – при проведении шевронной остеотомии хирург постоянно контролирует положение сесамовидных костей с помощью ЭОП-Рентгена, учитывая, что область их смещения является ограниченной.
Вид анестезии (местное обезболивание или общий наркоз) выбирается индивидуально, по медицинским показаниям, и при обязательном согласовании с пациентом.
Видео: ход операции при вальгусной деформации стопы
Противопоказания к оперативному лечению Hallux Valgus
Абсолютными противопоказаниями к проведению хирургии являются:
- Тяжелые заболевания периферических сосудов (облитерирующий атеросклероз);
- Поражение периферической нервной системы вследствие диабета (диабетическая стопа);
- Болезни органов кроветворения;
- Гнойные инфекции.
Артриты и артрозы не являются противопоказаниями к оперативному лечению, но при выборе техники операции учитываются возможные осложнения в ходе самой хирургии, и в периоде реабилитации.
Возможные осложнения
После реконструктивной хирурги могут развиться те же осложнения, что наблюдаются при любой полостной операции:
- Тромбоз глубоких вен;
- Инфицирование тканей;
- Асептический некроз головки плюсневой кости (крайне редко встречаемое последствие);
- Снижение двигательной функции большого пальца;
- Повреждение нервной связки;
- Аллергический отек;
- Онемение пальцев;
- Боль в области подушечки стопы
Перечисленные осложнения возникают редко, в основном операцию пациенты переносят хорошо – как в молодом, так и преклонном возрасте.
Восстановление после операции
В первый день после операции показан постельный режим. Можно проводить легкую разработку стопы – несколько раз в день пациент осуществляет движение пальцами. Ходьба разрешена на третий день, и только в специальном ортезе, который снимает нагрузку с прооперированной части стопы.
Восстановление обычного режима ходьбы (без использования ортеза) – не ранее, чем через 6 недель. Полная реабилитация достигается в течение 4-6 месяцев ( по истечении этого срока можно активно заниматься спортом, носить обувь на высоком каблуке). Время пребывания в клинике под наблюдением врача – от 10 дней до двух недель. Пациент доложен знать, что отек в области стопы и нижней части голеностопного сустава после операции может сохраняться достаточно долго, до трех месяцев. Чтобы уменьшить отечность, в моменты отдыха применяют колодные компрессы
Для ускорения процесса реабилитации ногу (в положении лежа) держат на высоте. При превышении рекомендованных нагрузок может возникнуть чувство жжения и боль в области стопы, что иногда бывает вызвано смещением фиксатора. Следует ответственно отнестись к врачебным показаниям после операции – от пунктуальности соблюдения реабилитационных требований зависит скорость выздоровления.
Чтобы повысить эффективность заживление тканей и восстановление функциональности стопы, применяют сеансы ударно-волновой терапии, массаж (не менее 15 процедур) ноги (от стопы до бедра), электрофорез, лечебную физкультуру. Через два месяца после операции в программу восстановления включают плавание и занятия на велотренажере
Отзывы пациентов
Судя по отзывам пациентов, операция по исправлению деформации большого пальца, позволяет вернуться к привычному образу жизни, носить обувь на каблуке, не испытывая боли и кожного раздражения. Эстетичный вид стопы восстанавливается полностью, рецидивы при использовании титановых фиксаторов не развиваются.
Стоимость операции зависит от статуса медицинского учреждения, где проводится лечение, степени деструктивных изменений в костно-суставном комплексе, наличия (отсутствия) осложняющих факторов, типа выбранной хирургической методики. Средняя цена хирургии – 35 тысяч рублей, но в эту сумму не входит стоимость реабилитационного периода. «Операция плюс восстановление» – средняя сумма порядка.
Видео: удаление косточки большого пальца стопы лазером
Хирургическое лечение вальгусной деформации стопы: операция по удалению шишки
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
Факт! Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Любопытно! Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Операция McBride
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
Факт! При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
CHEVRON
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
SCARF
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Факт! Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.
К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Операция шеде при hallux valgus: виды, показания
Деформация плюснефалангового сустава – это не только косметическая проблема. Запущенный случай Hallux valgus в конечном итоге приводит к искривлению всех пальцев, что может причинять значительные неудобства при ходьбе. Существует масса консервативных методов лечения, но проблема в том, что они эффективны только на начальных стадиях. В остальных ситуациях операция неизбежна.
Деформация плюснефалангового сустава
Причины заболевания
Факторами риска в данном случае могут выступать:
10 мифов о вальгусе и его лечении
- наследственность;
- возрастные изменения;
- поперечное или продольное плоскостопие;
- слабые суставные связки.
Кроме этого, заболеванию нередко подвержены женщины, которые злоупотребляют ношением обуви на высоком каблуке. В некоторых случаях болезнь может быть профессиональной. Например, от деформации плюснефалангового сустава могут страдать балерины.
Вне зависимости от причин возникновения халюс вальгус, единственным методом, который позволит полностью избавиться от патологии, является операция.
Иногда, однако, удается избежать хирургических вмешательств – операция не требуется, если помощь оказана на ранних стадиях.
Развитие заболевания
К сожалению, специфика заболевания довольно часто не позволяет выявить его на начальных этапах развития. Основная проблема состоит в том, что порой сами пациенты принимают выступающий сустав за мозоль и пытаются избавиться от него различными известными им методами. Без надлежащей медицинской помощи заболевание прогрессирует, вызывая боли.
Поздние стадии сопровождаются необратимым процессом деформации всех пальцев на стопе в результате давления на них большого. Тогда операция необходима, большинство пациентов при hallux valgus на этой стадии испытывают такие неудобства, что они не возражают против хирургического вмешательства.
Ортопедами выделяются три-четыре стадии развития, наблюдаемые при халюс вальгус, каждая из которых требует операции:
- Отклонение большого пальца кнаружи под углом меньше, чем 25°, плюсневая кость в это же время обращена внутрь меньше, чем на 12°.
- Угол смещения пальца составляет 25°, плюсневой кости — 18°.
Как отражается Hallux Valgus на здоровье человека?
- Палец отклоняется на 20-30°, плюсневая кость обращается внутрь более, чем на 18°.
- Наблюдается сильный болевой синдром. Могут возникнуть серьезные осложнения. На данной стадии угол смещения пальца может превышать 35°.
Практически всегда осложнения, помимо медикаментозной терапии, требуют хирургического вмешательства.
Когда возникает необходимость в операции
Решение о необходимости и целесообразности операции должно приниматься врачом-ортопедом на основании осмотра и результатов необходимых анализов.
На поздних стадиях патологии hallux valgus оперативное лечение чаще всего показано уже при смещении сустава более чем на 20 градусов.
Практически всегда осложнения, помимо медикаментозной терапии, требуют хирургического вмешательства.
Показаниями к проведению оперативного вмешательства служат следующие симптомы:
- боли;
- отечность;
- воспаление;
- плоскостопие;
- неэффективность других методик терапии;
- усугубление патологии.
Прежде чем принять решение о хирургической операции, врач должен обсудить все показания и возможные противопоказания.
Противопоказания
Оперативное вмешательство не проводится, когда угол смещения составляет менее 20°. Также решение о нецелесообразности операции может быть принято на основании результатов анализов (клинического, а также биохимического исследования крови, рентгенографии).
Как отражается Hallux Valgus на здоровье человека?
Другие абсолютные противопоказания:
- нарушение свертываемости крови;
- сердечно-сосудистые патологии в острой стадии;
- резистентная гипертония;
- варикозное расширение вен нижних конечностей;
- тромбозы ног;
- нарушения кровообращения (болезнь Рейно, облитерирующий атеросклероз ног);
- патологии костно-суставного аппарата (артриты, артрозы);
- сахарный диабет.
При некоторых противопоказаниях операция возможна после курса лечения основного заболевания. Также нежелательно проводить оперативное вмешательство при различных воспалительных и инфекционных болезнях в острой и хронической стадии.
Приемы хирургического лечения
Выбор терапии зависит от степени поражения сустава и имеющихся противопоказаний. Существует около двухсот вариантов хирургического вмешательства для терапии данной патологии. Основные тактики хирургического лечения:
При некоторых противопоказаниях операция возможна после курса лечения основного заболевания
- малоинвазивные. Смысл процедуры в иссечении кости либо расширении суставной сумки. Восстановительный период в данном случае короткий, но при этом возникает высокий риск рецидива;
- реконструктивные. Довольно сложные операции, которые показаны при тяжелой деформации сустава. В данном случае определенные кости искусственно ломаются, а затем фиксируются в нужном положении винтами или скобами. Иногда, чтобы исправить деформацию, проводят фиксацию со спицами. Точно так же можно реконструировать и связки.
В некоторых ситуациях требуется комбинированная операция.
Подготовка к операции
Перед принятием решения о целесообразности оперативного вмешательства больному предстоит пройти целый комплекс обследований:
Вальгусная деформация стопы — симптомы и лечение
- Исследования крови. Они должны быть полными и объемными. Применяется клинический и биохимический анализ. Перед операцией назначаются специфические исследования на гепатит, ВИЧ, сифилис.
- Общий анализ мочи для определения уровня фосфатов и белка.
- Рентген стопы (боковая проекция).
- МРТ или КТ. Данные методики очень информативны, но, к сожалению, дорогостоящи.
Решение о виде анестезии принимает врач совместно с пациентом.
Как проходит операция
Длительность процедуры обычно занимает от 30 до 60 минут, но может зависеть от сложности.
Малоинвазивные операции обычно проводятся при местном обезболивании, реконструктивные – под общим.
Перед операцией пациент в обязательном порядке консультируется с анестезиологом. Контроль самого хирургического вмешательства проводится с помощью рентген-аппарата.
Вальгусная деформация стопы. Причины и лечение
Операции на мягких тканях
Иссечение мягких тканей эффективно при относительно небольшом отклонении (до 25°). Возможно сочетание с другими хирургическими операциями.
Распространенным способом иссечения мягких тканей является методика Мак-Брайда. Суть процедуры состоит в произведении надреза на мышце, которая приводит большой палец. Благодаря этому косточка становится правильно. После того как будет рассечена мышца, удаляют капсулу сустава сбоку, а само сухожилие подшивается к головке плюсневой кости. Таким образом, большой палец надежно фиксируется и не имеет возможности сменить положение. Реабилитация в данном случае займет до нескольких месяцев.
Как выполняется артродез
К этой методике относится операция Лапидус. Этот способ является самым радикальным. Он предполагает артродез поврежденного сустава. Достигается это путем репозиции ткани хряща. Суставу придают его естественное положение, а затем его фрагменты фиксируются при помощи пластины и закрепляются специальными винтами. Прежде чем закрепить их, удаляются поверхности суставов первой плюсны, а также головки первой фаланги большого пальца. Эти изменения позволяют структуре ступни восстанавливаться.
Распространенным способом иссечения мягких тканей является методика Мак-Брайда
Необходимо ношение ортопедических ботинок, обеспечивающих правильное распределение нагрузки на больную ногу, в течение примерно 8 недель после проведения операции.
Проксимальная и дистальная остеотомия
Если деформация сустава значительная, необходимо прибегнуть к остеотомии. Наиболее часто используется методика Шеврона. При ней перелом плюсневой кости выполняется в виде буквы V. Кость смещают латерально, а потом при помощи компрессорных винтов производится фиксация.
Метод проксимальной остеотомии предполагает разрез тканей стопы от основания первого пальца до плюсневой кости. Сечение кости имеет вид буквы Z. Фиксация производится титановыми винтами. Эту методику используют в особо сложных случаях (отклонение до 40°).
Возможные осложнения
Развитие некоторых осложнений не исключено как в ходе операции, так и в период реабилитации. Это может быть:
Операция при вальгусной деформации стопы: виды, восстановление
- инфицирование тканей;
- повреждение нервов нижних конечностей;
- тромбоз;
- асептический некроз.
То, насколько удачно пройдут операция и реабилитация, будет зависеть от соблюдения всех рекомендаций врача.
Восстановительный период
Реабилитация после операции занимает разное время, в зависимости от сложности халюс вальгус. Сразу после операции необходима полная иммобилизация. Затем больному можно слегка размять ступню – пошевелить пальцами. На 3 сутки можно с осторожностью начать ходить в специальном приспособлении – ортезе. Он фиксирует ногу в естественном положении.
Обычно первые 10-14 суток пациент находится в больнице под наблюдением врача. За это время он проходит курс инъекций антибиотиков и других лекарственных препаратов при необходимости. Для полного восстановления после операции будет необходим комплекс физкультуры ЛФК. Лечебная гимнастика разрешается примерно с 3-го месяца реабилитации, до этого пациент может получать массажи, электрофорез, ударно-волновую терапию.
Поскольку в некоторых случаях возможен рецидив заболевания, рекомендуется отказаться от узкой обуви на высоком каблуке.
Операция удаление косточки на большом пальце ноги
Что такое вальгусная деформация? Вальгусная деформация большого пальца стопы является достаточно неприятным заболеванием. Деформация развивается постепенно, при этом наблюдается увеличение выпуклости внутренней стороны стопы, и смещение наружу большого пальца. Халюс вальгус (другое название данной патологии) чаще всего наблюдается у женщин. Связано это с тем, что у представительниц прекрасного пола связочный аппарат слабее, более податлив к растяжениям при нагрузках.
Развитие
На начальных стадиях симптоматика практически отсутствует. Могут проявляться:
- дискомфорт во время ходьбы;
- незначительная болезненность из-за натирания в месте выпуклости кости;
- гиперемия кожи в области выпирания.
Если не принимаются никакие лечебные меры, больной продолжает вести прежний образ жизни, то состояние ухудшается. При этом появляется сильная боль в области измененного сустава, выпирающая кость сильно натирается, присоединяется воспалительный процесс. Больным становится труднее подобрать удобную обувь.
На этом этапе большой палец сильно отклонен в сторону, может ложиться сверху или под вторым пальцем. Боль в области сустава возникает независимо от типа выбранной обуви, а из-за постоянного натирания воспаление не утихает.
Причины
К факторам, которые провоцируют развитие данной патологии относят:
- плоскостопие — в большинстве случаев поперечный вид;
- слабость связочного аппарата и сухожилий, чрезмерная податливость к растяжению;
- обувь на высоких каблуках, без каблука, с узким носком;
- чрезмерные нагрузки на нижние конечности — из-за избыточной массы тела, тяжелого физического труда, перегрузок во время тренировок, беременности;
- гормональные нарушения организма;
- трофические нарушения нижней конечности;
- травмы.
Когда нужна операция на большом пальце ноги
Придерживаются следующих показаний к удалению косточки на ноге:
- усиление болевого синдрома;
- значительная деформация плюснефалангового сустава;
- хронический воспалительный процесс в области выпирания косточки;
- повреждения кожных покровов и прилегающих костных тканей в области деформации;
- неэффективность консервативных методов лечения;
- снижение двигательной активности;
- появление хромоты.
Необходимо как можно раньше начать лечение, так как постепенно снижается эластичность и растяжимость связок, что приводит к затруднению восстановления прежнего вида конечности.
Подготовка к операции на косточке
Операция по удалению hallux valgus требует серьезных подготовительных мер. Она должна проводиться опытными специалистами, при наличии современного оборудования и необходимого инструментария.
Во время подготовки обязательным этапом является сдача анализов. Проводится исследование биохимических показателей, подсчитывается количество форменных элементов крови. Все это необходимо для оценки общего состояния организма и его функций, а также исключения признаков воспалительного процесса.
В некоторых случаях требуется сдача анализов для определения уровня гормонов в крови и специфических маркеров, которые могут подтвердить развитие злокачественного образования.
В подготовительный период, перед удалением шишек на ногах, обязательным является рентгенологическая диагностика . Делают рентгенологические снимки стопы в двух проекциях, для определения характера и степени деформации. В целях большей информативности можно использовать компьютерную томографию. Благодаря результатам, полученных из исследований, можно установить наиболее эффективный метод хирургического вмешательства.
Разновидности операций по удалению шишек на ногах
В зависимости от степени деформации, а также развития клинических проявлений используют различные методики. В случае незначительной деформации применяются малоинвазивные операции, которые заключаются в использовании лазера, фрез, подшивания прилегающих сухожилий. Запущенные случаи требуют более обширных вмешательств, во время которых производят искусственные переломы костей стопы, дальнейшее сопоставление отломков или полностью блокируют сустав.
Малоинвазивные методы
Лазерные операции
Операция на косточке большого пальца ноги с использованием лазера проводится на ранних стадиях патологического процесса . Хирургический доступ проводится через маленький разрез около самого выступа, что исключает образование рубцов и позволяет по максимуму восстановить эстетический вид ноги.
Существуют следующие виды операций при халюс вальгусе с применением лазера:
- Экзостэктомия — самый малоинвазивный метод, при котором через маленький разрез вводится лазер, затем проводится иссечение части головки плюсневой кости, а также образовавшегося костного нароста.
- Остеотомия — операция, требующая более обширного доступа. Суть метода заключается в восстановлении нормальной формы стопы, при помощи удаления проксимальной (ближней) фаланги большого пальца. После резекции проводят восстановление сустава.
- Резекционная артропластика — метод, при котором проводят резекцию суставных поверхностей плюсневой кости и проксимальной фаланги большого пальца. После резекции проводят протезирование сустава с восстановлением нормальной формы стопы.
Операция Шеде
С целью удаления внутренней части головки первой плюсневой кости, а также образовавшегося на ней нароста применяется операция Шеде. По ходу данной операции по удалению косточки на ноге производят маленький разрез под самой выпуклостью.
После чего вводят в рану головку фрезы, которая постепенно будет шлифовать саму головку и образовавшийся нарост. Такая обработка позволит уменьшить размеры косточки, а восстановительный период после нее продлится не более двух недель.
Операция Шеде-Брандеса
В качестве дополнения к операции Шеде, Брандесом была разработана дополнительная процедура, которая позволит корректировать форму стопы при более запущенных случаях.
Суть метода заключается в проведении резекции суставной поверхности проксимальной фаланги большого пальца, после проведения операции Шеде. А последующие две недели производят вытяжение большого пальца за дистальную фалангу.
Операция Шеде-Брандеса позволяет добиться восстановления эстетического вида без значительных манипуляций.
Операция Мак-Брайда
Метод Мак-Брайда позволяет при помощи маленького разреза произвести доступ к сухожилиям мышц сгибающей и отводящей большой палец. После полного выделения данных сухожилий они пересекаются и укорачиваются, затем прикрепляются в наружной части головки плюсневой кости. Последним этапом является удаление внутренней части головки и костного нароста (экзостоза), ушивание ран.
Реконструктивные методы
Хирургическое вмешательство по удалению косточки на ноге при помощи реконструкции, заключается в выполнении обширного доступа к пораженному суставу, произведении искусственного перелома костей, а также их резекции. Подобные операции проводят в случае развития значительной деформации стопы, а также развития артроза в измененном плюснефаланговом суставе.
Остеотомия
Заключается в произведении доступа к телу и головке первой плюсневой кости. После чего, при помощи специальной пилы выполняют остеотомию — создание искусственного перелома. В данном случае, в боковой проекции распил делают V-образного вида, что напоминает шеврон, от чего получило название — шевронная остеотомия.
Остеотомия SCARF
Операция на косточках на ногах по представленному методу проводится на диафизарной части первой плюсневой кости. Во время операции выполняется разрез от основания первой фаланги большого пальца до основания первой плюсневой кости. После чего производят остеотомию Z-образного вида. Затем головка плюсневой кости смещается в наружную сторону, удаляется ее внутренняя часть с образовавшимся наростом. Данный метод позволяет создать широкие контактные поверхности косточки, что приведет к их быстрому сращению. Соединенные косточки необходимо фиксировать при помощи двух титановых винтов.
Клиновидная остеотомия
Операция, направленная на удаление шишек на ногах при помощи клиновидной резекции заключается в произведении доступа к проксимальному участку — основанию плюсневой кости. После ее полного выделения, производится высечение маленького кусочка треугольной формы.
Вершина треугольника должна быть направлена внутрь. После чего края кости сопоставляются и фиксируются при помощи титановой пластины и винтов. Обязательным этапом является иссечение экзостоза на внутренней части головки плюсневой кости.
Артродез
К данному виду операции прибегают крайне редко. Удаление халюс вальгус при помощи артродеза является радикальным методом, при котором резецируют основание первой фаланги большого пальца и суставную поверхность головки плюсневой кости.
После чего косточки фиксируют между собой в физиологическом положении при помощи винтов. Некоторым людям отсутствие подвижности приносит дискомфорт. Но главная цель операции купирование болевого синдрома и исправление деформации.
Противопоказания и возможные осложнения
При наличии заболеваний сердечно-сосудистой системы необходимо обращать внимание на кровоснабжение деформированной конечности. В случае недостаточного кровоснабжения процесс послеоперационного восстановления замедляется. При этом в месте хирургического доступа может образоваться хронический незаживающий язвенный дефект, к которому присоединяется бактериальная инфекция.
Поэтому основными противопоказаниями к проведению восстанавливающих операций на стопах являются:
- атеросклероз магистральных сосудов;
- признаки развития диабетической стопы;
- полинейропатии — в особенности поражение периферических нервных волокон.
Перед проведением операции у таких больных необходимо провести полное обследование сосудов, кровоснабжающих нижние конечности.
Насторожить врача и поспособствовать смене тактики хирургического лечения могут артрит и другие ревматические заболевания. В таком случае оптимальным вариантом может стать малоинвазивная хирургия.
Осложнения
Хирургические методы рассчитаны на минимальное повреждение и удаление тканей, поэтому послеоперационный период у большинства пациентов протекает гладко, а прооперированная стопа больше не беспокоит.
Но в некоторых случаях может наблюдаться:
- болевой синдром;
- дискомфорт и болевые ощущения из-за титановых винтов, пластин, проволок;
- изменение походки;
- переломы;
Реабилитация
Восстановительный период обычно продолжается не более 8 недель. В первые две недели после операции больному необходимо ходить в гипсе, который позволит зафиксировать отломки после выполненной остеотомии. А в случае малоинвазивных методов хирургического вмешательства применяется специальный ортопедический ботинок Барука, снижающий нагрузку на переднюю часть стопы.
Больному рекомендуется вставать и ходить уже на следующие сутки после операции. Через 5 дней переводится на амбулаторное лечение, во время которого необходимо выполнять физиопроцедуры, а в дальнейшем разрабатывать прооперированную конечность.
Отзывы об операции
Отзыв пользователя Юлия Понамарева (клик для увеличения)
Отзыв пользователя Сорокина Марина о проведении операции по удалению косточки на ноге (клик для увеличения)
Комментарий пользователя Олли (клик для увеличения)
Выпускник Дальневосточного медицинского государственного университета. Ортопед-травматолог хирургического отделения в частной клинике Хабаровска. Отдает предпочтение оперативным методам лечения косточки на ноге.
Источники:
- Жильцов А.Н. О поперечном своде стопы и hallux valqus //0ртопед.травматол.-1978, -№11
- Wanivenhaus, H. A. (1989). On the Etiology and Therapy of Hallux Valgus with Metatarsus Primus Varus. Wien: Wilhelm Maudrich.
- Coughlin, M. J. & Jones, C. P. (2007). Hallux Valgus: Demographics, Etiology, and Radiographic Assessment. Foot & Ankle International, 28 (7), 759-776.
- Крамаренко Г.Н. Статические деформации стоп: Автореф.дис.докт.мед.наук.- Москва, 1979
- Отзывы на сайтах
- https://deti.mail.ru
- http://blagmama.ru
- https://deti74.ru
Если у вас остались вопросы, вы можете найти ответ в специальном разделе, либо задать свой вопрос нашим экспертам.