Мирингопластика: показания, послеоперационный период
Мирингопластика, что это такое. Как проводится мирингопластика в Израиле: этапы, подходы
Популярные материалы
Today’s:
Мирингопластика, что это такое. Как проводится мирингопластика в Израиле: этапы, подходы
Операция мирингопластики направлена на устранение прободения барабанной перепонки. Ее целость важна для нормальной передачи звука, защиты от инфекций. При обширном повреждении отверстие само по себе не затягивается, поэтому необходимо проводить хирургическое вмешательство.
Первый этап операции подразумевает заготовку аутотрансплантата. Для этого чаще всего используют кожный лоскут, изъятый из области за ухом. Также берут участок кожи с внутренней стороны плеча, бедра, используют фасцию височной мышцы, часть ушной раковины, вены, лоскуты, которым свойственна достаточная эластичность.
Срезанный тонкий лоскут очищают, промывают антибиотиком, высушивают. В случае краевой перфорации выкраивают участок из наружного слухового прохода, удерживаемый питающей ножкой.
Далее врач подготавливает перепонку для приживления лоскута – тонким скальпелем убирает огрубелости по краям, снимает тонкий слой эпидермиса. Это важно для хорошей приживаемости трансплантата. Хирурги нашей клиники проводят мирингопластику с помощью миниатюрных микроскопов и микроинструментов, позволяющих добиться высокой точности выполнения манипуляций.
Следующий этап – фиксация лоскута – самый важный, так как от него зависит успех операции. Трансплантат укладывают либо изнутри отверстия, либо снаружи. Если разрыв перепонки находится на границе со слуховым проходом, тогда иссекают участок кожи со стенки прохода и им перекрывают отверстие.
Для фиксации лоскута используют желатиновую губку, имеющую свойство со временем рассасываться. С помощи нее лоскут прижимают к перепонке в правильном положении, не позволяя смещаться. Очень важно зафиксировать его стабильное положение в течение первых 7 дней после операции, пока происходит срастание трансплантата с эпидермисом перепонки. Хирурги нашего медицинского комплекса имеют внушительный опыт проведения мирингопластики, поэтому процент приживаемости имплантата у них один из самых высоких в мире.
Операция проводится под общей анестезией, длится около 40 минут. После вмешательства пациенту укладывают в ухо турунды с антибиотиком. Наружные турунды меняют, начиная со 2-го дня после операции, внутренние – на 6-7-й день. По необходимости пациенту назначают прием антибиотиков, болеутоляющих средств, антигистаминных препаратов. Ежедневно в течение 6-7 дней орошают сосудосуживающими препаратами глоточное отверстие слуховой трубы.
Поскольку причиной прободения барабанной перепонки может выступать отит среднего уха, то перед операцией следует купировать воспаление. Обычно такое лечение подразумевает применение антибиотиков, промывание барабанной полости с помощью антисептиков, физиопроцедуры.
Перед операцией обязательно проводят диагностику, включающую такие исследования:
- Отоскопия.
- КТ височных костей.
- Аудиометрия.
- Определение функциональности среднего уха.
- Исследование полости среднего уха.
- Исследование проходимости слуховой трубы.
- Определение маркеров инфекционных заболеваний.
- Анализы крови.
- ЭКГ.
Минусы тимпанопластики. Улучшение слуха после тимпанопластики IV и V типа
Тимпанопластика IV типа является вариантом хирургического лечения в случаях, когда отсутствует барабанная перепонка и слуховые косточки, подножная пластинка стремени подвижна и существует сообщение с полостью сосцевидного отростка. Звук, поступающий из наружного слухового прохода, попадает непосредственно на подножную пластинку стремени, в то время как круглое окно является закрытым от этого звука пересаженной тканью, такой как височная фасция.
Если подножная пластинка стремени неподвижна, то она удаляется и заменяется жировым трансплантатом, этот механизм представляет собой V тип тимпанопластики . При обоих типах тимпанопластики, IV и V, отсутствует механизм передачи слуховых косточек, а сохранившийся уровень слуха зависит от акустической передачи.
Введение тканевого трансплантата с целью ограждения круглого окна от влияния звука повышает акустическую передачу путем увеличения разницы между звуковым давлением на овальное и круглое окно. Анализ модели IV типа тимпанопластики предполагает, что оптимальная реконструкция (при нормальной подвижности подножной пластинки стремени, достаточной жесткости трансплантата и адекватной аэрации круглого окна) приводит к максимальной акустической передаче с прогнозируемой остаточной потерей слуха всего лишь в 20-25 дБ.
Этот оптимальный результат согласуется с лучшими исходами тимпанопластик IV типа . Анализ данных также предполагает, что снижение подвижности подножной пластинки стремени, неадекватное акустическое прикрытие или неадекватная аэрация круглого окна, могут приводить к потере слуха до 60 дБ.
Схема тимпанопластики IV типа. Звук, поступающий из наружного слухового прохода,
воздействует непосредственно на подвижную пластинку стремени в овальном окне (OW),
в то время как круглое окно (RW) акустически защищено трансплантатом хряща.
Без передачи по цепи слуховых косточек, стимуляция улитки зависит от акустической передачи.
После опубликации данных о том, что менее 50% тимпанопластик IV типа имеют костно-воздушный разрыв менее 30 дБ, стало ясно, что во многих случаях эти реконструкции отнюдь не оптимальны. Следующие хирургические приемы могут улучшить результаты послеоперационного слуха:
(1) следует сохранять нормальную подвижность стремени, покрывая подножную пластинку тонким кожным трансплантатом, а не фасцией (фасция много толще, чем кожа и может увеличить сопротивление подножной пластинки стремени),
(2) круглое окно следует прикрыть фасциальным трансплантатом, укрепленным хрящом или материалом Silastic толщиной 1 мм (укрепление трансплантата таким образом увеличивает его жесткость и улучшает акустическое прикрытие) и
(3) следует создать условия, которые обеспечивают аэрацию ниши круглого окна и сохраняют подвижность его мембраны (в частности, можно сохранить всю здоровую слизистую оболочку протимпанума и гипотимпанума).
При V типе тимпанопластики разумно предположить, что подвижность жира, используемого для замены подножной пластинки, будет больше, чем подвижность подножной пластинки стремени в норме. Поэтому есть основания считать, что средние результаты улучшения слуха при V типе тимпанопластики будут лучше, чем при IV типе, особенно на низких частотах.
Эти предположения подтверждаются клиническими данными. В частности, в серии из 64 клинических случаев тимпанопластики V типа 86% ушей с благоприятными условиями для аэрации круглого окна имели костно-воздушный разрыв менее 20 дБ, что наблюдается в исходе оптимальных тимпанопластик IV типа.
Костно-воздушный разрыв после тимпанопластики IV типа: наилучший хирургический результат сравнивается с прогнозируемым, основанным на «максимальном» эффекте акустической передачи.
Прогнозируемые и полученные результаты сходны, костно-воздушный разрыв составляет приблизительно 20 дБ.
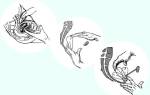
а – I тип: простая мирингопластика. Перфорацию барабанной перепонки закрывают фасцией или надхрящницей.
б – II тип: реконструкция поврежденной цепочки слуховых косточек путем замещения дефекта аутологичным костным или хрящевым трансплантатом,
в – III тип: прямая передача звуковых волн с барабанной перепонки на стремя (колумелла-эффект) с формированием неглубокой барабанной полости,
г – IV тип: цепочка слуховых косточек отсутствует. Звук передается непосредственно на овальное окно.
Круглое отверстие экранируют от звуковых волн. Формируют барабанную полость небольших размеров,
д – V тип: при этом типе тимпанопластики стремя фиксируют в овальном окне, добиваясь сращения его основания с краями окна, фенестрируют горизонтальный полукружный канал,
и звук передается на сформированное окно, как при аналогичной операции, выполняемой по поводу отосклероза.
В настоящее время от тимпанопластики IV и V типов отказались.
Вместо тимпанопластики IV типа выполняют операцию с интерпозицией только одной искусственной слуховой косточки (колумеллы), а вместо тимпанопластики V типа – операцию, подобную стапедопластике при отосклерозе.
Суть ее состоит в удалении основания стремени и интерпонировании костного, хрящевого или искусственного трансплантата.
Тимпанопластика сколько длится операция. Тимпанопластика, что это такое и как она проводится?
Тимпанопластика – это операция, выполняемая для реконструкции барабанной перепонки или костей среднего уха – молоточка, наковальни и стремечка. Она помогает частично или полностью вернуть слух, а также избавиться от хронического воспаления, которое не удается вылечить другими способами.
Тимпанопластика — операция на среднем ухе
Небольшие перфорации в барабанной перепонке обычно заживают самостоятельно. Однако, если дефект будет обширным или его причиной будет хроническое воспаление, то восстановление тканей может затянуться. Если процесс не остановить, то может произойти рубцевание тканей среднего уха и деформация слуховых косточек. Это влечет за собой ухудшение слуха, которое в конечном итоге может стать необратимым. Вовремя проведенная тимпанопластика поможет это предотвратить.
Интересно знать! Восстановление барабанной перепонки после отита должно произойти в течение 2-3 недель. Если этого не происходит, то нужно обратиться за дополнительной консультацией. Возможно, вам потребуется хирургия.
Тимпанопластика обычно проводится в амбулаторных условиях отоларингологом – врачом, специализирующимся на диагностике и лечении расстройств и заболеваний ушей, носа и горла. Суть операции заключается в ревизии полости среднего уха, восстановлении подвижного соединения цепи слуховых косточек вместе с барабанной перепонкой, и последующем закрытии отверстия в ней.
Стоимость тимпанопластики в Московских клиниках – от 24000 руб.
Мирингопластика послеоперационный период. Мази, препараты и компрессионная повязка
Обычно осложнения после отопластики возникают в ранний послеоперационный период. К ним относятся боли, отеки и гематомы. Врачи применяют все меры по устранению этих проявлений, что больше зависит от самого оперируемого, соблюдения им всех советов специалистов и индивидуальных особенностей его организма.
Профилактика осложнений начинается сразу после окончания операции и заключается в том, что на голову надевается послеоперационная компрессионная повязка. Она туго охватывает окружность головы и фиксирует ушные раковины. От правильного накладывания и применения этой повязки зависит косметический эффект операции.
Повязка держит ушные раковины в правильном положении до заживления раны, не давая тканям смещаться. Кроме того, защищает от ушибов во время сна и в быту, а также не дает распространяться отеку и гематоме, образующихся на месте операционного шва.
Компрессионная повязка делается из простого или эластичного бинта. Но современные производители разработали специальный бандаж – он выглядит, как повязка у теннисиста, но имеет липкую ленту, способную регулировать застежку и придавать изделию любую форму и любой размер. Пользоваться повязкой или бандажом необходимо от 7 до 14 дней – время зависит от того, как будет проходить восстановительный период.
Первая послеоперационная перевязка проводится через сутки. Делается это для ранней диагностики гематом. Салфетку на ране меняют на новую, поскольку прежняя пропитывается к тому времени кровью.
Салфетку смазывают ранозаживляющей мазью: эритромициновой, гентамициновой или тетрациклиновой. Следующая перевязка и осмотр проводится на 3-4 сутки, а через 8 дней делается третья перевязка.
Тогда уже отпадают концы рассасывающей нити или снимаются швы, если применялись шелковые нити для шва. Разрешается надевать повязку только на ночь, чтобы случайно не подвернуть ушную раковину.
Боли после операции бывают довольно часто – это самое распространенное осложнение после отопластики. Сильная боль около ушей в первые двое суток, говорит о большом давлении повязки на уши или на образование гематомы. Если сильная боль появилась через несколько суток, то это свидетельствует о наличие воспаления.
Если боли возникают периодически, то это происходит из-за регенерации ветвей большого ушного нерва или иных нервов, что подверглись пересечению во время операции. Чтобы избавить пациента от дискомфорта и боли, сразу после операции вокруг ушной раковины проводится обкалывание раствором Маркаина с Адреналином.
Пациенту назначаются лекарственные препараты для снятия болевых ощущений и ускорения заживления и восстановления тканей. Для каждого пациента препараты назначаются индивидуально, исходя из особенностей операции и самого оперируемого, возможных аллергических реакций. Для ускорения восстановления назначаются:
- анальгетики в таблетках ненаркотического действия;
- антибиотики широкого спектра действия;
- наружные средства в виде мазей, гелей и кремов.
Антибиотики применять 5–7 дней. Все препараты действуют комплексно и способствуют быстрому заживлению швов без воспалительных процессов. Обычно для снятия боли врач назначает Нимесулид или Кетанол – они наиболее действенны в этом случае.
Хорошо показали себя гомеопатические препараты «Арника» и «Троумель», как в виде таблеток, так и в форме мазей. Их необходимо применять в первые две недели для снятия отеков и устранения синяков.
За неделю до операции и две недели после нее следует пить Аскорутин, чтобы снизить ломкость и проницаемость сосудов. От выполнения всех рекомендаций и назначений и будет зависеть период реабилитации и то, сколько заживают уши после отопластики.
Мирингопластика
Функции барабанной перепонки
Барабанная перепонка (тимпаническая мембрана) — это плотная эластичная трехслойная мембрана, отделяющая тимпаническую полость среднего уха, в которой размещены слуховые косточки, от наружного слухового прохода (меатуса). В норме барабанная перепонка не имеет отверстий и является непроницаемой для воздуха и воды. Основными ее функциями являются участие в звукопроведении и защита полости среднего уха от проникновения в нее инфекции.
Размер тимпанической мембраны у взрослого не превышает одного квадратного сантиметра. При нарушении ее целостности у человека снижается слух. Повреждение барабанной перепонки сопровождается сильными болевыми ощущениями, потому что она иннервируется ветвями барабанного нерва.
Причины и клинические особенности
К причинам, которые приводят к разрывам барабанной перепонки, относятся средние отиты (острый или хронический гнойный), аэроотит, непосредственная травматизация (прямое повреждение), химическая или шумовая (акустическая) травма, перелом основания черепа.
Средний отит
Перфорация тимпанической мембраны возникает во втором периоде острого среднего отита. У больных на фоне сильной боли в ухе и высокой температуры в барабанной полости происходит накопление гноя, который прорывает тимпаническую мембрану. Сразу после прорыва пациенты обращают внимание на улучшение самочувствия, уменьшение боли в ухе, снижение температуры. Характерным признаком прободения перепонки на фоне острого среднего отита является гноетечение из уха на фоне облегчения состояния пациентов.
Длительный хронический мезотимпанит и эпитимпанит также приводят к прободению барабанной перепонки, которое трудно поддается консервативному лечению и сопровождается стойким снижением слуха, частыми головокружениями.
Аэроотит (аэрогенное прободение)
Аэроотит возникает вследствие резкого перепада атмосферного давления, что случается чаще всего при взлете или посадке. Резкое снижение давления воздуха на барабанную перепонку деформирует или разрывает ее только в случае сопутствующей непроходимости евстахиевой трубы.
Надрыв тимпанической мемебраны при аэроотите сопровождается заложенностью, болью, шумом, звоном в ушах, головокружениями и снижением слуха. При разрыве из пострадавшего уха появляются кровянистые выделения.
Прямое повреждение мембраны
Акустическая (шумовая) травма
Нарушение целостности тимпанической мембраны происходит от воздействия сильной шумовой (акустической) волны на нее. Такое может произойти, например, при взрыве или резком включении громкой музыки. Разрыв сопровождается резкой болью, шумом, звоном в ушах, снижением слуха. Некоторые пациенты даже теряют сознание от болевого шока. Последствиями сильной акустической травмы может быть контузия головного мозга.
Наличие крупного дефекта тимпанической перепонки или стойкого разрыва, который не устраняется с помощью проводимой консервативной терапии, являются показанием к проведению операции мирингопластики.
Диагностика разрыва
Разрыв тимпанической мембраны легко установить с помощью отоскопии — диагностической неинвазивной процедуры осмотра слухового прохода. При разрыве барабанной перепонки отоскопия позволяет оценить состояние меатуса, собственно барабанной перепонки и, в ряде случаев, структур среднего уха. Для ее проведения используют ушные воронки и лобный рефлектор или современный отоскоп, который совмещает в себе ушную воронку, источник света и увеличительный прибор.
Чтобы барабанная перепонка стала доступной для осмотра, необходимо предварительно очистить слуховой проход от серы, грязи, крови, выделений или инородного тела. При отоскопии определяются:
- усиление сосудистого рисунка при небольшом травмировании;
- кровоизлияния в мембрану при акустических травмах;
- видимые дефекты при значительных повреждениях;
- место разрыва с неровными краями, а также внутреннюю стенку барабанной полости;
- гематому тимпанической полости.
Кроме отоскопии, при подозрении или установлении факта перфорации барабанной перепонки проводятся дополнительные обследования: стабилографию, вестибулометрию, аудиометрию, калорическую пробу, акустическую импендансометрию, электрокохлеарографию, камертональное исследование. С помощью этих диагностических методов уточняется степень повреждения структур внутри тимпанической полости и оценивается уровень снижения слуха.
Методика операции
Методика восстановления барабанной перепонки заключается в закрытии дефекта аутотрансплантатом — кожным лоскутом, который берут за ухом самого пациента. Аутотрансплантат в отличие от синтетических или лоскутов из кожи животных быстрее приживается и не отторгается организмом.
После взятия кожного лоскута в наружный слуховой проход вводят специальный микроскоп, с помощью которого контролируются все действия хирурга. Для операции используются миниатюрные инструменты. Ними приподнимают перепонку, «освежают» края дефекта, накладывают лоскут и фиксируют его рассасывающимися шовными материалами.
После реконструкции перепонки в меатус ставят тампон, обильно смоченный раствором антибактериального препарата. С определенной периодичностью слуховой проход необходимо очищать, а тампон — менять. Место взятия кожного лоскута за ухом ушивают, сверху накладывают асептическую повязку.
Послеоперационный период
Операция, как правило, не требует госпитализации больного в стационар. Он находится в палате под медицинским наблюдением лишь до того момента, пока отойдет от наркоза (в случае применения общего наркоза).
Болевые ощущения у пациента после мирингопластики возникают после того, как проходит наркоз. Чтобы их уменьшить, больным назначаются обезболивающие средства. В первые дни после операции пациентам запрещено сморкаться, чихать, усиленно дышать или сильно кашлять: эти движения повышают давление в тимпанической полости, что может вызвать расхождение швов на барабанной перепонке.
У некоторых больных после операции наблюдается головокружение, гул и шум в ушах, чувство дискомфорта в оперированном ухе, затруднение открывания рта или болезненность в ухе при его открытии. Эти симптомы объясняются присутствием в ухе тампона и отечностью оперированной области. После того, как он будет извлечен из наружного слухового прохода, подобные ощущения прекращаются. Рана за ухом заживает в течение 5-7 дней. При очередном осмотре пациент хирург снимает наружные швы.
В течение месяца после мирингопластики пациентам запрещено купаться в водоемах, бассейнах, нырять, а также летать на самолетах. Любое резкое изменение атмосферного давления может привести к повторному разрыву тимпанической мембраны. Спустя месяц вопрос о возможности авиаперелетов или посещений бассейна необходимо решать с лечащим врачом.
Возможные осложнения
Мирингопластика — оперативное вмешательство, которое, как и любая другая операция, имеет свои осложнения. У некоторых пациентов во время операции или в раннем послеоперационном периоде могут возникать кровотечения из ран. При неправильной тактике ведения восстановительного периода или несоблюдении пациентом правил поведения в этот период может произойти инфицирование операционной раны, что грозит гнойным отитом.
При операции могут быть повреждены ветви нерва, проходящего позади тимпанической мембраны. Эти ветви являются чувствительными и отвечают за вкусовые ощущения. Их повреждение вызывает онемение половины языка и нарушение восприятия вкуса.
У некоторых пациентов, особенно аллергиков и астматиков, существует вероятность развития аллергической реакции на медикаменты, применяемые для анестезии. Чтобы избежать этого осложнения, анестезиолог перед операцией должен собрать подробный аллергологический анамнез и оценить анестезиологические риски.
Небольшие повреждения барабанной перепонки могут заживать самостоятельно. Но в некоторых случаях самозаживление может осложниться гнойным или адгезивным отитом. Нужна мирингопластика или нет при возникновении дефекта тимпанической мембраны, должен решать врач, взвешивая все «за» и «против» оперативного вмешательства.
Цена мирингопластики зависит от объема операции, местонахождения и формы собственности клиники. При этом, чем крупнее город, тем стоимость операции будет дороже. Так, например, пластику барабанной перепонки в Ростове-на-Дону можно сделать за 2-6 тысяч, а в Москве — за 3-12 тысяч рублей. Если мирингопластика является лишь заключительным этапом одного из видов тимпанопластики, ее стоимость увеличивается за счет стоимости этой операции. При выборе места проведения мирингопластики пациентам нужно ознакомиться с отзывами других пациентов о клинике и ее отохирургах: известное название медицинского учреждения не гарантирует высокого качества проводимых операций.
Тимпанопластика
Что такое тимпанопластика
Тимпанопластика – это хирургическое вмешательство при хроническом гнойном среднем отите операция, с целью восстановления поврежденных структур среднего уха, барабанной перепонки и улучшения слуха.
К сожалению, хронический гнойный средний отит является частым заболеванием. Его развитию способствует неправильное и несвоевременное лечение острого гнойного среднего отита, из-за чего может образоваться перфорация барабанной перепонки (отверстия в ней). Через перфорацию в барабанную полость проникают болезнетворные бактерии, поэтому выделения из уха могут наблюдаться в течение многих лет.
Несвоевременное лечение гнойного отита приводит к серьезным осложнениям и может стать причиной таких болезней, как менингит, тромбоз сосудов головного мозга, абсцесс головного мозга.
Воспалительный процесс не ограничивается слизистой оболочкой барабанной полости, но также ведет к разрушению костных структур – стенок барабанной полости, слуховых косточек. Со временем возникает не только прогрессирующее снижение слуха, но могут быть и тяжелые гнойные осложнения – менингит, тромбоз сосудов головного мозга, абсцесс мозга.
Показания и противопоказания
Хирургическое вмешательство является необходимым в следующих случаях:
- центральная или краевая перфорация барабанной перепонки, то есть присутствует ее повреждение, которое приводит к смещению слуховых косточек;
- перфорация барабанной перепонки без выраженного воспаления среднего уха;
- фиброз среднего уха;
- тимпаносклероз;
- полипы среднего уха;
- хроническое воспаление среднего уха с выраженным нагноением.
Абсолютным противопоказанием к операции является:
- тяжелое общее состояние;
- обострение хронических заболеваний;
- гнойные осложнения и сепсис;
- полная глухота;
- средний адгезивный отит;
- стойкие нарушения проходимости слуховой трубы – это могут быть как врожденные аномалии, так и формирование спаек и рубцов в результате воспаления.
Относительные противопоказания:
- эпидермизация барабанной полости – абсолютное замещение слизистой барабанной полости эпителием наружного слухового прохода;
- функциональная (временная) непроходимость слуховой трубы;
- заболевания верхних дыхательных путей;
- аллергические заболевания в стадии обострения;
- острый воспалительный процесс в среднем ухе.
Врач оценивает необходимый объем оперативных вмешательств и всегда сообщает пациенту о возможных рисках.
Подготовка к операции
В период подготовки к операции проводится консервативное лечение. В полости среднего уха вводят сосудосуживающие, противовоспалительные и антибактериальные средства. Эти процедуры необходимы для санации (очистки) от инфекции – послеоперационная рана будет быстрее заживать и риск воспаления после операции значительно уменьшается. Одновременно улучшается проходимость слуховой трубы, что также очень важно для хорошего послеоперационного результата.
Как и перед любой другой операцией, пациент должен быть полноценно обследован. В обследование входят: общий и биохимический анализ крови, анализ мочи, коагулорамма, анализ крови на инфекции (гепатит В и С, сифилис, ВИЧ), ЭКГ.
За неделю до операции пациенту противопоказано принимать лекарственные средства для разжижения крови, например, Варфарин, а также нестероидные противоспалительные препараты, такие как аспирин или парацетамол.
В случае хронических заболеваний, во время подготовки пациенту будет необходимо проконсультироваться с профильным специалистом. За 6 часов до операции больному категорически запрещается есть, пить воду и жевать жевательную резинку.
Виды тимпанопластики
Мирингопластика – восстановление целостности барабанной перепонки. Такой вид тимпанопластики показан пациентам, у которых сохранены и подвижны все слуховые косточки в барабанной полости, нужно лишь закрыть перфорацию барабанной перепонки. Материалом для мирингопластики служит аутотрансплантат – лоскут кожи с подлежащими слоями берется за ухом у пациента. Собственные ткани хорошо приживаются и не отторгаются организмом, в чем их огромное преимущество в отличие от инородных материалов.
Тимпанопластика с оссикулопластикой – реконструкция не только барабанной перепонки, но и разрушенных слуховых косточек. При хроническом гнойном среднем отите слуховые косточки (их три – молоточек, наковальня и стремечко, их соединения друг с другом напоминают микроскопический сустав) могут быть повреждены вследствие постоянного воспалительного процесса. Без них невозможно проведение звука к воспринимающим нервным окончаниям внутреннего уха. Поэтому недостающие элементы этих косточек замещаются искусственными протезами слуховых косточек, изготовленных из тифлона, биокерамики и других синтетических материалов. В нашей клинике используются современные титановые протезы фирмы «Kurz». Если цепь слуховых косточек имеет минимальные разрушения, то возможно обойтись без искусственных материалов – сохранные элементы несколько перестраиваются, с сохранением их подвижности. Завершающим этапом хирургического вмешательства является мирингопластика.
В случае срастания двух поверхностей среднего уха после осложнения отитами, возможно проведение восстановления барабанной полости с помощью остатков барабанной перепонки и трансплантантов, соединяющих ткани между собой.
Все виды тимпанопластики проводятся с помощью современного микроскопа для отохирургии фирмы «Karl Storz».
Анестезия
Операция проводится под местной анестезией – в стенки наружного слухового прохода и в заушную область вводится раствор анестетика – 2% раствор лидокаина с адреналином или эпинефрином. Этого достаточно для хорошего обезболивающего эффекта, может появиться лишь ощущение давления на ухо, так как введение анестетика проводится довольно плотно. Во время самой процедуры пациент находится в сознании.
Реабилитация после операции
После операции больной находится в стационаре в течение от 1 до 3 суток. Антибиотики назначают на 7 – 10 дней. Ежедневно проводят анемизацию – введение сосудосуживающих препаратов в глоточное устье слуховой трубы. Слуховой проход освобождают от тампонов постепенно, поэтому некоторое время после выписки пациент должен приходить на осмотры.
Для того, чтобы в послеоперационном периоде чувствовать себя комфортно, необходимо избегать сморкания и чихания, попадания воды в ушную раковину (лучше проконсультироваться с врачом о том, каким способом мыть голову и посещать душ), авиаперелетов, бассейна и занятий дайвингом, а также подъема больших тяжелых предметов.
Осложнения после тимпанопластики
В период реабилитации возможны такие осложнения, как отторжение лоскута барабанной перепонки, смещение протезов слуховых косточек, обострение или рецидив гнойного процесса, формирование рубцов в слуховом проходе и барабанной полости, головокружения в результате осложнения структур среднего уха, не исключена и потеря слуха.
Стоимость тимпанопластики
В нашей лор-клинике тимпанопластика стоит от 70,000 до 90,000 руб .
В эту стоимость входит:
- проведение операции
- анестезия
- нахождение в стационаре
- трехразовое питание в стационаре
- послеоперационное наблюдение в течение месяца (3 посещения)
Окончательная стоимость определяется после осмотра пациента врачом.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Мирингопластика: показания, послеоперационный период
Большинство осложнений тимпанопластики можно предотвратить при помощи комплексного предоперационного планирования, досконального знания анатомии височных костей, хирургических методик. Пациенты должны быть проинформированы до операции по поводу возможных осложнений, и им следует подписать надлежащие документы в истории болезни. Пациент должен быть ознакомлен с альтернативными методами реабилитации, такими как обычные слуховые протезы или системы Baha®.
а) Интраоперационное кровотечение. Во время осмотра полостей среднего уха при случайном повреждении высоко расположенной и непокрытой яремной луковицы может возникнуть кровотечение. Для остановки кровотечения должны применяться Gelfoam®, замоченный в физиологическом растворе или Surgical®, поскольку яремная луковица является резервуаром низкого давления. Во избежание эмболии легочной артерии важно, чтобы материал не попадал в просвет яремной луковицы, но был достаточным по размеру, чтобы покрыть дефект с легким надавливанием при помощи небольшого увлажненного нейрохирургического тампона.
Кровотечение из внутренней сонной артерии может иметь катастрофические последствия, и его следует избегать. Пульсирующая структура в области устья евстахиевой трубы наводит на мысль о непокрытой или аберрантной внутренней сонной артерии.
б) Травмы лицевого нерва. У автора складывается впечатление, что лучшее обучение резидентов отиатрии в течение последнего десятилетия привело к значительному снижению ятрогенного паралича лицевого нерва.
Паралич лицевого нерва вследствие хирургического вмешательства отиатра является разрушительным осложнением и в большинстве случаев может быть предотвращен. Лицевой нерв подвергается травмам в барабанном сегменте, особенно если имеется холестеатома или грануляционная ткань. Нерв Якобсона и улитковидный отросток очень полезны как анатомические ориентиры. Мониторинг лицевого нерва, хотя и не заменит анатомической идентификации, но может помочь найти лицевой нерв и сориентировать разрез для сохранения целостности нерва.
Послеоперационный паралич лицевого нерва зависит от того, был ли идентифицирован нерв во время операции. Если нерв не пострадал можно провести серию испытаний возбудимости нервного волокна или электронейрографию. В большинстве таких случаев парез разрешается без необходимости хирургического вмешательства. Когда хирургу удалось определить лицевой нерв во время операции, но его целостность находится под вопросом, ревизию нужно выполнить как можно быстрее.
Если прогрессия пареза лицевого нерва замедляется, прогноз является очень хорошим и пациенту можно провести серию испытаний возбудимости нервного волокна или электронейрографию. В таких случаях в качестве этиологического фактора можно заподозрить реактивацию имевшегося ранее вируса ветряной оспы.
У 22 пациентов, перенесших ятрогенное повреждение лицевого нерва, в 55% случаев травма произошла при мастоидэктомии (55%), в 14% случаев — во время тимпанопластики. Наиболее частым местом повреждения была барабанная часть, а у 79% пациентов повреждение не было замечено во время операции.
При пересечении более половины диаметра лицевого нерва, рекомендуется его восстановление либо прямым реанастомозом, либо с помощью аутотрансплантата нервного волокна. При перерезке менее чем на 50% рекомендуется декомпрессия. Ни у одного пациента с прямым анастомозом или аутотрансплантатом результат не ожидается выше, чем 3 степень по Хаус-Бракманну. В большинстве случаев большой ушной нерв может быть использован в качестве аутотрансплантата, так как он расположен в непосредственной близости от хирургической области и имеет тот же диаметр, что и лицевой нерв.
Лицевой паралич в связи с местной анестезией всегда уменьшается в течение нескольких часов после завершения операции.
в) Раневая инфекция/перихондрит. Это очень редкие осложнения, проявляющиеся болью, эритемой, набуханием разреза или ушной раковины. Перихондрит может развиваться после проведенного эндаурального разреза в хрящевой части ушного канала или после забора хряща из ушной раковины для создания аутотрансплантата. Показано внутривенное введение антибиотиков, влияющих на Pseudomonas и грамположительные микроорганизмы. В случаях формирования абсцесса выполняется разрез и дренирование.
Предотвратить эти осложнения помогут скрупулезная хирургическая техника с особым вниманием к минимальным повреждениям тканей и частый полив физиологическим раствором операционного поля во время оперативного вмешательства.
г) Гематома раны. Гематомы образуются в местах взятия донорских аутотрансплантатов, как правило, это области височной мышцы и ушной раковины, где возникает сильная боль и отек в течение первого послеоперационного дня. Хороший гемостаз во время операции и установка резинового (перчаточного) дренажа при всех тимпанопластиках через заушный подход может предотвратить это осложнение. Рекомендуется моментальное открытие разреза и дренирование.
д) Повреждение барабанной струны. Сохранение барабанной струны во время тимпанопластики необходимо, чтобы избежать послеоперационных изменений вкуса. Растяжение этой структуры приводит к появлению большего количества симптомов, чем перерезка. Полное восстановление было отмечено в 76% случаев. Кандидатов для тимпанопластики необходимо должным образом информировать в отношении этих потенциальных осложнений.
е) Неудачи тимпанопластики. Стойкая/рецидивирующая перфорация, притупление передней борозды, латерализация трансплантата, развитие эпителиальных карманов и кондуктивная тугоухость могут потребовать повторной тимпанопластики. Дисфункция слуховой трубы, недостаточная визуализация передней борозды, обширные тимпаносклеротические изменения оставшейся части барабанной перепонки, недостаточная поддержка трансплантата гемостатической рассасывающейся губкой и рецидивирующая/резидуальная холестеатома — обычные этиологические факторы.
Притупление переднего угла и сопутствующая кондуктивная потеря слуха обычно ассоциируются с техникой наложения и могут потребовать повторного хирургического вмешательства. Чтобы избежать этого осложнения, необходимо скрупулезное выполнение методики во время первичной операции.
Формирование эпителиальных жемчужин на аутотрансплантате или в ушном канале также связаны с техникой наложения. Чтобы избежать этого осложнения необходимо тщательное удаление плоского эпителия с оставшейся барабанной перепонки и ушного канала. Открытие эпителиальных карманов и удаление кератинового мусора можно выполнить амбулаторно.
При латерализации трансплантата он смещается от рукоятки, возникает кондуктивная тугоухость, и может потребоваться повторная операция. Это осложнение также возникает если трансплантат располагают сбоку от рукоятки.
Результаты повторной тимпанопластики являются удовлетворительными, хотя и несколько менее успешными, чем в первичных случаях. В недавнем исследовании повторной тимпанопластики с использованием хряща (техники «щит»), было выявлено статистически значимое закрытие костно-воздушного разрыва, при этом в большинстве случаев он уменьшился на 25 дБ, что составило 93,5%. Улучшение большинства чистых средних тонов наблюдалось в случаях с ателектазированным средним ухом и с латерализованной барабанной перепонкой. За исключением случаев холестеатомы, значительное улучшение чистого среднего тона было достигнуто во всех хирургических группах, в том числе и без мастоидэктомии, и всех типов реконструкции слуховых косточек. В таблице ниже обощены результаты повторной тимпанопластики.
ж) Рецидивирующая/резидуальная холестеатома. Рецидивирующая и резидуальная холестеатома, как сообщается, возникают в 14% и 12% случаев, соответственно, после перенесенной тимпанопластики в сочетании с мастоидэктомией. Холестеатома у детей более агрессивна и частота ее рецидивов в течение 3 и 5 лет составила 48% и 57%, соответственно. В другом исследовании 199 детей с холестеатомой, которым были выполнены 215 операций, резидуальная холестеатома после пластики стенки слухового прохода была выявлена в 20,5% и рецидивирующая — в 8,9% случаев. При технике снятия задней стенки канала слухового прохода резидуальная и рецидивирующая холестеатома возникла в 23,8% и 19% случаев соответственно.
У 283 пациентов, перенесших тимпанопластику с пластикой задней стенки канала слухового прохода и мастоидэктомией, частота резидуальной холестеатомы составила 13,43%, рецидивирующей — 7,77%. Она была более распространена у детей (25%), чем у взрослых (11,72%), и чаще локализовалась в среднем ухе (47,54%), чем в эпитимпануме (40,98%) или в сосцевидном отростке (6,56%).
Очевидно, что для выявления рецидива заболевания важно длительное наблюдение за пациентами с холестеатомой. После тимпанопластики в сочетании с пластикой задней стенки канала слухового прохода и мастоидэктомией, повторную операцию следует проводить через 12 месяцев после первичной, чтобы выявить резидуальную или рецидивирующую холестеатому. В ходе второго этапа эндауральный этап может быть исключен, и доступ к среднему уху можно выполнить непосредственно из заушного разреза. Исключение эндаурального этапа операции обеспечивает наибольшую стабильность барабанной перепонки с преемственностью кожи задней стенки канала слухового прохода без ее нарушения. Следующим шагом является реконструкция слуховых косточек.
з) Нейросенсорная тугоухость/головокружение. Это осложнение может быть вторичным по отношению к прямому повреждению стремени в результате воздействий на эту структуру во время операции. Если стремя было частично смещено, оно должно быть установлено в исходное положение и стабилизировано с помощью тканевого трансплантата. Когда матрица холестеатомы тесно прилежит к лицевому нерву, стремени или овальному окну, она может быть оставлена на месте и удалена во время проведения повторной операции через год. Обычно на втором этапе матрица холестеатомы визуализируется лучше и легче удаляется. Другими причинами нейросенсорной тугоухости являются фистула лабиринта (как правило, на мысе) и акустическая травма от воздействия высокоскоростного бора, контактирующего с цепью слуховых косточек.
Хоть и нет абсолютных противопоказаний для удаления фистулы во время тимпанопластики, более консервативным подходом является сохранение ее на месте с последующим удалением во время повторной операции через год. Этот подход более применим к большим фистулам, которые распространяются на большую часть мыса, особенно если она связана с инфицированной холестеатомой. Нейросенсорная тугоухость и головокружение, имеющиеся до операции, должны насторожить отоларинголога в отношении наличия лабиринтной фистулы. В таких случаях необходима КТ височных костей. Когда лабиринтная фистула обнаруживается случайно во время тимпанопластики, она должна быть немедленно покрыта височной фасцией или рыхлой соединительной тканью. Удаление фистульной матрицы, как сообщается, приводит к тяжелой потере слуха в 11% случаев. В таких случаях послеоперационное головокружение может сохраняться.
– Вернуться в оглавление раздела “отоларингология”
Тимпанопластика: показания, виды, ход, результат и реабилитация
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии для Операция.Инфо ©
Тимпанопластика – это операция на среднем ухе, направленная на сохранение и восстановление звукопроводящей системы, и в конечном итоге целью ее является улучшение слуха.
Как известно, звук – это волны сжатого воздуха, чередующиеся с участками его разрежения, действующие на наше ухо с различной частотой. Ухо человека – очень сложная система, состоящая из трех отделов, основные функции которых: улавливание звука, его проведение и его восприятие. Если хотя бы один из отделов не сможет выполнять свою функцию, человек не будет слышать. Качество жизни при этом резко снижается.
Барабанная полость – это средний отдел уха, выполняет функцию проведения звука. Она состоит из барабанной перепонки, цепи трех слуховых косточек (молоточка, наковальни и стремени), и окон лабиринта. Именно нормальное функционирование всех этих трех отделов обеспечивает проведение звуковых волн из окружающей среды во внутреннее ухо для дальнейшего преобразования их в сигналы, воспринимаемые головным мозгом как звук.
строение среднего уха
Для нормального проведения звука:
- Барабанная полость должна быть свободной (без патологического содержимого), герметически закрытой.
- Барабанная перепонка должна быть достаточно натянутой и без дефектов.
- Цепь слуховых косточек должна быть непрерывной.
- Соединение между косточками должно быть свободным и эластичным.
- Должна быть адекватная аэрация барабанной полости через евстахиеву трубу.
- Лабиринтные окна также должны быть эластичны и не фиброзированы.
Именно на создание таких условий или максимально приближенных к ним и направлена операция тимпанопластика.
В каких случаях показана тимпанопластика
Операция показана в следующих случаях:
- Хронический средний отит.
- Склероз и фиброз среднего уха.
- Пороки развития звукопроводящего аппарата.
Наиболее частое показание к тимпанопластике – это средний отит с экссудацией (эпитимпанит или мезотимпанит). При нем обычно имеется отверстие в барабанной перепонке, разрушение слуховых косточек, спайки и фиброз, наличие холестеатомы (эпидермального новообразования).
Подготовка к тимпанопластике
Тимпанопластику проводят через некоторое время после санирующей операции (обычно через 5-6 месяцев). Этот период выжидают для полного стихания воспалительного процесса, прекращения экссудации, для улучшения дренажной и воздухоносной функции слуховой трубы.
Предоперационное обследование:
- Рентген височных костей.
- КТ височных костей.
- Эндоуральное эндоскопическое исследование.
- Аудиометрия.
- Определение звуковоспринимающей функции улитки (с помощью звукового зонда).
- Исследование функционирования слуховой трубы.
- Стандартное предоперационное обследование (анализы крови, мочи, коагулограмма, биохимия крови, исследование на ВИЧ, гепатиты и сифилис, ЭКГ, флюорографию).
- Осмотр терапевта.
Нужно сказать, что диагностика нарушений в звукопроводящем аппарате достаточно сложна и не всегда может быть установлена до операции. К тому же причины нарушения слуха часто множественные. Поэтому врачи не дают никакой гарантии, не всегда операция может дать ожидаемый эффект.
По статистике эффект от тимпанопластики составляет 70%.
Противопоказания к операции
Операцию на проводят при следующих заболеваниях:
- Декомпенсированные соматические заболевания.
- Тяжелая форма сахарного диабета.
- Гнойное воспаление в среднем ухе.
- Острые инфекционные заболевания.
- Лабиринтит.
- Нарушение проходимости евстахиевой трубы.
- Снижение звуковоспринимающей функции улитки (в последних двух случаях операция будет неэффективна).
Основные этапы тимпанопластики
Выделяют несколько этапов тимпанопластики:
- Доступ к барабанной полости.
- Оссикулопластика.
- Мирингопластика.
По этой классификации выделяют 5 типов тимпанопластики:
- Когда цепь слуховых косточек функционирует нормально, а имеется только дефект барабанной перепонки, выполняется эндоуральная мирингопластика (закрытие дефекта).
- При разрушении молоточка новая сформированная мембрана укладывается на наковальню.
- При утрате молоточка и наковальни трансплантат примыкает к головке стремени (имитация подобия колюмели у птиц).
- Когда утрачены все косточки, осуществляют экранирование окна улитки (закрытие его от прямых звуковых волн). Пластинку стремени оставляют неприкрытой. В современном исполнении этой операции осуществляют трансплантацию искусственных протезов слуховых косточек.
- Когда наблюдается фиброз овального окна улитки в сочетании с полной неподвижностью основания стремени, производят вскрытие полукружного канала и прикрывают отверстие кожным лоскутом. В настоящее время практически не применяется.
Операция выполняется обычно под общим наркозом, но вполне широко применима и местная анестезия (при любом виде доступа). Хирурги предпочитают местную анестезию, так как можно проверить слух непосредственно во время операции.
Доступ к барабанной полости
Достигнуть барабанной полости можно тремя путями:
- Интрамеатальный доступ. Это доступ через разрез в барабанной перепонке.
- Через наружный слуховой проход.
- Ретроаурикулярный доступ. Разрез производят сразу за ухом, бором или фрезой вскрывают заднюю стенку наружного слухового прохода.
Оссикулопластика
Это восстановление цепи слуховых косточек для максимально возможной передачи звуковых колебаний к улитке.
Все манипуляции в барабанной полости выполняются с применением операционного микроскопа и микроинструментов.
Основные принципы оссикулопластики:
- Контакт восстановленных слуховых косточек между собой должен быть надежным, чтобы не было смещений.
- Вновь созданная цепь передачи звуковых колебаний должна быть достаточно подвижной.
- Необходимо предупредить развитие фиброза и анкилоза в последующем (обеспечение достаточной аэрации барабанной полости, пересадка слизистой оболочки при ее отсутствии, введение силастика).
- Метод оссикулопластики подбирается индивидуально для каждого пациента, ориентируясь как на дооперационное обследование, так и на внутриоперационные находки.
Кроме замены слуховых косточек кожным лоскутом, разработаны и другие методы протезирования утраченных слуховых косточек.
Материалы, используемые в оссикулопластике для замены слуховых косточек:
- Собственная или трупная костная ткань
- Хрящ.
- Участки ногтя самого пациента.
- Искусственные материалы (титан, тефлон, пропласт, пластифор).
- Фрагменты из собственных молоточка и наковальни.
- Трупные слуховые косточки.
Мирингопластика
Операция тимпанопластики завершается восстановлением барабанной перепонки – мирингопластикой. Иногда мирингопластика является единственным этапом такой операции (при сохранности цепи звукопроводящих косточек).
Основные материалы, используемые для мирингопластики:
- Кожный лоскут. Берется обычно из кожи заушной области или внутренней поверхности плеча.
- Стенка вены (из голени или предплечья).
- Фасциальный лоскут. Берется из фасции височной мышцы во время самой операции.
- Надхрящница из хряща ушной раковины.
- Трупная ткань (твердая мозговая оболочка, надхрящница, надкостница).
- Синтетические инертные материалы (полиамидная ткань, полифасфазен).
Основные разновидности мирингопластики
Лоскут укладывается под остатки барабанной перепонки. Края перфорированной перепонки зачищают от фиброзной ткани, деэпителизируют. В барабанную полость укладывается желатиновая губка, на нее – трансплантируемый лоскут, и придавливают ее оставшейся барабанной перепонкой.
После операции
Слуховой проход тампонируют стерильными тампонами, пропитанными антибиотиками и эмульсией гидрокортизона.
В течение суток назначается постельный режим. Пациент получает антибиотики в течение 7-9 дней. Швы снимаются на 7-й день.
Ежедневно орошается сосудосуживающими средствами устье слуховой трубы.
Тампоны из слухового прохода удаляют постепенно. На 2-й, 3-й, 4-й и 5-й день меняют только наружные шарики. Внутренние, примыкающие к барабанной перепонке, не трогают до 6-7 дня. Обычно к этому времени происходит приживление тимпанального лоскута. Полное удаление глубоких тампонов завершают к 9-10 дню. К этому же времени удаляют и резиновый дренаж.
Где-то с 6-7 дня начинают продувание слуховой трубы.
Рекомендации после операции:
- Не допускать в течение нескольких месяцев попадания в ухо воды.
- Нельзя сильно сморкаться.
- Следует максимально избегать развития любого насморка.
- Ограничить тяжелые физические нагрузки.
- Не рекомендуются в течение 2-х месяцев полеты на самолетах.
- Избегать очень громких звуков.
- Не париться в бане, сауне.
- С целью профилактики грибковой инфекции назначаются противогрибковые препараты.
Возможные осложнения тимпанопластики
В некоторых случаях тимпанопластика чревата следующими осложнениями:
- Повреждение лицевого нерва. Проявляется параличом мимических мышц на стороне поражения. Паралич лицевого нерва может быть и временный – как следствие послеоперационного отека.
- Лабиринтит. Проявляется головокружением и тошнотой.
- Кровотечение внутри- и послеоперационное.
- Воспаление.
- «Болезнь трансплантата». Он может воспалиться, частично или полностью некротизироваться, рассосаться.
Основные выводы
Подведем основные итоги:
- Перед операцией необходимо тщательное обследование. Врачи должны быть убеждены, что плохой слух связан именно с патологией звукопроводящего аппарата среднего уха.
- При правильных показаниях в 70% случаев после операции слух улучшается.
- Не следует преувеличивать значение тимпанопластики. Даже незначительное улучшение слуха после нее – это уже успех.
- Операция эта довольно сложная, есть много противопоказаний и потенциальных осложнений. Следует взвесить все «за» и «против».
- Клинику следует выбирать, ориентируясь на репутацию, отзывы, количество проводимых операций, процент осложнений.
- Отзывы пациентов, перенесших тимпанопластику, в основном положительные. Основная мысль: в большинстве случаев наблюдается улучшение. Если же операцию не делать, можно ждать только ухудшения слуха. Сохраняющийся дефект в барабанной перепонке способствует затеканию воды в ухо, рецидивированию инфекций, развитию холестеатомы.
- Необходимо соблюдать все рекомендации после операции.
Стоимость операции тимпанопластики
Стоимость операции будет зависеть от объема вмешательства, ранга клиники, применяемых материалов, вида анестезии, длительности стационарного лечения.
Минимальная цена самой простой операции – от 12 тысяч рублей. Максимально – 500 тысяч.
Можно сделать бесплатно по квоте из регионального МЗ.
Видео: лекция о тимпанопластике