Лапароскопия желчного пузыря: показания и подготовка к операции
Удаление желчного пузыря, или холецистэктомия
Операция по удалению жёлчного пузыря, или холецистэктомия, на протяжении многих десятилетий остаётся одной из наиболее часто выполняемых операций на органах брюшной полости. Как правило, вынуждают к удалению жёлчного пузыря жёлчекаменная болезнь, острый холецистит, далеко зашедший хронический холецистит. Значительно реже холецистэктомия производится по поводу заболеваний опухолевой природы, врождённых аномалий жёлчевыводящей системы и др.
Способы проведения операции по удалению жёлчного пузыря
Практикуют два метода удаления жёлчного пузыря:
- Открытая холецистэктомия — традиционно выполняемая операция по удалению жёлчного пузыря через широкий разрез в правом подреберье. Методика её выполнения отработана давно и во всех деталях, и каждый уважающий себя хирург владеет ею досконально.
- Лапароскопия жёлчного пузыря — набирающая популярность щадящая технология операции, основанная на достижениях современной телевизионной и др. техники.
В идеале, эти технологии должны дополнять друг друга, а не конкурировать, но, к сожалению, такое явление имеет место.
Лапароскопия жёлчного пузыря
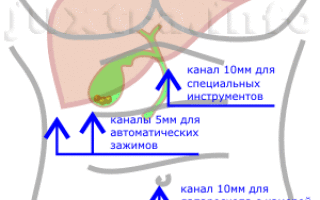
Лапароскопическая холецистэктомия предполагает оперативное вмешательство через узкие каналы в брюшной стенке (0,5-1см) при помощи телескопического устройства, снабженного видеокамерой, осветителем и др. приспособлениями — лапароскопа, а также ряда специальных инструментов.
Времена, когда лапароскопической методике приходилось доказывать свое превосходство над традиционной открытой холецистэктомией, миновали. Лапароскопия успешно отвоевала свое заслуженное место в хирургии брюшной полости, критическое отношение к ней осталось уделом отпетых ретроградов.
Преимущества лапароскопического удаления жёлчного пузыря очевидны и неоспоримы:
- Важнейшее достоинство метода, на котором меньше заостряют внимание — закрытая и аподактильная методика операции, когда контакт с оперируемыми тканями осуществляется исключительно при помощи ииструментов, значительно снижает риск инфекционных осложнений.
- Малая травматичность оперативного вмешательства.
- Кратковременная госпитализация — 1-2 дня, в ряде случаев возможны и амбулаторные операции.
- Очень малые разрезы (0,5-1 см) гарантируют отличный косметический результат.
- Быстрое восстановление трудоспособности — в течение 20 дней.
- Следует отметить и ещё одно положительное качество методики — пациентам, имеющим показания к операции, легче решиться на лапароскопическое вмешательство, что уменьшает число запущенных случаев.
Недостатки лапароскопической холецистэктомии
Лапароскопическая методика, наряду с бесспорными преимуществами, имеет и специфические недостатки, которые в некоторых случаях вынуждают отказаться от неё в пользу открытой операции.
Для обеспечения рабочего пространства и достаточного обзора во время лапароскопии в брюшную полость вводится под определённым давлением углекислый газ. Возросшее по этой причине давление в венозной системе большого круга кровообращения (т. н. центральное венозное давление), а также давление на диафрагму, ухудшают условия для сердечной деятельности и дыхания. Указанный негативный эффект значим лишь при наличии серьёзных проблем с сердечно-сосудистой и дыхательной системой.
Лапароскопическая технология значительно ограничивает возможности интраоперационной (проводимой по ходу операции) диагностики в сравнении с открытой операцией, предоставляющей хирургу возможность “всё пощупать руками”.
Лапароскопия неприменима в неясных случаях, когда может возникнуть необходимость изменения плана операции по ходу её выполнения в зависимости от выявленных патологических изменений.
Два последних обстоятельства требуют от хирурга иной философии подготовки к операции. Избежать конфуза позволяет тщательнейшее дооперационное обследование и решительный отказ от тактики некоторых старых хирургов: “разрежем — посмотрим”.
Противопоказания к лапароскопии жёлчного пузыря
Противопоказания к лапароскопическому удалению жёлчного пузыря определяются вышеописанными особенностями лапароскопии:
- Тяжёлое общее состояние.
- Заболевания, протекающие с выраженной сердечной и дыхательной недостаточностью.
- Опухолевая природа заболевания.
- Механическая желтуха (желтуха, развившаяся вследствие механического препятствия оттоку жёлчи во внепечёночных протоках: камень, рубцовое сужение, опухоль и др.).
- Повышенная кровоточивость.
- Выраженный спаечный процесс в верхнем этаже брюшной полости.
- Кальциноз стенок жёлчного пузыря, или т. н. “фарфоровый” жёлчный пузырь. При таком состоянии пузыря он может преждевременно разрушиться в брющной полости.
- Поздние сроки беременности.
- Наличие острого панкреатита.
- Перитонит — разлитое воспаление брюшной полости.
Следует сказать, что развитие лапароскопической техники и растущий опыт хирургов неуклонно суживают круг противопоказаний. Так, ещё недавно абсолютными противопоказаниями к лапароскопическому удалению жёлчного пузыря считались острый холецистит и наличие камней в жёлчных протоках. Сейчас же эти противопоказания успешно преодолены.
Дооперационное обследование
Дооперационное обследование, во избежание непредвиденных сложностей, нередко вынуждающих завершать начатую лапароскопию открытой операцией через большой разрез, должно быть продуманным и всесторонним:
- УЗИ — обязательное стандартное исследование позволяет оценить состояние не только жёлчного пузыря, но и соседних органов: печени и поджелудочной желены, наличие камней в жёлчном пузыре и их размеры и т. п. К сожалению, УЗИ имеет существенный недостаток: плохая визуализация камней в конечном отделе общего жёлчного протока, прикрытом поджелудочной железой. А именно в этом отделе предпочитают останавливаться камни, мигрировавшие из жёлчного пузыря. Заподозрить наличие камней в общем жёлчном протоке заставляют предшествовавшие длительные приступы жёлчных колик, постоянные боли, желтуха, выявление на УЗИ расширенных жёлчных протоков, повышение уровня щёлочной фосфатазы, билирубина.
- Магнитно-резонансная томография (МРТ) в таких случаях позволяет внести ясность, достоверно обнаруживая камни, а также и другие проблемы (рубцовые сужения, воспалительные явления и др.) во всех отделах жёлчных протоков.
- Компьютерная томография (КТ) незаменима в неясных ситуациях, предоставляя ценную информацию о состоянии околопузырных тканей, о развитии спаечного процесса, о состоянии других органов брюшной полости.
- Обследование сердечно-сосудистой и дыхательной системы (ЭКГ, рентгенография легких и др.) также обязательно, принимая в внимание возможное негативное воздейтвие лапароскопии на эти системы.
- Лабораторное обследование призвано обнаружить нарушение деятельности печени (билирубин,трансаминазы,щелочная фосфатаза,тимоловая проба и др.) и поджелудочной железы.
Качественное и всестороннее обследование, предшествующее лапароскопии жёлчного пузыря, даёт возможность предвидеть вероятные трудности и вовремя принять решение о способе, объеме и, наконец, о самой целесообразности хирургического вмешательства.
Подготовка к лапароскопии жёлчного пузыря
Как и любая операция на брюшной полости, лапароскопия жёлчного пузыря требует определённой подготовки:
- за неделю до операции по согласованию с лечащим врачом следует отменить препараты, снижающие свёртываемость крови (антикоагулянты, нестероидные противовоспалительные средства, витамин Е)
- в день перед операцией принимают только лёгкую пищу
- после полуночи перед операцией нельзя ничего есть и пить
- для очистки кишечника накануне вечером и утром принимают по назначению лечащего хирурга специальные препараты, или производят очистительные клизмы
- утром перед операцией принимают душ, желательно с антибактериальным мылом
Послеоперационное лечение и питание
В первый день после лапароскопической операции можно пить, принимать еду и садиться в постели.
Ходить можно на следующий день.
Швы обычно не снимают.
Открытая холецистэктомия
Открытую холецистэктомию, или удаление жёлчного пузыря традиционным способом через широкий разрез, не следует считать пережитком прошлого. Несмотря на расширение возможностей лапароскопии жёлчного пузыря, открытая холецистэктомия сохраняет свою актуальность. Она показана при наличии специфических противопоказаний к лапароскопии.
Открытой холецистэктомией приходится завершать 3-5% лапароскопических операций при появлении непредвиденных трудностей.
Значительное число открытых холецистэктомий продолжают выполнять по причине отсутствия реальной возможности провести лапароскопическое удаление жёдчного пузыря: отсутствие в конкретной больнице необходимого оборудования, опытного лапароскописта и т. п.
И наконец, вносит свою лепту и предубеждённость части хирургов в отношении лапароскопии.
Итак, что лучше: лапароскопия или открытая операция?
| лапароскопия жёлчного пузыря | открытое удаление жёлчного пузыря |
|---|---|
| показания | ▪ острый и хронический холецистит |
▪ жёлчекаменная болезнь
▪ заболевания опухолевой природы и др.
Если камень в общем жёлчном протоке
Довольно нередка миграция камней из жёлчного пузыря в общий жёлчный проток. При застревании камня в общем жёлчном протоке возможно полное или частичное нарушение оттока жёлчи из печени в кишечник, что является причиной механической желтухи. Случается и бессимптомное пребывание камня в протоке.
В идеале об этом следует знать заранее. Тем не менее, случаи оставления недиагностированных камней в протоке имели и имеют место. Естественно, операция не приносит ожидаемого результата, и только после дополнительного обследования обнаруживается истинная причина неудачи. Подобные случаи, разумеется, не идут на пользу репутации хирурга, а потому хорошим тоном в хирургии жёлчного пузыря является проверка проходимости общего жёлчного протока по ходу выполнения холецистэктомии — интраоперационная холангиография. Производится такая проверка путём введения в жёлчные протоки рентгеноконтрастного вещества с последующей рентгенографией. Холангиографию практикуют как во время открытой, так и лапароскопической холецистэктомии.
До недавнего времени камень в общем жёлчном протоке или даже такое подозрение являлись абсолютным противопоказанием к лапароскопическому удалению жёлчного пузыря. Сейчас же благодаря совершенствованию лапароскопической техники хирурги всё чаще решаются оперировать таких больных через лапароскоп.
Постхолецистэктомический синдром
Постхолецистэктомический синдром — синдром, развивающийся после удаления жёлчного пузыря. В медицинской науке нет единой трактовки этого понятия.
Говоря простым языком, постхолецистэктомический синдром обьединяет в себе те случаи, когда после удаления жёлчного пузыря лучше не стало, или стало ещё хуже. По разным оценкам, частота развития постхолецистэктомического синдрома достигает 20-50%. Причины таких ситуаций самые разнообразные:
- Недиагностированные заболевания гепатопанкреатической зоны (хронический панкреатит, холангит, камни и рубцовые сужения общего жёлчного протока, опухоли и др.), язвенная болезнь желудка и двенадцативерстной кишки, рефлюкс-эзофагит, диафрагмальная грыжа, проявления которых были ошибочно приняты за хронический холецистит.
- Погрешности в операции, когда оставлен слишком длинный остаток пузырного жёлчного протока или даже часть жёлчного пузыря, в которых находит пристанище воспалительный процесс и даже образуются новые камни. Случаются также повреждения жёлчных протоков, что приводит к их рубцовому сужению.
Лучший способ избежать развития постхолецистэктомического синдрома — самое тщательное дооперационное обследование не только жёлчного пузыря, но и других органов брюшной полости, а также полная уверенность в целесообразности холецистэктомии и в умении хирурга её делать.
Как подготовиться к операции по удалению желчного пузыря при помощи лапароскопии
Сегодня медицина не стоит на месте. Совсем недавно оперативное вмешательство проводилось только полостным путем, тогда как в настоящее время существует множество способов избавить пациента от страданий, не прибегая к вскрытию органов. Одним из таких методов является лапароскопический, который позволяет устранить патологический процесс, а также удалить какой-то орган, не оставляя на теле больного глубоких шрамов и порезов. Данная статья поможет разобраться, как проходит подготовка к операции по удалению желчного пузыря, лапароскопия и какие показания существуют для проведения этой процедуры.
Показания и противопоказания
Подготовка к лапароскопии желчного пузыря начинается сразу после того, как врач определит необходимость назначения операции, проведет все клинические анализы и диагностику, устранит риск возникновения побочных действий.
Лапароскопия желчного пузыря – это хирургическая процедура, имеющая множество преимуществ перед полостной операцией – начиная от малого числа побочных действий, быстрого восстановления пациента и заканчивая малым повреждением тканей и органов, благодаря которым больным не надо терпеть недели боли. Однако, как и все процедуры, эта манипуляция имеет ряд показаний и противопоказаний, определяющих категорию лиц, которым возможно сделать данный вид вмешательства.
Основными показаниями для проведения лапароскопии являются такие заболевания внутренних органов, как:
- Хроническое воспаление желчного пузыря калькулезного типа.
- Желчнокаменная болезнь, с нарушением проводимости и оттока желчи.
- Острый холецистит в первые двое суток после начала болезни.
- Полипы и кисты на желчном пузыре.
- Новообразования желчного пузыря доброкачественного генеза.
- Неэффективность лечения с помощью консервативных способов.
- Появление желтухи механического генеза.
Кроме явных показаний, данная патология имеет множество противопоказаний для проведения операции. Осложнения возможны после лапароскопических операций при этих ситуациях, поэтому стоит полностью отказаться от процедуры или дождаться устранения противопоказания и нормализации состояния, когда симптомы пройдут.
Основные противопоказания к лапароскопическим вмешательствам:
- Патологии сердечной и дыхательной системы, несущие опасность для проведения оперативного вмешательства.
- Последний триместр вынашивания ребёнка.
- Острые воспаления желудка и поджелудочной железы.
- Абсцессы в брюшной полости.
- Нарушения эндокринной системы – ожирение, сахарный диабет.
- Перитонит.
- Нарушения свертываемости крови.
- Наличие в организме кардиостимулятора.
- Злокачественные опухоли.
- Свищи в ЖВП.
Как видно, лапароскопическое вмешательство, наряду с высокими преимуществами, ограничивает круг лиц, способных подвергаться данной процедуре. Только врач, после полного обследования, сможет определить, какой вид вмешательства необходим человеку и возможно ли его проведение на данном этапе болезни, симптомы которой запрещают холецистэктомию.
Подготовка
В настоящее время самым распространённым способом холецистэктомии является лапароскопическое. Лапароскопия желчного пузыря – хоть и малоинвазивная, но достаточно сложная процедура, имеющая множество подвохов и требующая специальных навыков и классификации врача.
Подготовка к лапароскопии желчного пузыря является обязательным действием, обеспечивающим безопасное проведение и хороший исход процедуры. Правильно проведенная подготовка к удалению органа – залог благоприятного течения и быстрого восстановления организма человека.
Прежде чем назначить холецистэктомию, как подготовиться к операции, должен рассказать специалист, чтобы подготовить пациента морально и физически. Кроме того, к операции лапароскопия допускаются только после полной диагностики организма больного и выявления приоритетных проблем.
Основу подготовки к лапароскопии имеет полноценное обследование организма больного, включающее инструментальные и лабораторные методы. Кроме того, подготовка должна начинаться задолго до самой операции, ещё на этапе нахождения пациента вне стационарных условий.
Если у пациента обнаружены камни в желчном пузыре, специалист должен выявить, не возникли ли вследствие этого побочные эффекты, такие как острые патологии, являющиеся ограничением к процедуре. Это является крайне необходимым, поскольку в ряде случаев хирургу приходится прерывать операцию, что не только негативно сказывается на желчевыводящих путях, но и откладывает процедуру на неопределённое время.
Диагностика и сдача анализов при подготовке
Диагностика является основным методом подготовки к операции, а также решающей в постановке показаний для вмешательства. Диагностические процедуры должны проводиться заранее, исследование необходимо предоперационное. Сдать анализы, провести ряд обследований – это основная часть подготовки.
Первичная диагностика заключается в осмотре пациента, сборе анамнеза и выявления критериев для необходимости процедуры удаления органа. На данном этапе врач может оценить состояние пациента, а также выяснить, какие сопутствующие нарушения имеет пациент. Кроме того, осмотр пациента позволит выявить некоторые отклонения от нормы в размерах печени, селезенки, а также определить нарушение дыхания и сердцебиения у пациента – это позволит доктору полноценно оценить ситуацию и назначить ряд дополнительных методов исследования.
Для диагностики ЖП, обследование проводится при помощи специального оборудования, которое врач назначает перед операцией:
- Ультразвуковое обследование органов брюшины – это самый информативный метод, определяющий состояние желчных путей, желчного пузыря и других органов. На данном исследовании возможно выявить состояние внешней стенки органов и наличие воспалительных процессов в них.
- ЭКГ – важная составляющая процедуры, играющая немаловажную роль в определении показаний и противопоказаний к операции. Так, при наличии тяжёлых сердечных патологий, вмешательство должно быть отложено или исключено полностью.
- ФГДС – данный метод помогает обнаружить воспаления стенок ЖКТ и поджелудочной железы.
- Ретроградная холангиография – рентгенологическое обследование, позволяющее оценить состояние работы не только желчного пузыря, но и поджелудочной железы. Этот вид осмотра органов помогает определить, на какой стадии находится у пациента желчнокаменная болезнь – основное показание для холецистэктомии.
Кроме того, холецистэктомия требует проведения лабораторных исследований, таких как общий и биохимический анализ крови (важным критерием является общий белок и фракции), анализы крови на инфекции, передающиеся половым путём, общий анализ мочи и коагулограмма.
Анализ крови берётся не только до начала лапароскопии, но и сразу после, чтобы оценить работу внутренних органов после процедуры. Анализ крови после удаления желчного пузыря в норме должен иметь уменьшенное количество билирубина и общего белка.
Подготовка в амбулаторных условиях
Подготовку к лапароскопии больной проводит не только в стационарных условиях, но и находясь под контролем амбулаторного врача терапевта.
Данный метод заключается в том, что некоторые пациенты, имеющие противопоказания для проведения операции, должны некоторое время пройти курс мероприятий для устранения этой ситуации. В таком случае пациент может в домашних условиях принимать лекарственные препараты для улучшения работы дыхательной, сердечной деятельности, проходить терапию по устранению воспалений в брюшной полости.
Подготовка пациента в таком случае, может проводиться в течение нескольких месяцев. Кроме того, за несколько недель до операции, пациенту следует соблюдать строгий режим, а также некоторые правила:
- За две недели до холецистэктомии больному следует исключить приём препаратов, ухудшающих свертываемость крови.
- Устранить физические нагрузки.
- Организовать рациональное питание.
- За два дня до проведения хирургического вмешательства следует ограничить прием пищи до минимально нормы, а за 12 часов до процедуры полностью отказаться от воды.
- Перед осуществлением манипуляции следует очистить кишечник при помощи слабительных средств или очистительной клизмы.
Кроме того, некоторым больным в качестве подготовки назначаются специальные лекарства.
Необходимые для приёма по назначению хирурга – они позволяют устранить ряд побочных действий и снизить риск осложнений в ходе холецистэктомии.
Подготовка к удалению желчного пузыря на стационаре
Кроме амбулаторной подготовки врачи советуют, за несколько дней перед операцией по удалению желчного пузыря лечь в стационар, чтобы провести полный комплекс необходимых диагностических мер. Для этого врач поможет составить список, что понадобится в стационаре, что взять с собой в больницу на операцию.
При нахождении больного в стационарных условиях проводится полный комплекс диагностики, включающий в себя лабораторные, инструментальные методы, а также физикальный осмотр больного врачами разной специальности. Врач может сделать дополнительные снимки желчного пузыря рентгеном, осмотреть брюшную полость и назначить дополнительные анализы:
- Коагулограмму.
- Общий анализ мочи.
- Биохимию и общий анализ крови.
- Мазок из влагалища у женщин.
- ЭКГ.
- Определение группы крови и резус-фактора человека.
Непосредственно в день операции проводится дополнительный осмотр пациента и повторные сдачи анализов. Осуществляется гигиеническая очистка пациента и выбривание волосков в местах будущего прокола кожи. Важным этапом подготовки в стационарных условиях является подготовка человека к наркозу, для чего анестезиолог тоже осматривает и готовит больного.
Диета при подготовке
Важной частью амбулаторной подготовки пациента к операции является диета, назначаемая за несколько недель до холецистоэктомии. Врач должен следить за тем, что пациенты едят, можно при холецистите ли данные продукты. Кроме того, он обозначит, какие продукты необходимо устранить из рациона задолго и непосредственно перед процедурой. Непосредственно перед операцией пациенту запрещается пить и есть любую пищу.
Перед удалением желчного пузыря назначается диета №5, показанная при болезнях ЖВП. Основу этого стола составляют продукты, содержащие малое количество холестерина, благоприятно влияющие на органы ЖКТ и печени, а также способствующие устранению застоя желчи в организме.
К ограничению перед операцией относятся такие блюда, как жирные, соленые, кислые продукты, усиливающие секрецию желчи и негативно влияющие на печень. За неделю до операции пациенту рекомендуется употреблять легкую пищу, богатую витаминами и минералами. Пища должна быть оптимально обработана термически и употребляться в тёплом виде, дабы избежать воспалений слизистой оболочки.
Подводя итоги, можно прийти к выводу, что подготовка к лапароскопии – очень важное и необходимое мероприятие, от результатов которой может сложиться исход самой процедуры и риск возникновения осложнений. Важно всё время находиться под контролем доктора и соблюдать все необходимые назначения.
Видео
Лапароскопия при патологиях желчного пузыря: особенности, показания
Лапароскопия желчного пузыря – малоинвазивная хирургическая процедура, которую выполняют с помощью лапароскопа. Впервые лапароскопическая холецистэктомия выполнена во Франции в 1987 г. Из 30 тыс. пациентов, подвергшихся удалению желчного пузыря по поводу острого холецистита, свыше 70% оперированы лапароскопически, а остальные – путем лапаротомии. В чем преимущества ЛХЭ? Насколько она безопасна? Сначала следует понять, как проводится это вмешательство.
Принципы процедуры
Лапароскопия желчного пузыря выполняется с помощью эндоскопа сквозь небольшие отверстия в брюшной стенке. Бывает диагностической и лечебной. При билиарной патологии эти два понятия обычно рассматривают вместе: сначала проводят эндоскопическую оценку состояния органа и окружающих тканей, затем выполняют нужную медицинскую манипуляцию.
Основные инструменты для обеспечения лапароскопического доступа – эндоскоп и троакар. Эндоскоп – прибор для визуализации. Снабжен осветителем, системой видеокамер. Благодаря ему изображение проецируется на монитор в режиме реального времени. Врач проводит все манипуляции, ориентируясь на экран.
Эндоскопический инструментарий попадает с помощью троакара в брюшную полость. Он состоит острого стержня, помещенного в полую трубу. После прокола стенки живота стержень вынимают, оставляя трубку. Троакар снабжен системой клапанов, поэтому брюшная полость не контактирует с внешней средой.
Сквозь трубку вводят эндоскоп, хирургические инструменты. В среднем, устанавливают 3-4 троакара. Для удобства и безопасности брюшную полость расширяют с помощью подачи медицинского газа.
Коротко об органосохраняющих операциях
Иногда под лапароскопией желчного пузыря ошибочно подразумевают только холецистэктомию (удаление органа). Существуют и иные методы, например, лапароскопическая холецистолитотомия. При выполнении такого вмешательства удаляют только конкременты. Лапароскопия камней желчного пузыря используется, когда нельзя воспользоваться другими более предпочтительными способами лечения.
Аргумент, который пытаются привести пациенты в пользу органосохраняющей методики – отсутствие после нее постхолецистэктомического синдрома (послеоперационной дисфункции билиарной системы). Но в течение 5 лет у большей части прооперированных развивается рецидив ЖКБ, заканчивающийся холецистэктомией. При этом удалить орган могут уже не лапароскопически, а уже путем открытой операции.
Преимущества
Лапароскопическое удаление желчного пузыря не заменило полностью, но потеснило операции с лапаротомическим доступом. Плюсы ЛХЭ:
- Безопасность. Смертность составляет 8-16 человек на 10 тыс. пациентов. При открытом доступе эти цифры возрастают до 66-74.
- Малая травматичность. Инструменты вводят через несколько проколов, которые заживают быстрее широких разрезов.
- Меньшая выраженность болевого синдрома. Хотя некоторым людям может понадобиться прием анальгетиков в течение 2-3 дней после ЛХЭ, боль чаще незначительна.
- Быстрая реабилитация. Через 7 дней пациент работоспособен (с учетом небольших физических ограничений). Пациента могут выписать из стационара уже спустя 1-3 дня. При лапаротомии этот срок не менее 1-2 недель.
- Редкость интра- и послеоперационных осложнений. ЛХЭ не сопровождается потерей большого количества крови. При лапароскопии желчного пузыря практически не формируются грыжи, встречающиеся после лапаротомии. Образуется меньшее количество спаек.
Дополнительным аргументом в пользу лапароскопии можно считать постоянное совершенствование методики. Активно начинает использоваться доступ через один прокол. Он осуществляется в области пупка. Благодаря этому послеоперационные косметические дефекты становятся менее заметны.
Недостатки
Лапароскопическая холецистэктомия – метод эффективный, но не идеальный. Минусы операции:
- Не всегда осуществима. Во время лапароскопии в 5-25% случаев переходят на лапаротомический доступ. Основной причиной служат трудности в дифференцировке анатомических структур. Это часто происходит из-за врожденных аномалий развития, выраженного спаечного процесса.
- Технические сложности и связанные с ними осложнения. При лапароскопии чаще повреждают общий желчный проток, чем при лапаротомии (36-47 случаев на 10 тыс. пациентов). При открытой операции цифра меньше: 19-29 человек из 10 тыс. Несмотря на это, лапароскопическая холецистэктомия остается более безопасной, чем лапаротомическая.
Показания
Лапароскопическая холецистэктомия используется для лечения патологий билиарной системы. А именно:
- Острый холецистит. Выполняется срочная операция при осложнениях и состояниях, не поддающихся консервативному лечению. После перенесенного острого холецистита обсуждают целесообразность планового удаления желчного пузыря. Оптимальный срок – до 4-6 недель от купирования острого воспаления.
- Клинически выраженная ЖКБ. Показание к срочной ЛХЭ. У 69% людей, не подвергшихся оперативному вмешательству в течение 2 лет, рецидивировала билиарная колика.
- Бессимптомная ЖКБ. Показанием для холецистэктомии служит формирование крупных конкрементов от 2,5-3 см (могут возникнуть пролежни). ЛХЭ проводят при сочетании ЖКБ с гемолитической анемией (из-за активно распадающихся эритроцитов высвобождаются пигменты, участвующие в формировании конкрементов). Плановую ЛХЭ применяют на фоне ожидаемой продолжительности жизни свыше 20 лет.
- Холедохолитиаз (перекрытие желчных протоков конкрементами). Им страдают до 15% людей с ЖКБ. Холецистэктомию проводят после извлечения конкремента из обтурированного протока.
- «Фарфоровый» желчный пузырь. Кальцификация его стенок. В 20% случаев приводит к формированию злокачественных новообразований. Плановая ЛХЭ позволяет избежать этого.
- Холестероз желчного пузыря. Показания: отложение холестерина на фоне ЖКБ, либо отсутствие эффекта от консервативной терапии.
- Полипы желчного пузыря. Если образование до 10 мм, ведется УЗИ-наблюдение (каждые полгода). Удаляют полипы больше 1 см и на сосудистой ножке (потому что в 10-33% они приводят к раку).
- Дискинезия желчевыводящих путей. Целесообразность оперативного лечения остается предметом дискуссий. Но формально ДЖВП входит в список показаний к ЛХЭ.
- Атака билиарного панкреатита. При высокой вероятности рецидивов острого воспаления. ЛХЭ проводят после стихания проявлений панкреатита.
Противопоказания
ЛХЭ назначают не всем нуждающимся в удалении желчного пузыря. При необходимости ее могут заменить на открытую операцию. Ситуации, когда не используют лапароскопическую холецистэктомию:
- Выраженная сердечно-легочная недостаточность. Нагнетание медицинского газа приводит к поднятию диафрагмы и снижению ее подвижности. Это повышает нагрузку на организм даже на фоне искусственной вентиляции легких.
- Болезни свертывающей системы крови, не поддающиеся коррекции. Высок риск кровотечений. С ними легче справиться при лапаротомии.
- Злокачественные новообразования желчного пузыря. Обусловлено техническими сложностями. При лапаротомическом доступе проще удалить регионарные лимфоузлы вокруг пораженного участка.
Клинические рекомендации регулярно пересматриваются и изменяются. Совершенствование эндоскопической методики позволило уменьшить список ограничений. ЛХЭ больше не противопоказана: пожилым, беременным, после операций на брюшной полости, страдающим ожирением, лицам в с циррозом и ХОБЛ (за исключением тяжелых случаев). В конечном счете, ограничения определяется индивидуально хирургом и анестезиологом. Всегда ведется соотношение пользы и риска.
Какие обследования нужны?
Перед ЛХЭ обязательно выполняют предварительное обследование. Лабораторные и инструментальные методы диагностики:
- Коагулограмма;
- Группа крови и резус-фактор;
- Клинический анализ крови, мочи;
- Биохимический анализ крови, включая глюкозу;
- Анализ на сифилис, гепатиты;
- УЗИ;
- ЭКГ;
- ЭГДС;
- ФЛГ/рентген легких;
- Консультация терапевта;
- Колоноскопия (при необходимости).
Дополнительно могут быть выполнены: ЭРХПГ (рентгенконтрастная визуализация желчных протоков), МРТ, ЭУСГ (осмотр отделов ЖКТ эндоскопом с ультразвуковым сканером).
Перед ЛХЭ
Начинают подготовку к лапароскопии желчного пузыря за 2-3 суток. При необходимости за 2 дня назначают Эспумизан, чтобы уменьшить газообразование (1 таблетка ежедневно трехкратно). Последний прием пищи проводится вечером перед ЛХЭ, не позже 19.00. В день хирургического вмешательства нельзя есть и употреблять напитки.
Выполняют очистительные клизмы: первую накануне вечером, а вторую утром перед ЛХЭ. Утром перед вмешательством необходимо принять душ. Если нужно использовать какие-то лекарства, потребуется обсудить это с доктором. Предварительно проводят коррекцию сопутствующих заболеваний.
Как выполняется ЛХЭ?
Продолжительность варьирует от 20 минут до 2 часов. Процедура не вызывает боли, потому что все проводят под общей анестезией. Пациента подключают к аппарату ИВЛ. Ход операции при лапароскопической холецистэктомии:
- Наложение карбоксиперитонеума. Посредством иглы Вереша подают углекислый газ в брюшную полость.
- Введение троакаров. Обычно их 3-4. Через один из них вводят эндоскоп, а через остальные – хирургические инструменты для манипуляций.
- Непосредственно удаление органа. На пузырную артерию и пузырный проток накладывают титановые клипсы (аналог перевязки нитками). Эти участки пересекают, пузырь удаляют. Промывают область вмешательства. Орган выводят через троакар.
- Установка дренажа для обеспечения оттока скопившейся жидкости. Применяется не всегда.
- Наложение швов. Иногда обходятся фиксацией послеоперационными пластырями.
Реабилитация
Пациенты относительно быстро восстанавливаются после лапароскопии желчного пузыря. Как правило, в течение 2 часов они приходят в себя в палате интенсивной терапии. После улучшения самочувствия их переводят обратно в хирургическое отделение.
В первые 4-6 часов после ЛХЭ нельзя подниматься, пить. После этого разрешают только простую негазированную воду. Правила приема: по 1-2 глотка через 10-20 минут. В таком режиме пациент находится до утра следующего дня. В сумме выпить можно не больше 500 мл. Спустя 6 часов можно вставать, но медленно (риск потерять сознание из-за резкого снижения АД).
На следующий день можно передвигаться по палате, отделению. Разрешают жидкую пищу. А именно: каши на воде, нежирные супы. В первую неделю рекомендовано употребление картофельного пюре, отварного нежирного мяса, запеченных овощей и фруктов.
Важно! Улучшение самочувствия – это не повод для отказа от диеты. В течение 7 суток после ЛХЭ под полным запретом кофе, алкоголь, сладости, какао содержащие продукты, жирная еда, любые напитки с сахаром. Они могут увеличить желчеобразование и повысить нагрузку на еще не приспособившуюся билиарную систему.
Молодых здоровых людей могут отпустить на следующий день после лапароскопии желчного пузыря. В остальных неосложненных случаях госпитализация продолжается еще 2-е суток. В день выписки выдают листок временной нетрудоспособности. Стандартный срок – 3 дня. После окончания этого периода следует посетить хирурга в местной поликлинике.
Осложнения
После лапароскопии желчного пузыря могут появиться осложнения, но редкие. А именно:
- Инфекция в местах установки троакаров. В 1-2% случаев.
- Желчеистечение. У 1 из 200-300 человек.
- Повреждение желчевыводящих протоков.
- Перитонит, гематомы и абсцессы органов живота. 1 случай на 1000 ЛХЭ.
- Резидуальный холедохолитиаз. «Забытые», необнаруженные камни в желчных протоках.
- Постхолецистэктомический синдром. В настоящее время под ним подразумевают только дисфункцию сфинктера Одди.
Заключение
Лапароскопическая холецистэктомия – эффективный и безопасный метод оперативного лечения. Бояться его не стоит. Риск осложнений при отказе от ЛХЭ несоизмеримо выше, чем после ее выполнения. Залог успешной реабилитации – выполнение назначений врача, строгое следование диете и дозирование физических нагрузок в раннем послеоперационном периоде.
Лапароскопическая холецистэктомия (операция по удаленю желчного пузыря). Памятка для пациентов
Статьи по теме
Карина Тверецкая
- Редактор сайта
- Опыт работы — 11 лет
Желчный пузырь – это грушевидный орган, объёмом не более 70-ти мл, главная функция которого – обеспечение полноценного процесса пищеварения путём накопления определённого количества желчи. Как правило, количество желчи напрямую зависит от потребляемой человеком пищи: чем она тяжелее, тем более активно вынуждена работать печень, выделяя повышенное количество ферментов. Именно желчь усиливает двигательную функцию кишечника, повышает всасывание жиров, а также витамина К. Она задерживает процессы гниения в кишечнике, благодаря своему бактерицидному действию.
Повышение уровня желчи в желчном пузыре, равно как и нехватка, часто приводит к тяжёлым заболеваниям желудочно-кишечного тракта, которые в дальнейшем отражаются на поджелудочной железе. Нередко такие недуги, как острый и хронический холецистит, желчекаменная болезнь, закупорка желчных путей (обструкция), панкреатит, холестероз приводят к необходимости оперативного вмешательства – удаления желчного пузыря (холецистэктомия), последствия которого сказываются на всём организме. Назначение данного метода лечения должено производиться только высококвалифицированными специалистами – гастроэнтерологом и хирургом.
Методы проведения операции по удалению желчного пузыря
В настоящее время практикуется два наиболее распространённых способа удаления желчного пузыря:
– открытая холецистэктомия – традиционная полостная операция, выполняемая через широкий разрез брюшной стенки. Данный метод оперативного вмешательства целесообразен при высокой степени инфицирования и сильном воспалении желчного пузыря, а также наличии крупных камней, удаление которых иными способами невозможно. После проведения открытой полостной операции по удалению желчного пузыря процесс восстановления и реабилитации пациента усложняется и занимает 1-2 месяца. Кроме того, существует риск появления спаечных процессов и возможности заражения;
– лапароскопическая холецистэктомия – щадящее оперативное вмешательство через узкие проколы (5-10 мм) в брюшной полости при помощи телескопического устройства – тонкой трубки с микрокамерой (лапароскопа). При проведении данного метода удаления желчного пузыря, контакт с оперируемыми тканями происходит исключительно при помощи инструментов, благодаря чему значительно снижается риск инфекционных и воспалительных осложнений. При условии стационарного наблюдения лечащего врача пациента после такой операции могут отпустить уже на следующий день. Швы снимаются амбулаторно, на 5-7 сутки после операции.
Подготовка к холецистэктомии
При подготовке и определении оптимального метода проведения операции по удалению желчного пузыря пациенту необходимо пройти полное диагностическое обследование организма во избежание непредвиденных осложнений:
– УЗИ желчного пузыря, поджелудочной железы и печени, которое позволит оценить наличие и размер камней в желчном пузыре, общее состояние данных органов и т.д.
– Компьютерная томография – диагностирует состояние околопузырных тканей, утолщение стенок или узловатость контуров желчного пузыря и других органов брюшной полости, а также наличие спаечных процессов.
– Магнитно-резонансная томография – метод исследования, позволяющий достоверно выявить наличие камней, воспалительные явления, рубцовые сужения и другие патологии в отделах желчных протоков.
– Лабораторное обследование печени и поджелудочной железы (трансаминазы, билирубина, тимоловой пробы, щелочной фосфатазы и т.д.), позволяющее обнаружить нарушение деятельности данных органов.
– Комплексное обследование дыхательной и сердечно-сосудистой системы (рентгенография лёгких, ЭКГ, допплерография и т.д.).
После проведения подробного дооперационного диагностического исследования организма, по согласованию с лечащим врачом, пациенту следует:
– за несколько дней до операции прекратить приём препаратов и пищевых добавок, снижающих уровень свёртываемости крови, во избежание риска кровотечения;
– не употреблять пищу и воду после полуночи, накануне операции;
– накануне вечером или утром перед операцией провести очистительную клизму или принять специальные слабительные препараты для очистки кишечника;
– перед операцией провести гигиенические процедуры с антибактериальным мылом.
Процесс реабилитации после холецистэктомии
После удаления желчного пузыря необходимо соблюдать ряд регулярных мероприятий на протяжении 4-8 недель:
– ограничение физических нагрузок и подъёма веса более 4-х килограмм, способствующих учащению дыхания и напряжению мышц брюшной полости;
– соблюдение строгой диеты, приём лёгкой пищи, приготовленной на пару, маленькими порциями 6-7 раз в день (куриный бульон, нежирный творог, отварное нежирное мясо и рыба, каши и т.д.);
– соблюдение водного режима, не более 1,5 литра жидкости;
– совершение регулярных пеших прогулок.
Итак, нередко операция по удалению желчного пузыря – холецистэктомия, единственный метод лечения, способеный остановить процесс камнеобразования. Однако, в послеоперационном периоде иногда происходит осложнение – постхолецистэктомический синдром, избежать которого можно благодаря диете, приёму гепатопротекторов, тщательному и регулярному обследованию органов брюшной полости. В общем, пристальному вниманию к своему здоровью.
Лапароскопия желчного пузыря: подготовка, удаление, что после операции
Желчный пузырь — один из важнейших органов пищеварительной системы, находящийся под печенью, роль которого заключается в концентрации и накоплении желчи, которую производит печень. Желчь играет важнейшую роль в процессе пищеварения, она из печени проникает в желчный пузырь по желчным протокам.
Когда человек принимает пищу, из накопленной в желчном пузыре желчь, по протокам выделяется в двенадцатиперстную кишку, она расщепляет жиры, активизирует ферменты. При развитии различных заболеваниях желчного пузыря, камнеобразовании, во многих случаях рекомендовано удаление желчного пузыря различными методами, среди которых наиболее щадящими является лапароскопическое удаление желчного пузыря.
Основные технологии, которыми владеют современные хирурги, оперирующие различные формы холецистита следующие:
- Открытая лапароскопическая холецистэктомия — ОЛХЭ из минидоступа, при этом используются инструменты «Мини — ассистент»
- ЛХЭ — Видеолапароскопическая холецистэктомия
- ТХЭ — Традиционная холецистэктомия, которая производится из косого или из срединного лапаротомного доступа, по показаниям производится вмешательство па протоках
Кому показана лапароскопия желчного пузыря?
На сегодняшний день она может выполнятся при всех видах и осложнениях желчнокаменной болезни, но каждый конкретный клинический случай досконально рассматривается и при наличии рисков и противопоказании прибегают к полостным операциям. Лапароскопическая холецистэктомии показана:
- При остром холецистите при приступе в первые 2 суток
- При хроническом калькулезном холецистите
- Наличие механической желтухи и конкрементов в протоках, при этом показана лапароскопическая холедохолитотомия, удаляющая только камни из желчных протоков.
- Камненосительство — то есть бессимптомный холецистолитиаз.
Очень важно вовремя производить диагностику холецистита и наличия камней в желчной пузыре, самое простое и доступное исследование — это УЗИ органов брюшной полости, особенно если постоянно или периодически человека беспокоят боли в правом подреберье, дискомфорт после приема пищи, тошнота и пр. (см. Холецистит симптомы и лечение). Кроме камней в желчном пузыре УЗИ может выявить полипы или полипоз желчного пузыря, что угрожаемое онкологическим состоянием, поскольку полипы внутренних органов считаются предродовыми состояниями.
Склонность же к камнеобразованию возникает чаще всего у женщин старше 50 лет, особенно при наличии ожирения, сахарного диабета у женщин, прочих нарушений обмена веществ (см. диета при камнях в желчном). Причем, у 60-80% пациентов холецистит протекает бессимптомно или иногда проявляется желчной коликой — приступ острой боли от 15 минут до 6 часов, когда проток перекрывается камнем, при этом боль может иррадиировать в правое плечо, в область желудка, между лопатками, обычно это случается ночью или вечером, сопровождается рвотой. Когда устанавливается диагноз калькулезного холецистита, должен решаться вопрос о плановой холецистэктомии.
Какая операция при заболеваниях желчного пузыря самая щадящая?
Учитывая то, что возникновение камней в желчном пузыре при хроническом калькулезном холецистите напрямую связано с нарушением обмена веществ у пациента, механическое избавление от них, то есть удаление или дробление не приводит к излечению, и камнеобразование происходит снова.
Поэтому лапароскопия по удалению камней желчного пузыря сегодня практически не производится, а лечить калькулезный холецистит принято только радикальным методом — удалением желчного пузыря — холецистэктомией. Чаще всего ее производят как лапароскопию желчного, цена которой варьируется в зависимости от региона и конкретной клиники от 9 тысяч до 90 тысяч рублей и считается наиболее современной, прогрессивной, более щадящей операцией.
Какие преимущества ЛХЭ лапароскопической холецистэктомии перед полостной открытой холецистэктомией:
- Уменьшается риск развития послеоперационных грыж, поскольку маленькие разрезы не более 2 см сводят риск к минимуму.
- При открытой операции длинна разреза может достигать 20 см и ее заживление, особенно при рыхлом телосложении, может быть очень длительным, при ЛХЭ же надрезы составляют 0,5 -2 см, их всего 4 и заживление происходит значительно быстрее.
- По этим же причинам и послеоперационные боли после лапароскопии значительно меньше.
- Пребывание в стационаре также сокращается от 2 до 5 дней.
Есть ли противопоказания к лапароскопической холецистэктомии?
И даже при массе преимуществ перед прочими операциями, у лапароскопической холецистэктомии, как у любого хирургического вмешательства есть противопоказания — это в первую очередь наличие в прошлом оперативных вмешательств в брюшной полости, на желудке, селезенке, печени при травмах и ранениях, а также при операциях на кишечнике. Наличие спаек или приращений к брюшной стенке внутренних органов при лапароскопической операции увеличивают риск ранения этих органов при введении в брюшную полость инструментов.
Также при заболеваниях легких и дыхательной недостаточности, такая операция также может быть противопоказана, поскольку при накачивании газа в брюшную полость при лапароскопии желчного пузыря, происходит смещение диафрагмы, а мышца, отделяющая брюшные органы от органов грудной клетки, смещается кверху, что создает дополнительные проблемы с дыханием.
Также к противопоказаниям относятся:
- значительные легочно-сердечные нарушения
- общий и разлитой перитонит
- некоррегируемое нарушения свертываемости крови
- Ожирение 2-3 степени
- Поздние сроки беременности
Кроме этих основных противопоказаний, также существуют и прочие нежелательные факторы, которые могут быть выявлены при обследовании пациента и тогда используют удаление желчного пузыря открытым путем.
Предоперационная подготовка
Предоперационное обследование пациента должно включать следующие анализы и процедуры:
- Клинический анализ мочи, крови, важно значение СОЭ
- Биохимическое исследование крови, включающее АсаТ, К, Na, Cl, АлаТ, билирубин, мочевина, щелочная фосфатаза, общий белок, общий холестерин, белковые фракции, глюкоза, фибриноген, креатинин.
- Анализы на гепатиты, ВИЧ, сифилис, группа крови, резус-фактор
- ЭКГ, флюорография, ЭГДС
- Коагулограмма
- Заключение стоматолога и терапевта
После поступления пациента в палату, хирург осматривает больного, оценивает результаты всех анализов, все преимущества и риски лапароскопии, и предлагает наилучший вариант в каждом конкретном клиническом случае. Как правило, после 6 часов вечера накануне операции, принимать пищу не рекомендуется, пить нельзя уже после полуночи, вечером и утром производится очистительная клизма. А вот прием таких лекарственных средств как антикоагулянты, аспирин, НПВС и витамин Е стоит прекратить за 10 дней до предполагаемой операции.
Как происходит операция?
Лапароскопическая холецистэктомия производится под эндотрахеальным наркозом (общим). Для облегчения визуализации всех органов брюшной полости, хирург с помощью специальной иглы вводит газ в брюшную полость. В специальные 4 надреза вводятся специальные инструменты и видеокамера.
Чтобы осуществить удаление желчного пузыря при лапароскопии необходимо отсечь артерии и пузырный проток, поэтому на них специально накладываются металлические клипсы. Через один из наиболее крупных надрезов происходит извлечение желчного пузыря, прокладывается тонкий дренаж к ложу желчного, на ранки накладываются швы.
При обнаружении в ходе операции сильного воспалительного процесса, при напряжении желчного пузыря, прироста окружающих органов или множества спаек — закончить операцию лапароскопическим методом, в таких случаях не удается, поскольку высок риск повреждения близлежащих органов.
Тогда хирурги переходят на открытую полостную операцию, поэтому каждого больного перед лапароскопией желчного пузыря предупреждают о возможности такого экстренного варианта.
Местные противопоказания к подобной операции обычно выявляются до операции, но могут обнаружиться в процессе лапароскопического осмотра и хирургического вмешательства:
- Внутрипеченочный желчный пузырь
- Острый панкреатит или механическая желтуха
- Онкологический процесс в желчном пузыре
- Значительные рубцово — инфильтративные изменения в печеночно-дуоденальной связе и шейке желчного
Послеоперационный период
Сразу после операции лапароскопии желчного пузыря, пациента доставляют в палату, в течение часа обычно больной просыпается, иногда может возникнуть такое диспептическое расстройство как тошнота, прием Церукала это останавливает. Обычно спустя несколько часов начинают возникать боли различной интенсивности, которые обязательно купируются обезболивающими средствами, даже наркотическими анальгетиками.
- Инфузионная терапия назначается только по показаниям.
- Антибиотики назначаются при дегерметизации органа в процессе ЛХЭ или при остром воспалении желчного пузыря.
- В первый день после лапароскопии кушать ничего не разрешается, на следующий день производится перевязка и если у пациента нет выделений по дренажу, его удаляют.
- Кормление начинают на 2 сутки. Постепенно пациент в течение 2-3 дней начинает возвращаться к обычному хождению, начинает принимать пищу дробно, понемногу, только диетическую пищу.
- В стационаре пациент обычно находится 1-7 дней, что определяется характером операции и особенностями клинического случая.
При отсутствии плохих анализов, температуры, сильных болей, незаживающих ран, пациента могут отпустить домой до 7 суток. Тогда он приходит уже за выпиской, снятия швов, рекомендаций по диетическому питанию и получением больничного листа. Как правило, через пару недель после операции пациент возвращается к привычному образу жизни, включая занятия спортом и легкий физический труд.