Склерэктомия: суть, ход операции, как подготовиться
Непроникающая глубокая склерэктомия
Непроникающая глубокая склерэктомия
Непроникающая глубокая склерэктомия (НГСЭ) — антиглаукомная операция, считается наиболее эффективным хирургическим вмешательством при открытоугольной глаукоме. Непроникающая глубокая склерэктомия высокоэффективна, микроинвазивна, максимально безопасна и малотравматична.
Техника операции была разработана в середине 80-х годов известными врачами-офтальмологами, профессором Святославом Николаевичем Федоровым и Валентином Ивановичем Козловым. НГСЭ получила широкое распространение во всем мире. В наше время непроникающая глубокая склерэктомия – золотой стандарт при хирургическом лечении открытоугольной формы глаукомы.
Операция НГСЭ показана при прогрессирующей глаукоме на фоне длительной медикаментозной терапии. Противопоказаниями к непроникающей глубокой склерэктомии служат тяжелые соматические болезни, полностью исключающие вероятность оперативного вмешательства.
Как выполняется непроникающая глубокая склерэктомия
Техника непроникающей глубокой склерэктомии позволяет восстановить естественный баланс внутриглазной жидкости при любых формах открытоугольной глаукомы. Операция проводится амбулаторно под внутривенной анестезией в течении 30-40 минут.
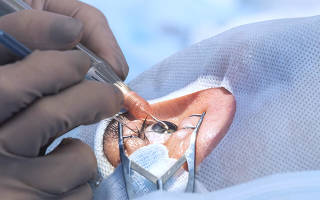
Хирург разрезает конъюнктиву и формирует лоскут склеры, затем удаляет небольшой сегмент дренажного отдела глаза. Под конъюнктиву вводятся противовоспалительные и антибактериальные препараты. При этом вскрытия оболочек и нарушения целостности глазного яблока не требуется, поэтому техника называется непроникающей.
Техника выполнения непроникающей глубокой склерэктомии достаточно сложна и требует высокой квалификации оперирующего хирурга. В Центре офтальмохирургии «ИРИС» все операции проводят только опытные высококлассные врачи-офтальмохирурги.
Благодаря методу непроникающей глубокой склерэктомии внутриглазное давление удается понизить за счет истончения ограниченного участка периферического отдела роговицы. При этом наблюдается увеличение проницаемости глазной жидкости сквозь мембрану роговицы. При этом важно максимально оградить оперированный глаз от рубцевания тканей. Иногда для этих целей устанавливаются коллагеновые дренажи.
Подготовка к операции
— Необходима консультация таких специалистов, как терапевт, кардиолог, анестезиолог, стоматолог, отоларинголог.
— Перед операцией необходимо сдать общий анализ крови, анализ крови на гепатиты С, В, ВИЧ и на уровень глюкозы, сделать рентген грудной клетки и ЭКГ.
— Обязательна консультация врача-офтальмолога с проведением визуального осмотра, офтальмоскопии, тонометрии и рефрактометрии.
Преимущества операции НГСЭ
— Малотравматичность. В ходе операции не производится вскрытие глазного яблока, что сводит к минимуму инфекционные осложнения.
— Быстрое восстановление после операции. Реабилитационный период составляет всего несколько дней. Операция проводится в амбулаторных условиях и не требует постельного режима.
— Минимальный риск осложнений из-за плавного и постепенного снижения уровня давления внутри глазного яблока.
— Высокая эффективность и максимальная безопасность.
Послеоперационный период
В первые несколько дней после проведения НГСЭ возможен небольшой дискомфорт в оперированном глазу, а также ощущение инородного тела. Возможна усиленная светочувствительность, слезотечение, двоение в глазу и временное снижение зрения.
В послеоперационном периоде обязателен контроль внутриглазного давления и регулярные (не менее, чем один раз в три месяца) осмотры врача-офтальмолога.
Стоимость непроникающей глубокой склерэктомии
В Краснодарском Центре офтальмохирургии «ИРИС» можно пройти полное диагностическое обследование на глаукому, получить рекомендации специалистов по медикаментозному лечению, а при отсутствии компенсации глаукомного процесса — выполнить лазерное или хирургическое вмешательство. Стоимость лечения определяется индивидуально и зависит от вида и стадии глаукомы.
Стоимость непроникающей глубокой склерэктомии в нашей офтальмохирургической клинике, а также информацию о стоимости других видов антиглаукомных операций можно узнать по телефону в Краснодаре +7 861 212-9-212. Также узнать Стоимость услуг можно на нашем сайте.
Склерэктомия
По данным последней статистики Всемирной организации здравоохранения, в результате глаукомы ежеминутно слепнет один человек. Вылечить глаукому с помощью медикаментозной и лазерной терапии можно только на начальном этапе развития. В других случаях они не дадут абсолютно никакого эффекта.
Если патологический процесс начал прогрессировать и повысилось внутриглазное давление, то стоит немедленно проводить хирургическую операцию. В таких случаях офтальмологи назначают склерэктомию. После проведения операции можно заметить, как внутриглазное давление на протяжении долгого времени находится на нижних границах, которые считаются нормальными. В таком случае можно смело сказать, что ваше зрение находится в безопасности.
В чем суть склерэктомии?
Наилучший эффект от склерэктомии наблюдают пациенты с открытоугольными формами глаукомы. Врачи практически во всех случаях прибегают именно к этой методике, так как после нее фактически отсутствуют шансы для развития традиционной трабекулэктомии.
Зачем вообще назначают подобные операции? Таким образом офтальмологи восстанавливают естественный жидкостной баланс в глазной полости. Это в свою очередь способствует: нормализации внутриглазного давления; созданию микроциркуляции, благоприятной для работы зрительных нервов; устранению последствий кислородного голодания в глазных тканях; улучшению питания и обмена питательных веществ в тканях.
Главным преимуществом данного хирургического вмешательства является то, что восстановление оттока внутриглазной жидкости из глазной полости осуществляется без нарушения целостности трабекулярного аппарата.
Трабекулярный аппарат – основа правильной работы глаза. Именно он выступает в виде фильтра для глазной влаги.
Возможные осложнения после операции
Такая операция как склерэктомия довольно-таки распространенная, и очень редко после ее проведения у пациента возникают серьезные последствия. Но всегда есть исключения.
После проведения данной процедуры у пациента может начаться:
- микроперфорация трабекулы;
- гифема;
- отслаивание сосудистых оболочек;
- фиброз эписклеральной и конъюнктивальной формы.
Если гипотензивный эффект недостаточный, то, возможно, у пациента повторно будет повышаться внутриглазное давление.
Как подготовиться к операции?
Первым делом офтальмологу необходимо точно определить место поражения, для этого назначается гониоскопия. Окончательным выбором методики является определение формы глаукомы.
Особой подготовки к хирургическому вмешательству нет. Пациента отправляют на традиционные анализы (общий анализ крови и мочи), чтобы исключить или подтвердить наличие воспалительных процессов в человеческом организме.
Врачи должны постараться, чтобы пациент шел на операцию в нормальном психическом состоянии. Для этого часто используется медикаментозный сон.
Если помимо глаукомы офтальмологи диагностировали еще и хронические воспалительные заболевания конъюнктивы и век, то важно вначале провести терапию антибактериальными лекарственными препаратами. Если особых показаний нет, то антибиотики не назначаются.
Принцип проведения склерэктомии
Как мы уже говорили, операция назначается тогда, когда необходимо восстановить естественный баланс внутриглазной жидкости. Главным показанием к проведению операции выступают остроугольные формы глаукомы.
В момент склерэктомии специалисты не вскрывают переднюю камеру, а жидкость, которая в ней образуется, проходит через трабекулярный аппарат. В результате удаления наружных стенок увеличивается проницаемость аппарата. Наружные стены удаляются возле шлеммова канала и обнажается десцеметова мембрана. Чтобы нормализовать офтальмотонус, необходимо дополнительно освободить лимбальные края десцеметовой оболочки. Именно она берет на себя основной отток глазной жидкости.
В отличие от других процедур, склерэктомия не нарушает тонкий слой склеровых волокон в тот момент, когда офтальмологи удаляют над ресничным телом глубокие слои склеры. Также во время склерэктомии можно получить доступ к капиллярам. В таком случае врачи иссекают глубокую часть склеры и обнажают цилиарное тело.
Очень часто склерэктомия проводится одновременно с установкой коллагенового дренажа. Это необходимо для того, чтобы не допустить образования рубцовой ткани и не спровоцировать повторную операцию.
Большего эффекта от проведения склерэктомии можно добиться в том случае, если дополнительно провести эксимерное и аргоновое лазерное лечение. Это необходимо для того, чтобы во время операции не нарушить целостность глазного яблока.
В техническом плане операция считается достаточно сложной. Поэтому офтальмологи еще работают над тем, чтобы усовершенствовать методику. Таким образом специалисты смогут упростить технику хирургического вмешательства, простимулировать увеосклеральный отток, предупредить послеоперационное рубцевание путей для оттока жидкости, ну и, конечно же, в качестве профилактики повторного повышения внутриглазного давления.
После проведения хирургического вмешательства пациент должен некоторое время находиться в постельном режиме. Офтальмолог прописывает специальные лекарственные препараты в виде капель для глаз. Медикаментозная профилактика длится достаточно долго.
Склерэктомия – одна из немногих методик, в результате которой можно быстро и безболезненно избавиться от глаукомы и восстановить нормальные показатели внутриглазного давления. Естественно, это будет только в том случае, когда патологический процесс был диагностирован на ранней стадии, и еще не началось органическое изменение дренажной системы или волокон зрительных нервов.
После того как пациента уже выпишут домой, он обязательно должен регулярно измерять внутриглазное давление. Для этого достаточно записаться к офтальмологу на прием. Помимо измерения давления, врач еще проведет и профилактический осмотр. Это необходимо делать не реже одного раза в месяц. Таким образом вам удастся избавиться от серьезных осложнений и не допустить повторного развития патологического процесса.
Непроникающая глубокая склерэктомия (НГСЭ)
Данная техника микрохирургического вмешательства была разработана и в середине 80 х годов предложена школой выдающегося советского офтальмолога, ученого, хирурга – академика Святослава Николаевича Федорова (В.И.Козлов, С.Н.Федоров, 1984-86 гг). На сегодняшний день, несмотря на относительную «молодость» (по медицинским меркам) этой методики, операция НГСЭ во всем мире стала своеобразным каноном хирургической коррекции при открытоугольной форме глаукомы.
Непосредственным операционным полем служит область т.н. шлеммова канала – удаляется его задняя стенка, обнажается фильтрующая десцеметова оболочка (мембрана) на внутренней поверхности роговицы, за счет чего значительно улучшаются дренажные условия внутри глазного яблока. При этом само глазное яблоко не вскрывается, – отсюда и определение техники как «непроникающей». Важной отличительной особенностью операции НГСЭ является то, что гипотензивный эффект не носит резкого, скачкообразного характера, что было бы чревато рядом серьезных осложнений; напротив, внутриглазное давление снижается плавно и поэтапно. Не менее важна малоинвазивность оперативного вмешательства: реабилитационный период составляет всего несколько дней.
Видео операции НГСЭ
Вместе с тем, с точки зрения техники выполнения операция НГСЭ достаточно сложна и требует высокой квалификации оперирующего хирурга, поэтому в различных странах предпринимались более или менее успешные попытки ее методологического упрощения. Кроме того, положительный эффект непроникающей глубокой склерэктомии (как, впрочем, и любой другой хирургической операции) также не всегда достаточно выражен и стабилен, что служит, с другой стороны, источником дальнейшего развития и объектом постоянных исследований в области офтальмохирургии.
Ситуация существенно изменилась с широким внедрением в офтальмологическую практику т.н. ИАГ-лазеров (диодные Nd:YAG-лазеры). Опуская технические характеристики современных квантовых генераторов и даже не пытаясь описать точность наведения, необходимую для офтальмохирургии, заметим лишь, что НГСЭ сейчас все чаще производится в комбинации с последующей процедурой лазерной десцеметогониопунктуры (ЛДГП). Суть ее в том, что через некоторое время, – от нескольких недель до нескольких месяцев, – после успешной непроникающей склерэктомии мощными, сверхточными и исчезающе короткими (что означает «неощутимыми и нетравматичными») лазерными импульсами в десцеметовой оболочке открываются микроскопические перфорации-протоки, которые дополнительно нормализуют процессы жидкостной циркуляции и дренирования. Обладая всеми преимуществами базовой операции (по Федорову) и новейших офтальмолазерных технологий, такое комбинированное лечение в большинстве случаев позволяет добиваться кардинального, надежного и устойчивого гипотензивного эффекта при глаукоме.
Цены на хирургию глаукомы
Стоимость непроникающей глубокой склероэктомии в нашем офтальмологическом центре начинается от 30 00 рублей (за один глаз) и зависит от техники операции, а так же использования дренажа. Со всем перечнем расценок на лечение глаукомы и других заболеваний глаз Вы можете ознакомиться в разделе ЦЕНЫ.
Микрохирургическая техника, название которой вынесено в заголовок, относится к методам лечения глаукомы, и для понимания сути этой операции необходимо вспомнить, что мы знаем о самом заболевании.
Наиболее частый и, в принципе, верный ответ, который можно услышать на вопрос «Что такое глаукома?», звучит примерно так: «Это давление в глазу». Действительно, глаукомой называют состояние хронически повышенного давления внутриглазных жидкостей, обусловленное избыточной их секрецией, нарушениями природной дренажной системы глаза либо сочетанием этих основных причин. Фактически, это не одно заболевание, а целая группа патологических состояний, различающихся происхождением (врожденная или приобретенная, т.е. первичная или вторичная глаукома), анатомическими особенностями (открытоугольная или более редкая закрытоугольная), течением, прогнозом и т.п. Среди клинических вариантов глаукомы встречается даже такая парадоксальная, казалось бы, форма, как нормотензивная глаукома, при которой специфическая глаукоматозная симптоматика развивается при относительно нормальном внутриглазном давлении (ВГД).
Так или иначе, с течением времени нарушения естественной гидродинамики глаза приводят к дегенеративным изменениям в различных внутриглазных тканях; наиболее опасна дегенерация сетчатки и диска зрительного нерва, поскольку такой процесс приводит к прогрессирующему и необратимому снижению зрительных функций. Согласно статистическим данным, на сегодняшний день глаукома является второй, после катаракты, причиной приобретенной слепоты в мире. Что касается общего числа страдающих этим заболеванием, то в разных источниках приводятся оценки от 60 до 100 млн человек (при этом в развивающихся странах эпидемиологическая ситуация по глаукоме значительно хуже, чем в развитых). Большинство пациентов – люди зрелого и пожилого возраста, хотя врожденные и ранние, в частности, ювенильные (юношеские) формы также не уникальны. Следует отметить, наконец, что практически все серьезные медико-статистические исследования выявляют достоверную тенденцию к росту заболеваемости глаукомой.
Симптоматика
Учитывая разнообразие форм и вариантов глаукомы, затруднительно выделить наиболее общий симптомокомплекс. Чаще всего пациенты жалуются на постоянные или приступообразные давящие (или распирающие) боли в глазу, различные помехи в поле зрения (разного рода затуманивания, затемнения, сужения поля и т.п.). Открытоугольная, – наиболее частая, до 90% – форма глаукомы может развиваться исподволь и протекать практически бессимптомно; нередки ситуации, когда человек обнаруживает отсутствие зрения на одном глазу просто случайно. Закрытоугольной форме более присущи острые приступы с интенсивным болевым синдромом в глазном яблоке и голове, иногда тошнотой и рвотой, покраснением и/или отвердением (напряжением, «окаменением») глаза, помутнением роговичной оболочки с характерным синеватым оттенком, – который, к слову, и дал греческое название заболеванию, – а также грубыми и очевидными нарушениями зрения (в частности, светящийся гало-эффект вокруг наблюдаемых объектов) вплоть до внезапной его полной утраты.
Причины и факторы риска
Результаты исследований доказывают полиэтиологический (многопричинный) характер глаукомы. К основным факторам риска относят врожденные анатомические особенности строения глаза, генетическую предрасположенность, офтальмотравмы, длительное употребление некоторых медикаментов, нездоровый рацион питания и образ жизни, региональные и расовые факторы, наличие фоновых воспалительных процессов и эндокринных расстройств, нелеченную катаракту и др., – причем все эти детерминанты неоднократно подтверждались на статистически значимом уровне.
Опытный, внимательный и скептически настроенный читатель в этом месте может вспомнить старую истину: «Если известно слишком много причин, значит, причина неизвестна», – и что-либо возразить на это будет сложно.
Другие методы лечения
Консервативное, медикаментозное лечение глаукомы включает целую фармакопею препаратов, снижающих давление, нормализующих кровообращение, стимулирующих метаболические процессы в глазных тканях. Однако лишь на раннем, в лучшем случае – на среднем этапе развития глаукоматозных органических изменений процесс удается стабилизировать, замедлить или в какой-то степени приостановить; но не обратить вспять. К сожалению, на той или иной стадии всегда приходится ставить вопрос об офтальмохирургическом вмешательстве, и здесь также возможны различные варианты, – в зависимости от конкретной клинической картины и ряда индивидуальных показателей.
Склерэктомия: отзывы пациентов, ход операции, прогнозы
Склерэктомия один из хирургических методов лечения прогрессирующей глаукомы.
Что это такое простым языком? — Операция с помощью скальпеля или лазера, которая позволяет восстановить нормальное внутриглазное давление и предотвратить развитие осложнений и потерю зрения.
Склерэктомия считается эффективной, если спустя полгода или год после нее внутриглазное давление нормализуется и эпизодов с его повышением не фиксируется.
Показания к операции
Склерэктомия проводится при стойком повышении внутриглазного давления (открытой форме болезни), которое не поддается консервативному лечению или имеет высокие риски появления серьезных осложнений.
Операции назначаются:
- при прогрессирующей дистрофии сетчатки, среди последствий которой — полная потеря зрения пациентом;
- при стойком нарушении микроциркуляции в глазу с явлениями застоя и гипоксии тканей;
- при глаукоме, прогнозы на которую неутешительны без проведения оперативных вмешательств.
Среди офтальмологов до сих пор ведутся споры об обоснованности хирургических вмешательств при глаукоме.
Одни считают, что склерэктомия при глаукоме — единственный шанс больных на выздоровление и рекомендуют провести ее как можно раньше (на начальных этапах заболевания), другие — отказываются от этого метода лечения совсем.
Однако, опыт показывает, что часто без своевременной склерэктомии состояние больных ухудшается, и у них наблюдается:
- утрата некоторых зрительных функций: четкости и остроты восприятия окружающих предметов, сужение полей зрения;
- высокие показатели ВГД (внутриглазного давления), трудно поддавшиеся коррекции при помощи закапывания специальных капель;
- отсутствие положительной динамики при осуществлении всех лечебных и профилактических мероприятий;
- возникновение осложнений (частичной или полной слепоты, дистрофии сетчатки).
Поэтому вопрос об операции решается врачом и пациентом в индивидуальном порядке, с учетом всех особенностей протекания открытоугольной формы глаукомы.
Наиболее распространенной техникой хирургического лечения глаукомы стала методика Святослава Федорова и его соратника С.И. Козлова — непроникающая глубокая склерэктомия .
Ее суть в восстановлении естественных механизмов фильтрации тканей, путем создания дополнительного пути оттока внутриглазной жидкости.
Поэтому среди офтальмологов такое хирургическое вмешательство стало достаточно популярным.
Преимущества лазерной склерэктомии:
- сохранение природных механизмов регулирования внутриглазного давления;
- безболезненность вмешательства, пациенты чувствуют только легкий дискомфорт;
- микроинвазивная технология (без травматизации тканей глазного яблока);
- простота предоперационной подготовки (офтальмоскопия, измерение внутриглазного давления, рефрактометрия, общие анализы крови и мочи, ЭКГ, консультации терапевта, кардиолога, анестезиолога);
- плавное восстановление ВГД, без резкого снижения;
- длительность процедуры около 30-40 минут, ее легко сочетать с дренированием и установкой биоимплантов для улучшения процессов заживления тканей;
- пациентам не требуется госпитализация и соблюдение длительного постельного режима (операция проводится в течение одного дня);
- быстрое восстановление и реабилитация больных (1-2 суток);
- минимум ограничений на ведение привычного образа жизни;
- более стойкий гипотензивный эффект по сравнению другими оперативными вмешательствами;
- низкий риск возникновения осложнений (кровоизлияний, отслойки сетчатки);
- малый список противопоказаний (тяжелые болезни организма).
В послеоперационном периоде больные могут испытывать дискомфорт:
- повышенное слезотечение;
- светобоязнь;
- ощущения пощипывания, песка в глазах, жжения и зуда;
- умеренное покраснение конъюнктив.
Если в течении первых дней симптомы не исчезают, необходимо записаться на прием к офтальмологу.
Отзывы пациентов
Алексей Артемович, 65 лет, пенсионер:
Я долго думал (все-таки возраст), но доктор объяснил, что операция хоть и сложная, и есть всякие риски, но должна помочь. Сделали ее быстро, особо ничего не почувствовал я, боли были после дня два, несильные. Сейчас ухудшений нет, я все вижу, очень рад, что решился на операцию.
Антонина Ивановна, 52 года, главный бухгалтер:
Подготовка не заняла много времени, и сама операция длилась полчаса. Через пять дней я «вернулась в строй», очень благодарна врачам.
Павел Михайлович, врач-терапевт, 44 года:
А вот после операции стало значительно легче, зрение стабильно, без ухудшений. Необходимость в применении некоторых лекарств отпала, а для меня это очень важно, так как организм порой может непредсказуемо отреагировать на медицинские препараты.
Видео операции
Склерэктомия
Склерэктомия – это достаточно распространенное хирургическое вмешательство, назначаемое при глаукоме глаз. Так как патология характеризуется повышением внутриглазного давления, а также снижением функции зрительного нерва и нервных клеток сетчатки, то операция направлена на решение этих проблем. Суть операции заключается в снижении и стабилизации внутриглазного давления, чтобы избежать ухудшения зрения в дальнейшем.
Склерэктомия, как и любое оперативное вмешательство, назначается в том случае, если предыдущие консервативные методы лечения в виде лазерной коррекции или медикаментозной терапии не дали результатов. А также отсутствует возможность осуществления иного лечения (к примеру, при сниженных интеллектуальных способностях, не позволяющих соблюдать рекомендации врача). При этом учитывается стадия поражения и иные внутренние характеристики состояния глазного яблока.
Показания к проведению
- Первичная стадия глаукомы, при которой можно эффективно снизить внутриглазное давление путем отведения внутриглазной жидкости, а также пресечь офтальмогипертензию.
- Глаукомоциклитический криз при отсутствии эффекта от приема назначенных ранее препаратов. При операции происходит единичное купирование криза, который может повторяться в дальнейшем. Для снижения риска рецидивов в дальнейшем также назначают актуальное медикаментозное лечение.
На основании выявленных нарушений назначается соответствующий тип операции. В зависимости от техники проведения хирургического вмешательства различаются проникающая и непроникающая методики. Их отличия состоят в основном в объеме иссечения склерального лоскута для формирования дополнительного пути оттока внутриглазной жидкости:
- проникающая – полная резекция;
- непроникающая – частичное удаление нижерасположенного лоскута склеры до круговой связки.
Противопоказания
Противопоказания к проведению проникающей операции минимальны. В основном операцию запрещено делать при наличии онкологических процессов в виде меланомы и ретинобластомы.
Непроникающую глубокую операцию нельзя проводить, в том числе при глаукоме закрытоугольного вида, сочетающейся с наличием передних синехий и глаукоме с наличием витреохрусталикового блока. А также при наблюдаемых дегенеративных нарушениях роговой оболочки.
Эффективность операции
Преимущества склерэктомии зависят от выбранной техники проведения. В основном к ним относятся:
- эффективное снижение внутриглазного давления;
- длительность операции;
- длительность реабилитации.
Непроникающий метод характеризуется:
- малоинвазивным характером (небольшой травматичностью процесса);
- минимальным списком ограничений в послеоперационном периоде;
- снижением риска развития осложнений (в сравнении с проникающей техникой).
В большинстве случаев операция помогает добиться поставленных целей. А в зависимости от квалификации хирурга удается минимизировать риск возникновения какого-либо негативного последствия. Эффективность операции повышается при применении лазеров, позволяющих избежать глубокого нарушения тканей. Для этого используются следующие виды лазера:
- эксимерный;
- аргоновый;
- твердотельный лазер.
Фактическую эффективность хирургического вмешательства, как и любого антиглаукоматозного вида операции, можно оценить, спустя год. Так, если по окончании этого периода уровень внутриглазного давления остался стабильным и удерживается в рамках нормы, то операция проведена успешно.
Этап подготовки
- УЗИ;
- тонометрия;
- гониоскопия;
- биомикроскопия;
- прямая офтальмоскопия;
- оптическая когерентная томография;
- электронная тонография глаза.
Накануне операции проводятся мероприятия для снижения риска развития дальнейших осложнений. Так, в день, предшествующий операции, назначают прием глицерина, разбавленного фруктовым соком или медицинские препараты, снижающие внутриглазное давление.
Техники проведения
Глубокая проникающая склерэктомия предполагает иссечение склерального лоскута для формирования канала, по которому будет происходить отхождение внутриглазной жидкости.
- Осуществление операционного разреза конъюнктивальной оболочки глаза, отделение поверхностного лоскута склеры, удаление глубокой пластинки склеры с трепанацией и парацентезом.
- Формирование канала: вскрытие передней камеры глаза, частичное иссечение радужки и канала Шлемма.
- Итоговое действие – поэтапное наложение швов на места разрезов.
Непроникающая склерэктомия отличается от предыдущего варианта частичным удалением лоскута склеры для обеспечения отхождения жидкости из передней камеры с задействованием функций мембраны, через которую должна происходит фильтрация. Главным преимуществом операции является техника проведения, при которой не приходится проникать в глазное яблоко. Это, в свою очередь, позволяет избежать попадания инфекции и снизить риск развития дальнейших осложнений.
- Осуществление операционного разреза конъюнктивальной оболочки глаза и ее отслоение в верхнем отделе.
- Увеличение фильтрующих способностей мембраны: на склере формируют два лоскута, иссекают вершину одного из них и частично – канал Шлемма.
- В конце операции поэтапно сшивают разрезы.
При формировании канала часто применяют имплантацию дренажа.
Продолжительность операции составляет, как правило, не более 40 минут. В конце обеих операций накладывается асептическая повязка.
Современная хирургия предлагает модификации традиционных методик, которые осуществляются в зависимости от опыта врача и наблюдаемого у пациента нарушения функции глаза. Во многих случаях изменение классической техники проведения осуществляется для минимизации риска осложнений.
В зависимости от выбранной техники проведения может требоваться дальнейшее наблюдение в стационаре с выдачей больничного листа. Как правило, непроникающая методика не подразумевает стационарного пребывания в период реабилитации.
Возможные осложнения
- дискомфорт;
- болевой синдром;
- временное снижение зрения;
- сильное покраснение глаза;
- фиброз;
- повторное повышение ВГД;
- гифема – кровоизлияние в переднюю камеру глаза;
- рубцовые сращения;
- цилиохориоидальная отслойка.
Последний пункт является наиболее частым осложнением средней тяжести. Для контроля риска его возникновения проводят трепанацию склеры заднего вида.
Реабилитация
В реабилитационный период следует проводить периодический офтальмологический осмотр у врача и следовать рекомендациям в рамках назначенной медикаментозной терапии. Кроме того, осмотр может осуществляется при помощи УЗИ-обследования и измерения внутриглазного давления. В обоих случаях показан прием пероральных антибактериальных препаратов, а также стероидных и нестероидных противовоспалительных препаратов на период до 7 дней.
Следует ежедневно менять асептическую повязку. По прошествии некоторого времени контроль за процессом восстановления осуществляется также с применением электронной тонографии. В некоторых случаях для увеличения проникающей способности мембраны рекомендуется специализированная лазерная коррекция.
Стоимость на проведение склерэктомии колеблется в зависимости от выбора проникающего или микроинвазивного непроникающего метода. Кроме того, цена определяется исходя из используемых в ходе операции материалов и медикаментов, анестезии, послеоперационного ведения пациента.