Хромоцистоскопия: показания и противопоказания
Хромоцистоскопия — тестирование с красящим веществом
Заболевания мочевыделительного отдела актуальны в любое время года. Отклонения приводят к необходимости частого мочеиспускания, сопровождающегося негативной симптоматикой. При сложных недугах у пациентов может наблюдаться непроизвольное выведение урины, в худших случаях – недостаточная функциональность почек, требующая проведения имплантации органа.
Хромоцистоскопия — что это?
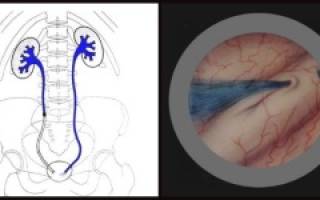
Хромоцистоскопия относится к эндоскопическим методикам, используемым для оценки состояния верхних мочевыводящих каналов и обследованием работоспособности каждой из почек. Процедура представлена введением индигокармина через вены и последующей фиксацией его выхода через мочеточники.
Диагностическое значение
Проведение диагностической манипуляции необходимо для разделения заболеваний органов брюшной полости и верхнего мочевыводящего отдела. Относится к несложным методам и максимально информативным, доступным к применению в широкой практике. С помощью хромоцистоскопии подбирается наиболее подходящая тактика лечения.
Процедура может использоваться как в экстренных ситуациях, так и назначаться в плановом порядке.
Показания к исследованию
Врач-уролог может назначить сделать диагностическую манипуляцию с целью выявления определенных патологических отклонений:
- хронических циститов – процессов воспаления мочевого пузыря;
- для выявления частиц крови в моче;
- при проблемах с естественным опорожнением мочевого пузыря;
- при новообразованиях в мочевыводящем отделе;
- для выявления уровня работоспособности почек;
- определения показателей проходимости путей;
- определения общего состояния органов брюшной полости.
Обследование назначается по показаниям, вне зависимости от половой принадлежности и возраста.
Подготовка пациента
Специализированной подготовки процедура не требует. Больной должен выпить стакан чистой питьевой воды за час до намеченного времени.
Если пациент был предварительно госпитализирован в стационар, то он в обязательном порядке сдает определенные анализы: на ВИЧ-инфекцию, реакцию Вассермана и гепатит, определение уровня свертываемости и группы крови.
Техника проведения
Хромоцистоскопия проводится под местной анестезией, в редких случаях без нее. В уретру больного вводят 2% раствор «Новокаина» — 20 мл или иного аналогичного препарата. При повышенной чувствительности процедура повторяется.
Вест процесс проходит по стандартному алгоритму. Пациента укладывают на специальную манипуляционную кушетку с держателями ног. После введения цистоскопа проводится обзорный осмотр органа и только после его завершения происходит внутривенное введение контрастного вещества, в расчете от 3 до 5 мл, 0,2-4% индигокармина.
При нормативной работе почек элемент начинается выделяться в виде струи голубого цвета – через 3-5 минут от момента внедрения. В отдельных случаях краситель вводится внутримышечно (объемом в 15 мл), его вывод фиксируется через 8-15 минут.
Общее время тестирования не превышает 20 минут, специалисты оценивают интенсивность выводящейся урины, время появления окрашенной мочи, характеристики струи и показатели частоты сокращений мочеточника. Итоговый результат может изменяться в зависимости от функционирования почек, уродинамики, почечного кровотока, объемов мочевыводящих путей.
Результаты исследования заносятся в карту больного в форме протокола процедуры. После хромоцистоскопии осложнений практически не бывает – их образование зависит от уровня квалификации специалиста.
Противопоказания
Запретами на проведение диагностической манипуляции может служить непроходимость цистоскопа через мочевыводящие пути – при злокачественных опухолях и аденоме предстательной железы, стриктурных изменениях и сморщивании мочевого пузыря.
Для предотвращения возможного риска дальнейшего распространения инфекции, методика не производится при острых формах цистита, уретрита и эпидидимита. Нарушения в отделе кровообращения (на почечном или общем уровне) с образованием коллапса и шокового состояния, при термальных стадиях недостаточной работоспособности почек и печени, при некротическом или лихорадочном нефрозе также служит противопоказанием к методике.
Все указанные отклонения замедляют время выведения красящего вещества.
Расшифровка результатов
Оценка проведенного диагностического обследования дает сведения о функциональности нефрона, общем состоянии верхних мочевыделительных путей, уровне их проходимости и тонусе. Насыщенное окрашивание урины сообщает о том, что в ней содержится краситель в объемах не менее 0,5 мг.
При исполнении манипуляции различают три степени выделения индигокармина – нормативную (со скоростью от 3 до 5 минут), пониженную и отсутствующую. Если при процедуре не наблюдается выделения красителя, то отклонение сообщает о непроходимости мочеточника или угнетении функции почечного выделения.
Замедленное, непрерывное выделение индигокармина, снижение уровня насыщенности окраски урины сообщают о частичных отклонениях в работе почек, понижении тонуса мочевыводящих путей. Если красящее вещество выделяется в форме дыма, тонкой струйкой, то аномалия свидетельствует о пониженном тонусе верхнего отдела путей или недавнем отхождении камня.
Подобная клиническая картина может проявляться при отдельных заболеваниях – гидронефрозах, стриктурных изменениях мочеточника и пиелонефрите. Некорректность результатов при проведении тестирования с индигокармином возникает даже при своевременном выведении красителя.
Патология образуется на фоне нестабильной функциональности паренхимы почки – даже небольшой ее участок способен обеспечивать стандартные показатели пробы. Изменения в скорости выделения провоцируются недостаточной проходимостью мочевыводящих путей при нормальной работе органа.
Хромоцистоскопия относится к информативным процедурам, дающим четкое представление о процессе выделения урины. По этой характеристике проводится дифференцирование болезней почек и острых заболеваний органов брюшной полости.
На видео проведение хромоцистоскопии:
Хромоцистоскопия
Хромоцистоскопия — это один из современных функционально-диагностических методов, с помощью которого можно исследовать почки и верхние мочевыводящие пути. Проблемы с почками встречаются у многих людей. Они приводят к тому, что начинается частое мочеиспускание. Может наблюдаться непроизвольное мочевыделение, почечная недостаточность. Самым страшным последствием патологических процессов, развивающихся в мочевыводящей системе, считается отказ почек.
Описание процедуры
Если вовремя диагностировать заболевание и сразу приступить к его лечению, то это значительно улучшит прогнозы на выздоровление больного. Для того чтобы определить функциональность почек, применяют эффективный и недорогой метод диагностики — хромоцистоскопию. Он основывается на выведении индигокармина из верхних мочевых путей и каждой почки в отдельности. Индигокармин — это специальное вещество, нейтральное по отношению к организму человека. С его помощью и проводится данная процедура.
Благодаря этому исследованию можно узнать достаточно полную информацию о состоянии почек и мочеполовой системы пациента в целом. Данный метод диагностики является не только очень точным в своих показателях, но еще и быстрым, применяемым в урогентных ситуациях, которые встречаются довольно часто. Хромоцистоскопия крайне проста в выполнении и в то же время считается наиболее безопасной методикой выявления патологий мочевыводящей системы.
Существуют определенные показания и противопоказания к проведению процедуры хромоцистоскопии. Специалисты медицинских клиник назначают данную диагностику с целью выявить:
- острые и хронические циститы;
- примеси крови в моче;
- проблемное мочеиспускание;
- опухоли мочевой системы, которые были установлены другими способами диагностики;
- функциональность почек;
- проходимость мочевых путей;
- состояние органов брюшной полости.
Для проведения хромоцистоскопии существует также и некоторые противопоказания. Среди них:
- острые воспалительные заболевания мочевой системы и непроходимость мочевых путей;
- почечная и печеночная недостаточность;
- нефроз;
- коллапс;
- шоковое состояние больного.
Как проводится процедура?
Проведение этой процедуры особой подготовки не требует, ее нужно делать на полный мочевой пузырь, что позволит получить более точный результат. Поэтому за 1–1,5 часа до проведения манипуляции больному следует выпить как можно больше жидкости (более 2 л). Если начинается сильное жжение в мочевом пузыре и хочется в туалет, то нужно немного потерпеть. Процедура осуществляется в течение довольно короткого времени.
Перед манипуляцией специалист должен объяснить пациенту принцип обследования. Хромоцистоскопия осуществляется в несколько этапов:
- Врач вводит больному в мочевой пузырь через мочеиспускательный канал медицинский инструмент, который называется цистоскопом.
- В вену пациента с помощью инъекции вводят специальный раствор — индигокармин.
- Происходит осмотр слизистой оболочки мочеполовой системы пациента. Сначала врач осматривает здоровую сторону, а только потом переходит к больной. Определить здоровую сторону легко, т. к. из нее быстрее начнет выделятся раствор, нежели из пораженной.
- Наблюдается уже выделяемый почками раствор, определяется его количество.
При нормальной работе почек раствор начинает выходить практически сразу после его введения. А если присутствует воспалительный процесс, то вещество начнет выделятся почками через 15–20 минут. Функция почек определяется по типу окрашивания вводимого вещества. В медицинской практике различают функцию органа, которая может подразделяться на 3 вида:
Учитывается и то, что выделяемое вещество указывает на состояние не только почек, но и других органов мочеполовой системы. Есть ряд опутствующих факторов, к примеру:
- температура тела человека;
- общее состояние организма;
- динамика выделяемой жидкости;
- количество выпитой больным жидкости перед проведением диагностики.
Проводить такую процедуру должен профильный врач, имеющий нужную квалификацию. Это позволит специалисту точно поставить диагноз и назначить лечение.
Хромоцистоскопия
Хромоцистоскопия (от греч. chroma — цвет, kystis — пузырь, skopeo — рассматриваю, исследую) — это функционально-диагностический метод исследования почек и верхних мочевых путей, основанный на выделении индигокармина из верхних мочевых путей каждой почкой в отдельности. Для хромоцистоскопии применяют 0,2—0,4% раствор химически чистого индигокармина, который вводят внутривенно (3—5 мл) или иногда внутримышечно (15 мл). Индигокармин выделяется из крови преимущественно почками и печенью, а экскретируется главным образом канальцевым аппаратом почек (88— 92% вещества). Хромоцистоскопию выполняют путем цистоскопии (см.), когда проходим мочеиспускательный канал, достаточна емкость мочевого пузыря, отсутствуют острые воспалительные процессы в мочеиспускательном канале и мужских половых органах. Противопоказанием к хромоцистоскопии служат: шок, коллапс, нефрозы, тяжелая недостаточность почек и печени. Интенсивность окраски мочи индигокармином и срок его появления в мочевом пузыре зависят от функционального состояния почки, ее канальцевого аппарата, от степени общего и почечного кровотока, диуреза, общего объема мочевых путей и от степени уродинамики лоханки и мочеточника.
Некоторые рентгеноконтрастные вещества, экскретируясь канальцевым аппаратом почек и обладая конкурентным действием, снижают коэффициент очищения крови от индигокармина и наоборот. Поэтому сочетание хромоцистоскопии и экскреторной урографии в один день может исказить результаты этих исследований. Для выполнения хромоцистоскопии необходимо за 1 —1,5 часа до исследования дать больному выпить стакан жидкости (воды, чая). Индигокармин инъецируют в вену лишь после введения цистоскопа в мочевой пузырь. Введение цистоскопа должно быть максимально безболезненным, мочевой пузырь следует наполнять теплой жидкостью медленно (не более 200—250 мл). Боли, низкая температура вводимой жидкости, перерастяжение мочевого пузыря препятствуют своевременному выделению индигокармина в мочевой пузырь. Парентеральное введение обезболивающих веществ (морфин, пантопон, атропин) перед хромоцистоскопией противопоказано, так как они нарушают динамику мочевыводящих путей.
После осмотра мочевого пузыря приступают к наблюдению за выделением индигокармина из мочеточниковых устий. Наблюдение надо начинать с предполагаемой здоровой стороны, так как из мочеточникового устья этой стороны выделение мочи у окрашенной индигокармином, наступит быстрее, чем на стороне заболевания. При внутривенном введении раствора индигокармина при нормальной функции почек и верхних мочевых путей он выделится в мочевой пузырь на 3—5-й минуте интенсивно окрашенной в синий цвет струей, а при внутримышечном введении — на 8— 15-й минуте. Нормальное окрашивание мочи индигокармином соответствует содержанию его в моче не менее 0,5 мг%. При наблюдении за выделением индигокармина необходимо следить не только за временем его появления в мочевом пузыре, но и за степенью окраски мочи, частотой сокращений мочеточниковых устий и характером выбрасывания окрашенной мочи. Так, например, непрерывное выделение окрашенной мочи из устья (как «дым из трубы») указывает на снижение тонуса верхних мочевых путей, что может наблюдаться после отхождения конкремента из мочеточника. По времени выделения и степени интенсивности окраски мочи индигокармином различают хромоцистоскопию нормальную, пониженную и отсутствие красочной функции. Отсутствие выделения мочи, окрашенной индигокармином, из устья мочеточника в течение 15 мин. указывает на угнетение функции почки или на нарушение пассажа мочи из верхних мочевых путей (камень, стриктура мочеточника, гидронефроз и др.). Поскольку индигокармин выделяется эпителием канальцев, данная красочная проба указывает только на характер экскреторной функции тубулярного аппарата почки и одновременно на степень эвакуаторной функции верхних мочевых путей. При нарушенной динамике опорожнения лоханки и мочеточника индигокармин не будет выделяться своевременно в мочевой пузырь, даже при нормальной функции почки. Это часто наблюдается при камнях мочеточника. Своевременное выделение индигокармина в мочевой пузырь еще не позволяет с полной уверенностью считать, что вся почечная паренхима функционирует нормально. Индигокарминовая проба остается нормальной при наличии в почке даже небольшого участка хорошо функционирующей паренхимы. Это наблюдается при опухолях почки, пиелонефрите. Большую ценность хромоцистоскопия имеет в дифференциальной диагностике острых заболеваний органов брюшной полости (острый аппендицит, острый холецистит и др.) с заболеваниями почек и верхних мочевых путей, проявляющихся почечной коликой (камень лоханки, мочеточника и др.). Своевременное выделение интенсивно окрашенной индигокармином мочи из мочеточниковых устий при нормальных результатах анализа мочи позволяет отвергнуть острое заболевание почек и верхних мочевых путей.
Цистоскопия, хромоцистоскопия. Показания и техника выполнения
Цистоскопия – метод, позволяющий производить осмотр слизистой мочевого пузыря с помощью цистоскопа.
Выполнение возможно при:1. Уретра должна быть проходима для цистоскопа. 2. Мочевой пузырь должен быть достаточно растяжим, чтобы вместить около 100 мл жидкости. 3. Мочевой пузырь должен содержать прозрачную Жидкость в течение всего периода исследования.Показания.1. Заболевания и повреждения мочевого пузыря.
2. Оценка Слизистой мочевого пузыря при заболеваниях соседних органов (опухоли).
Техника выполнения. Перед исследованием больной должен помочиться. Затем он укладывается на урологическое кресло. Врач обрабатывает головку полового члена, главным образом область наружного отверстия уретры, ватным шариком, смоченным в растворе антисептика. С целью анестезии в уретру вводят 10 мл 5 % раствора новокаина, и половой член под головкой прижимается пальцами. Затем через 5 мин в мочевой пузырь вводят цистоскоп (соблюдается при этом методика, применяемая для введения металлического катетера). По извлечении из цистоскопа оптической системы пузырь наполняется физиологическим раствором или 3% раствором борной кислоты. Нормальная емкость мочевого пузыря 200- 250 мл. Во избежание появления у больных позывов на мочеиспускание больше 200 мл жидкости вводить не следует. После этого в цистоскоп вводят оптическую систему, подсоединяют к нему освещение и осуществляют методический осмотр мочевого пузыря. Хромоцистоскопия – осмотр мочевого пузыря с одновременным раздельным определением функции правой и левой почек с помощью внутривенно введенного раствора индигокармина (краситель). Показания. 1. Те же, что и при цистоскопии. 2. Раздельное определение выделительной функции правой и левой почек и мочеточников. Техника выполнения. Условия выполнения этого метода те же, что и для цистоскопии. Индигокармин в 0,4-0,2% растворе вводится внутривенно в количестве 5 мл. Индигокармин должен быть химически абсолютно чистым. Вначале в мочевой пузырь вводится цистоскоп и лишь после этого в вену вводится индигокармин. Такая последовательность устраняет причины несвоевременного определения начала выделения красителя из мочеточниковых устий. Наблюдение начинается с предполагаемой «здоровой» стороны (здесь выделение наступает раньше, чем с «больной» стороны). В случае нормальной функции почек внутривенно введенный индигокармин начинает выделяться на 3-5 минуте. В случае пониженной функции почки имеет место замедление или позднее выделение индигокармина больной почкой, а интенсивность окраски мочи слабее. Выделение индигокармина почками должно наблюдаться в течение 15-20 минут. При отсутствии выделительной функции почки или непроходимости мочеточника поступления красителя из устья соответствующего мочеточника не отмечается. По степени интенсивности выделения из мочеточниковых устьев красителя различают: а) нормальную функцию; б) пониженную функцию и в) отсутствие функции. Следует помнить, что выделение индигокармина зависит как от функциональной деятельности почек и динамики опорожнения верхних мочевых путей, так и от общего состояния организма, от количества выпитой жидкости, температуры тела и т. п.
Билет №27
Вопрос №1
Спонтанный пневмоторакс. Обычно возникает вследствие разрыва субплевральных кист или тонкостенных эмфизематозных булл, наблюдающихся при отсутствии других изменений в легком. Разрыв кисты или буллы может происходить вследствие повышения внутрилегочного давления при физическом напряжении, во время приступа кашля. Спонтанный пневмоторакс может развиться в любом возрасте. Клиническая картина и диагностика. При прорыве кисты или буллы в ограниченную спайками часть плевральной полости больные не отмечают каких-либо нарушений, если количество воздуха, поступившего в плевральную полость, не превышает 5-15% ее объема. При поступлении более значительного количества воздуха развивается типичная картина пневмоторакса. При наличии клапанного механизма в стенке лопнувшей кисты или буллы развивается напряженный пневмоторакс.
Лечение. При небольшом бессимптомном пневмотораксе специального лечения не требуется. Воздух обычно всасывается в течение нескольких дней, и легкое расправляется самостоятельно. Если необходимо ускорить эвакуацию воздуха, производят одну – две плевральные пункции. При их неэффективности следует дренировать плевральную полость и наладить постоянную аспирацию воздуха, чтобы расправить легкое. Дренаж проводят во втором – третьем межреберьях по среднеключичной линии С помощью троакара и подсоединяют к вакуумсистеме с разрежением 15-30 см вод. ст. Если вакуум-аспирация неэффективна, то показана торакотомия, тщательное ушивание дефекта в легочной ткани или резекция участков, пораженных буллами или кистами.
Вопрос №2
ХИР. ЛЕЧЕНИЕ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И 12-ПЕРСТНОЙ
операция обеспечивает предупреждение опасных для жизни больного осложнений. Показания Абсолютными показаниями являются: перфорация язвы, профузное или рецидивирующее гастродуоденальное кровотечение, пилородуоденальный стеноз и грубые рубцовые деформации желудка, сопровождающиеся нарушениями его эвакуаторной функции, малигнизация язвы.
Относительными показаниями к операции при безуспешном комплексном консервативном лечении являются:1) рецидивирующие язвы, не поддающиеся повторным курсам консервативной терапии;
2) не поддающиеся консервативному лечению (резистентные) язвы, сопровождающиеся клиническими симптомами (боли, рвота, скрытое кровотечение);3) повторные кровотечения в анамнезе;
4) каллезные и пенетрирующие язвы желудка, не рубцующиеся при адекватном консервативном лечении в течение 6 мес;
5) рецидив язвы после ранее произведенного ушивания перфора-тивной язвы;6) множественные язвы с высокой кислотностью желудочного сока.Хирургическое лечение язвенной болезни двенадцатиперстной кишкидолжно быть направлено на снижение продукции соляной кислоты.Используют резекционные и нерезекционные или сберегательные методы, при которых сохраняется желудок.При резекции желудка по Бильрот-1, Бильрот-П удаляют язву, антральный отдел желудка для прекращения выделения гастрина и значительную часть тела желудка для уменьшения зоны расположения обкладочных клеток, продуцирующих соляную кислоту. Комбинированные операции позволяют даже при очень высокой секреции соляной кислоты сохранять резервуарную функцию желудка и подавить условнорефлекторную, нейрогуморальную и желудочную фазы секреции желудочного сока. Антрумэктомию в сочетании со стволовой ваготомией используют при лечении больных язвенной болезнью двенадцатиперстной кишки с очень высоким уровнем секреции соляной кислоты, декомпенсированным стенозом, сочетанными язвами двенадцатиперстной кишки и желудка.
Из нерезекционных (органосохраняющих) методов применяют ваготомию. В клинической практике распространены стволовая ваготомия с пилоропластикой и селективная проксимальная ваготомия без пилоропластики (если нет стеноза) или с пилоропластикой (при стенозе).Стволовая ваготомия заключается в пересечении стволов блуждающих нервов по всей окружности пищевода выше отхождения от них печеночной и чревной ветвей
Селективная проксимальная ваготомия заключается в пересечении проксимальных ветвей блуждающих нервов, иннервирующих тело и свод желудка, где расположены кислотопродуцирующие обкладочные клетки..Дренирующие желудок операции (пилоропластику, гастродуодено-стомию по Жабуле, гастроеюностомию) применяют для улучшения эвакуации содержимого из желудка при стволовой и селективной проксимальной ваготомии (при стенозе привратника).Пилоропластика по Гейнеке Микуличу заключается в продольном рассечении стенок желудка и двенадцатиперстной кишки проксимальнее и дистальнее привратника и сшивании краев разреза в поперечном направлении.При гастродуоденостомии по Жабуле производят анастомоз по типу бок в бок между антральным отделом желудка и нисходящей частью двенадцатиперстной кишки вне зоны язвенной инфильтрации.Хирургическое лечение язвенной болезни желудкапроизводят по тем же показаниям, что и лечение язвенной болезни двенадцатиперстной кишки. основным методом лечения является резекция желудка по Бильрот-1 или с гастроеюнальным анастомозом на выключенной по Ру петле. При крупных язвах верхней части желудка выполняют дистальную лестничную резекцию или проксимальную резекцию желудка.При сочетанных язвах желудка и двенадцатиперстной кишки применяют резекцию желудка с удалением язв обеих локализаций в сочетании со стволовой ваготомией или без нее.Стволовую ваготомию с пилоропластикой для лечения язвенной болезни желудка следует применять только в специализированных стационарах и при полной уверенности в доброкачественном характере язвы. Для этого до операции проводят курс интенсивной противоязвенной терапии, во время которого производят 2—3-кратную прицельную биопсию с гистологическим исследованием биоптатов. Уменьшение воспалительных изменений в зоне язвы облегчает выполнение операции. Во время операции иссекают послеязвенный рубец или незажившую язву, проводят их срочное гистологическое исследование для подтверждения отсутствия признаков малигнизации. После этого производят стволовую ваготомию с пилоропластикой.
Исследование мочевого пузыря при помощи цистоскопии и хромоцистоскопии
Цистоскопия подходит для всех известных патологий мочевого пузыря, является наиболее информативным методом диагностики. Используется она не так часто, поскольку процедуры болезненная и тяжело переносится, но при этом является незаменимым методом исследования, поскольку УЗИ не показывает полноценную картину.
В чем суть процедуры?
Одновременно цистоскопия является и лечебной процедурой. Во время нахождения инструмента в полости органа, можно удалить опухоль, кисту, папиллому, полипы, произвести прижигание эрозии или язвы, произвести катетеризацию или бужирование, раздробить и удалить камни, взять материал для биопсии, произвести воздействие на аденому простаты или ввести необходимое лекарство.
Хромоцистоскопия имеет схожее название и применяется при аналогичных показаниях, инструментом для исследования также служит цистоскоп. Есть возможность изучить состояние почек и верхних мочевых путей.
Отличительной чертой является второй этап процедуры и анализ выделений индигокармина, который предварительно вводится внутривенно. Здоровыми почками выделяется около 90% вещества. Врач наблюдает какое количество и через какой промежуток времени выделяется моча, как часто сокращаются устья мочеточника. В норме моча синего цвета начинает появляться уже на 3-й минуте, 15-минутная задержка свидетельствует о серьезных нарушениях.
Показания и противопоказания к процедуре
Показания к проведению цистоскопии и хромоцистоскопии следующие:
- диагностика образования камней;
- наличие примеси крови в моче;
- наличие атипичных клеток в анализе мочи;
- хронический цистит;
- туберкулез;
- интерстициальный цистит;
- энурез у детей и взрослых;
- боли в области малого таза;
- нарушения мочевыделительной функции;
- учащенное мочеиспускание неизвестного генеза;
- гиперплазия простаты у мужчин;
- свищи;
- механические повреждения слизистой оболочки;
- сужение либо полное перекрытие мечеточных каналов.
Цистоскопическое исследование позволяет четко увидеть локализацию и характер повреждения слизистой оболочки мочевого пузыря, определить местонахождение и размеры инородного тела либо опухоли в органе, так же позволяет провести исследование (уроскопия) мочи на определение различных заболеваний.
Когда запрещено делать цистоскопию:
- острые воспалительные заболевания органов мочевыделительной системы;
- острая стадия простатита;
- орхит;
- катетеризационная лихорадка;
- кровотечения;
- медленная сворачиваемость крови.
Проведение цистоскопии
Цистоскопия – тяжелая процедуры, детям рекомендовано проводить ее под общим наркозом. Также применяется специальный детский инструмент, он более тонкий. Перед процедурой родители должны дать письменное согласие.
Из-за анатомических различий, у мужчин цистоскопия проходит тяжелей. Перед тем как попасть в уринозный пузырь, прибор проходит простатический отдел, семенной бугорок, шейку уринозного пузыря. Прохождение такого длинного пути чревато травмами и осложнениями, поэтому обязательно выбирать опытного, высококвалифицированного врача.
Процедура состоит из нескольких этапов:
- Подготовительный этап для пациента. Процедура проводится с пустым мочевым пузырем на урологическом кресле.
- Обработка наружного отверстия уретры антисептическим раствором.
- Введение 10 мл новокаина в уретру в целях обезболивания.
- Введение цистоскопа по аналогии с введением металлического катетера.
- Наполнения уринозного пузыря физиологическим раствором/слабым раствором борной кислоты.
- Введение в цистоскоп оптической системы.
- Осмотр.
Цистоскоп может быть жестким и гибким. Первый дает более полное представление о состоянии мочевого пузыря и мочевыводящих путей. Несмотря на свои преимущества, такой прибор действует более агрессивно и может доставить нестерпимые болезненные ощущения. В таком случае процедура для взрослых проводится под местным, общим или спинальным наркозом.
Исследование с помощью гибкой трубки не так травмоопасно. Недостатком диагностики является получение менее четкого изображения.
На заметку! Осмотр длится 5-10 минут. По окончании процедуры можно сразу возвращаться к привычной деятельности.
Как делают обследование хромоцистоскопии
Первая часть процедуры повторяет цистоскопию, используется тот же прибор и метод его введения. После введения инструмента, врач вводит 5 мл медицинского вещества – индигокармин, 0,4-0,2% раствор. Для получения достоверных результатов раствор должен быть без примесей других компонентов.
Не рекомендуется вводить внутривенный раствор предварительно, поскольку введение цистоскопа может затянуться, в то время как краситель уже начнет выделяться. Диагностика будет считаться проваленной. Врач заранее предполагает какая сторона почечной системы более здорова, здесь и начинается наблюдение. Здоровые органы быстрее перерабатывают препарат и начинают выделять краситель.
В норме индигокармин начинает выделяться через 3-5 минут, с поврежденной стороны через 15-20 минут, моча менее окрашена. Если окрашенная моча не проявилась, речь идет о непроходимости мочеточника или невозможности выполнять почками выделительную функцию. То есть функция почек может быть нормальной, пониженной или вообще отсутствовать.
На заметку! Перед процедурой необходимо выполнять все рекомендации доктора. На результат исследования может повлиять большое количество выпитой жидкости, повышенная температура тела, общие сбои в работе организма.
Последовательность выполнения хромоцистоскопии для детей и взрослых не отличается:
- Введение цистоскопа.
- Введение раствора индигокармина в вену.
- Прием жидкости.
- Осмотр внутренних оболочек уринозного пузыря.
- Анализ выделения окрашенной жидкости.
Врач может использовать анестезию перед введение цистоскопа, но запрещено принимать обезболивающие таблетки.
Какие могут быть побочные эффекты и последствия
Цистоскопия является травмоопасной процедурой. Уретра сама по себе является тонкой и хрупкой, ткани чувствительные, инструмент легко может их повредить. Даже при хорошо перенесенной процедуре, в последующие дни могут ощущаться неприятные симптомы, а именно:
- зуд и жжение во время мочеиспускания;
- ощущение боли в области мочевого пузыря;
- учащенные позывы в туалет;
- капли крови в моче.
Если симптомы не проходят в течение недели, необходимо обратится к лечащему доктору. Есть риск присоединения инфекции и развития воспалительного процесса. Немедленного обращения требуют лихорадочные состояния, острая боль, уменьшение объема выделяемой мочи.
При неправильном обращении с цистоскопом либо сложном его прохождении по каналам, есть риск получения простатита, уретрита, цистита, эрозий, нарушения потенции, воспалений. Механическое повреждение инструментов может привести к разрыву уретры, проколу уринозного пузыря. Лечение осложнений может затянуться еще на несколько недель.
Более подвержены негативным последствиям мужчины из-за анатомического строения уретры, она намного длинней и более извилистая, чем у женщин.
Как подготовиться к процедуре
В каждом индивидуальном случае врач дает рекомендации как лучше подготовиться к процедуре. Все зависит от специфики заболевания и индивидуальных особенностей организма. Общие рекомендации по подготовке к цистоскопии следующие:
- гигиена половых органов;
- полный либо частичный отказ от приема пищи (если применяется наркоз);
- пустой уринозный пузырь.
Со стороны пациента особых требований к подготовке не выдвигается. Больше внимания во время процедуры должен уделять врач.
Отзывы об процедуре от пациентов
Процедура считается сложной и болезненной, об этом всегда предупреждает врач. Эмоциональным детям и взрослым пациентам с низким болевым порогом могут рекомендовать общий наркоз или медикаментозный сон. Что же говорят сами пациенты, которым довелось пройти данную процедуру?
Женщины по-разному отзываются о процедуре. Именно женщины более склонны к инфекционным заболеваниям мочевого пузыря, у них цистит часто переходит в хроническую форму. После длительного безрезультатного лечения врачи рекомендуют пройти цистоскопию, чтобы проанализировать состояние слизистых оболочек уринозного пузыря и устранить причины.
Пациентки отмечают, что сама процедура не такая страшная, как можно себе предположить. Если цистоскопию проводит опытный врач, а инструменты современные, выбрана качественная анестезия, то вместо боли можно почувствовать лишь небольшой дискомфорт. У кого имеются более серьезные проблемы с мочевыводящими путями, могут чувствовать боль, которая вполне терпима. Отсутствие либо слабая анестезия плюс нервное состояние пациента может привести даже к потере сознания.
С неприятными ощущениями приходится сталкиваться после процедуры. Пациенты сравнивают его с состоянием острого цистита, главное перенести первые несколько походов в туалет.
Мужчины менее охотно делятся отзывами. Они также отмечают, что благодаря анестезии прохождение трубки по половому члену практически не ощущается, намного неприятней уже ее нахождение в мочевом пузыре. Большинство склоняется к факту, что процесс мочеиспускания после процедуры намного болезненней, чем сама цистоскопия.