Огрубение черт лица: причины, симптомы, течение болезни
Акромегалия
Акромегалия – патологическое увеличение отдельных частей тела, связанное с повышенной выработкой соматотропного гормона (гормона роста) передней долей гипофиза в результате ее опухолевого поражения. Возникает у взрослых людей и проявляется укрупнением черт лица (носа, ушей, губ, нижней челюсти), увеличением стоп и кистей рук, постоянными головными болями и болями в суставах, нарушением половой и репродуктивной функций у мужчин и женщин. Повышенный уровень гормона роста в крови вызывает раннюю смертность от онкологических, легочных, сердечно-сосудистых заболеваний.
Общие сведения
Акромегалия – патологическое увеличение отдельных частей тела, связанное с повышенной выработкой соматотропного гормона (гормона роста) передней долей гипофиза в результате ее опухолевого поражения. Возникает у взрослых людей и проявляется укрупнением черт лица (носа, ушей, губ, нижней челюсти), увеличением стоп и кистей рук, постоянными головными болями и болями в суставах, нарушением половой и репродуктивной функций у мужчин и женщин. Повышенный уровень гормона роста в крови вызывает раннюю смертность от онкологических, легочных, сердечно-сосудистых заболеваний.
Акромегалия начинает развиваться после прекращения роста организма. Постепенно, на протяжении длительного периода, нарастает симптоматика, и происходят изменения внешности. В среднем акромегалия диагностируется спустя 7 лет от действительного начала болезни. Заболевание одинаково встречается среди женщин и мужчин, преимущественно в возрасте 40-60 лет. Акромегалия является редкой эндокринной патологией и наблюдается у 40 человек на 1 млн. населения.
Механизм развития и причины акромегалии
Секреция соматотропного гормона (соматотропина, СТГ) осуществляется гипофизом. В детском возрасте соматотропный гормон управляет процессами формирования костно-мышечного скелета и линейного роста, а у взрослых осуществляет контроль за углеводным, жировым, водно-солевым обменом веществ. Секреция гормона роста регулируется гипоталамусом, вырабатывающим специальные нейросекреты: соматолиберин (стимулирует выработку СТГ) и соматостатин (тормозит выработку СТГ).
В норме содержание соматотропина в крови колеблется в течение суток, достигая своего максимума в предутренние часы. У пациентов с акромегалией наблюдается не только повышение концентрации СТГ в крови, но и нарушение нормального ритма его секреции. Клетки передней доли гипофиза в силу различных причин не подчиняются регулирующему влиянию гипоталамуса и начинают активно размножаться. Разрастание клеток гипофиза приводит к возникновению доброкачественной железистой опухоли – аденомы гипофиза, усиленно продуцирующей соматотропин. Размеры аденомы могут достигать нескольких сантиметров и превышать размер самой железы, сдавливая и разрушая нормальные клетки гипофиза.
У 45%пациентов с акромегалией опухоли гипофиза вырабатывают только соматотропин, еще у 30% дополнительно продуцируют пролактин, у остальных 25%, кроме того, секретируют лютеинизирующий, фолликулостимулирующий, тиреотропный гормоны, А-субъединицу. В 99 % именно аденома гипофиза служит причиной акромегалии. Факторами, вызывающими развитие аденомы гипофиза, служат черепно-мозговые травмы, опухоли гипоталамуса, хроническое воспаление пазух носа (синусит). Определенная роль в развитии акромегалии отводится наследственности, так как заболевание чаще наблюдается у родственников.
В детском и подростковом возрасте на фоне продолжающегося роста хроническая гиперсекреция СТГ вызывает гигантизм, характеризующийся чрезмерным, но относительно пропорциональным увеличением костей, органов и мягких тканей. С завершением физиологического роста и окостенения скелета развиваются нарушения по типу акромегалии – диспропорциональное утолщение костей, увеличение внутренних органов и характерные нарушения обмена веществ. При акромегалии происходит гипертрофия паренхимы и стромы внутренних органов: сердца, легких, поджелудочной железы, печени, селезенки, кишечника. Разрастание соединительной ткани ведет к склеротическим изменениям этих органов, повышается угроза развития доброкачественных и злокачественных опухолей, в т. ч. эндокринных.
Стадии развития акромегалии
Акромегалия характеризуется длительным, многолетним течением. В зависимости от выраженности симптоматики в развитии акромегалии различают несколько этапов:
- Стадию преакромегалии – появляются начальные, слабо выраженные признаки заболевания. На этой стадии акромегалия диагностируется редко, исключительно по показателям уровня соматотропного гормона в крови и данным КТ головного мозга.
- Гипертрофическую стадию – наблюдается ярко выраженная симптоматика акромегалии.
- Опухолевую стадию – на первый план выходят симптомы сдавления расположенных рядом отделов головного мозга (повышение внутричерепного давления, нервные и глазные нарушения).
- Стадию кахексии – истощение как исход акромегалии.
Симптомы акромегалии
Проявления акромегалии могут быть обусловлены избытком соматотропина или воздействием аденомы гипофиза на зрительные нервы и близлежащие структуры головного мозга.
Избыток гормона роста вызывает характерные изменения внешности пациентов с акромегалией: увеличение нижней челюсти, скуловых костей, надбровных дуг, гипертрофию губ, носа, ушей, приводящих к огрубению черт лица. С увеличением нижней челюсти происходит расхождение межзубных промежутков и изменение прикуса. Отмечается увеличение языка (макроглоссия), на котором отпечатываются следы зубов. За счет гипертрофии языка, гортани и голосовых связок меняется голос – становится низким и хрипловатым. Изменения во внешности при акромегалии происходят постепенно, незаметно для самого пациента. Наблюдается утолщение пальцев, увеличение в размерах черепа, стоп и кистей настолько, что пациент вынужден приобретать головные уборы, обувь и перчатки на несколько размеров больше, чем ранее.
При акромегалии происходит деформация скелета: искривляется позвоночник, увеличивается грудная клетка в переднезаднем размере, приобретая бочкообразную форму, расширяются межреберные промежутки. Развивающаяся гипертрофия соединительной и хрящевой тканей вызывает деформацию и ограничение подвижности суставов, артралгии.
При акромегалии отмечается избыточная потливость и салоотделение, обусловленные увеличением количества и повышенной активностью потовых и сальных желез. Кожа у пациентов с акромегалией уплотняется, утолщается, собирается в глубокие складки, особенно в волосистой части головы.
При акромегалии происходит увеличение в размерах мышц и внутренних органов (сердца, печени, почек) с постепенной нарастающей дистрофией мышечных волокон. Пациентов начинает беспокоить слабость, утомляемость, прогрессирующее снижение работоспособности. Развивается гипертрофия миокарда, которая сменяется затем миокардиодистрофией и нарастающей сердечной недостаточностью. У трети пациентов с акромегалией наблюдается артериальная гипертензия, почти у 90% – развивается синдром сонных апноэ, связанный с гипертрофией мягких тканей верхних дыхательных путей и нарушением работы дыхательного центра.
При акромегалии страдает половая функция. У большинства женщин при избытке пролактина и дефиците гонадотропинов развиваются нарушения менструального цикла и бесплодие, появляется галакторея – выделение из сосков молока, не вызванное беременностью и родами. У 30% мужчин происходит снижение половой потенции. Гипосекреция антидиуретического гормона при акромегалии проявляется развитием несахарного диабета.
По мере увеличения опухоли гипофиза и сдавления нервов и тканей возникает повышение внутричерепного давления, светобоязнь, двоение в глазах, боли в области скул и лба, головокружение, рвота, снижение слуха и обоняния, онемение конечностей. У пациентов, страдающих акромегалией, повышается риск развития опухолей щитовидной железы, органов желудочно-кишечного тракта, матки.
Осложнения акромегалии
Течение акромегалии сопровождается развитием осложнений со стороны практически всех органов. Наиболее часто у пациентов с акромегалией встречается гипертрофия сердца, миокардиодистрофия, артериальная гипертония, сердечная недостаточность. Более чем у трети пациентов развивается сахарный диабет, наблюдаются дистрофия печени и эмфизема легких.
Гиперпродукция факторов роста при акромегалии приводит к развитию опухолей различных органов, как доброкачественных, так и злокачественных. Акромегалии часто сопутствуют диффузный или узловой зоб, фиброзно-кистозная мастопатия, аденоматозная гиперплазия надпочечников, поликистоз яичников, миома матки, полипоз кишечника. Развивающаяся гипофизарная недостаточность (пангипопитуитаризм) обусловлена сдавлением и разрушением опухолью гипофиза.
Диагностика акромегалии
В поздних стадиях (через 5-6 лет от начала заболевания) акромегалию можно заподозрить на основании увеличения частей тела и других внешних признаков, заметных при осмотре. В таких случаях пациент направляется на консультацию эндокринолога и сдачу анализов для проведения лабораторной диагностики.
Главными лабораторными критериями диагностики акромегалии являются определение содержания в крови:
- соматотропного гормона утром и после теста с глюкозой;
- ИРФ I – инсулиноподобного ростового фактора.
Повышение уровня соматотропина определяется практически у всех пациентов с акромегалией. Оральная проба с нагрузкой глюкозы при акромегалии подразумевает определение исходного значения СТГ, а затем после приема глюкозы – через полчаса, час, 1,5 и 2 часа. В норме после приема глюкозы уровень соматотропного гормона снижается, а при активной фазе акромегалии, напротив, отмечается его повышение. Проведение глюкозотолерантного теста особо информативно в случаях умеренного повышения уровня СТГ, либо его нормальных значениях. Также тест с нагрузкой глюкозы используется при оценке эффективности лечения акромегалии.
Соматотропный гормон действует на организм через инсулиноподобные ростовые факторы (ИРФ). Концентрация в плазме крови ИРФ I отражает суммарное выделение СТГ за сутки. Повышение ИРФ I в крови взрослого человека прямо указывает на развитие акромегалии.
При офтальмологическом обследовании у пациентов с акромегалией отмечается сужение зрительных полей, т. к. анатомически зрительные пути расположены в головном мозге рядом с гипофизом. При рентгенографии черепа выявляется увеличение в размерах турецкого седла, где располагается гипофиз. Для визуализации опухоли гипофиза проводится компьютерная диагностика и МРТ головного мозга. Кроме того, пациенты с акромегалией обследуются на предмет выявления различных осложнений: полипоза кишечника, сахарного диабета, многоузлового зоба и т. д.
Лечение акромегалии
При акромегалии основной целью лечения является достижение ремиссии заболевания путем ликвидации гиперсекреции соматотропина и нормализации концентрации ИРФ I. Для лечения акромегалии современная эндокринология применяет медикаментозный, хирургический, лучевой и комбинированный методы.
Для нормализации в крови уровня соматотропина назначают прием аналогов соматостатина – нейросекрета гипоталамуса, подавляющего секрецию гормона роста (октреотида, ланреотида). При акромегалии показано назначение половых гормонов, агонистов дофамина (бромокриптина, каберголина). В последующем обычно проводится одноразовая гамма- или лучевая терапия на область гипофиза.
При акромегалии наиболее эффективным является хирургическое удаление опухоли в основании черепа через клиновидную кость. При небольших размерах аденом после операции у 85% пациентов отмечается нормализация уровня соматотропина и стойкая ремиссия заболевания. При значительных размерах опухоли процент излеченности в результате первой операции достигает 30%. Показатель смертности при хирургическом лечении акромегалии составляет от 0,2 до 5%.
Прогноз и профилактика акромегалии
Отсутствие лечения акромегалии приводит к инвалидизации пациентов активного и трудоспособного возраста, повышает риск преждевременной смертности. При акромегалии сокращается продолжительность жизни: 90% пациентов не доживают до 60 лет. Смерть обычно наступает в результате сердечно-сосудистых заболеваний. Результаты оперативного лечения акромегалии лучше при небольших размерах аденом. При крупных опухолях гипофиза резко возрастает частота их рецидивов.
Для профилактики акромегалии следует избегать травм головы, санировать хронические очаги инфекции носоглотки. Раннее выявление акромегалии и нормализация уровня гормона роста позволят избежать осложнений и вызвать стойкую ремиссию заболевания.
Асимметрия лица. Местные причины
Поделиться
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Асимметрия лица – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Форма лица зависит от анатомических особенностей черепа, объема и иннервации мышечной ткани, а также от различных заболеваний, которые могут нарушать симметричность черт.
Разновидности нарушений симметрии лица
Различают несколько видов асимметрии, вызванных аномалиями костных структур (костей мозгового и лицевого отделов черепа, нижней челюсти), хрящевых тканей носа, ушных раковин, а также мышечной ткани лица. Асимметрия лица может быть вызвана поражением лицевого нерва и его ветвей, что ведет к нарастанию слабости или парезу мышц на одной половине лица. Аномалии костей черепа могут развиваться внутриутробно и быть следствием генетических факторов и неблагоприятного течения беременности и/или возникать уже после рождения ребенка при неправильном развитии или заболеваниях, приводящих к дефектам костной ткани (опухоли, травмы). Аномалии хрящевых тканей лица, которые образуют каркас носа и ушных раковин, либо бывают врожденными (одностороннее увеличение или недоразвитие ушной раковины, искривление носовой перегородки), либо появляются вследствие различных травм и заболеваний. Часто нарушение симметрии происходит из-за поражения одного из височно-челюстных суставов.
Причины возникновения асимметрии лица
В основе мышечной асимметрии лица чаще всего лежит нарушение деятельности мимических мышц вследствие поражения лицевого нерва и его ветвей.
Наиболее часто причиной блокады становятся невриты, в число которых входят паралич Белла (распространенное заболевание, природа которого до сих пор неизвестна),
Во время внутриутробного формирования черепа ребенка возможна его деформация при асимметричном зарастании швов. Чаще всего односторонней облитерации (заращению) подвергается венечный шов (плагиоцефалия),
Другой вид аномалии, который приводит к асимметрии лица, – искривление носовой перегородки. Чаще всего это бывает следствием неравномерного роста левой и правой половины черепа. Носовая полость приобретает неправильную форму, происходит искривление носовой перегородки. Другой причиной искривления могут быть травмы лица, полипы и опухоли слизистой оболочки носа.
К одному из самых тяжелых дефектов черепа, которые приводят к асимметрии лица, относится деформация костей вследствие опухолевого разрастания (остеома, остеохондрома). Так, остеома часто разрастается в придаточных пазухах носа, особенно лобной и решетчатой, смещая глазное яблоко. Если опухоль вырастает в носовой полости, она приводит к искривлению носовой перегородки. При локализации в челюстных костях новообразование обуславливает асимметрию подбородка.
Зубочелюстные аномалии могут также стать причиной асимметрии лица вследствие нарушения прикуса. Так, при перекрестном прикусе нарушение симметрии лица особенно заметно при боковом смещении нижней челюсти. Нарушение прикуса может происходить вследствие врожденных пороков (гемиатрофия лица (уменьшение размеров половины лица), сквозное несращение верхней губы, альвеолярного отростка и нёба).
Диагностика и обследование
При невропатии лицевого нерва диагностическую ценность представляют электромиография и МРТ.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Заболевания кожи: как распознать и вылечить?
Кожа — прочная и в то же время хрупкая защита человеческого тела, а ее здоровье является непременным условием хорошего самочувствия. Неслучайно ее считают самостоятельным органом, ведь, как и сердце, печень или желудок, она имеет сложную структуру и выполняет жизненно-важные функции. И точно так же, как и другие органы, уязвима перед патологическими процессами.
Особенность кожных болезней в том, что их наличие становится очевидным с самых ранних стадий. Отчасти это помогает больному — ведь приступить к лечению можно незамедлительно. С другой стороны, эти заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Тем не менее диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Виды заболеваний кожи
Причин, приводящих к нездоровью кожных покровов, множество — они могут быть как внешние, что подразумевает травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и т.д.
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к патологиям дермы — фурункулез и гидраденит, а к патологиям подкожно-жировой клетчатки — целлюлит и липому. При этом некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные. Но деление это справедливо не всегда: например, себорейный дерматит, вызывается грибком, который обитает на поверхности эпидермиса у здоровых людей, однако без нарушения иммунитета никак себя не проявляет. К тому же, инфекции часто присоединяются уже в разгар патологического процесса: у больных с псориазом нередко возникают гнойные язвочки, являющиеся следствием бактериального поражения кожи.
Предрасположенность к некоторым недугам кожи может наследоваться — многие пациенты отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще они развиваются под воздействием многообразных внутренних факторов: от паразитарной инвазии до перенесенного стресса.
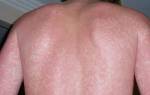
Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением и изменением цвета кожи. Подобные заболевания наблюдаются и у детей, и у взрослых, страдающих аллергиями и иммунодефицитами.
Признаки кожных заболеваний: как отличить одно от другого
Заподозрить у себя или у ребенка кожное заболевание способен каждый взрослый человек. Ведь в норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность. Нарушение любого из этих условий, а также появление неприятных ощущений — зуда или боли — повод для тревоги. И еще до визита к врачу хочется выяснить, насколько опасно для здоровья это состояние и стоит ли соблюдать какие-то особые меры безопасности, чтобы не усугубить ситуацию и не заразить никого из окружающих.
Заболевания из группы дерматитов и дерматозов, к которым также относится и псориаз, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
Дерматиты
- Атопический дерматит — патология аллергической природы, которая, как правило, появляется у детей на первом году жизни. Болезнь проявляется зудом и разнообразными высыпаниями на лице и шее, на волосистой части головы и в естественных кожных складках — подмышками, в локтевых и коленных ямках, в паху и т.д. Заболевание может протекать как в легкой, так и в тяжелой форме, которая причиняет серьезные страдания малышу. В лечении атопического дерматита важен комплексный подход: очищение организма, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов как из рациона, так и из внешней среды, наружная терапия для устранения симптомов на коже.
- Аллергический дерматит, в отличие от атопического, часто возникает и у взрослых людей как реакция на пищевой (пищевая аллергия) или контактный (контактная аллергия) раздражитель. Пищевая аллергия проявляется, как правило, в течение 24-х часов с того момента, как был съеден тот или иной продукт, вызывающий аллергическую реакцию. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний. При контактной аллергии воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном: например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами — для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
- Себорейный дерматит является следствием избыточной секреции кожного сала, которая сопровождается активным размножением в эпидермисе грибка из рода Malassezia. Заболевание развивается на участках тела, богатых сальными железами — это волосистая часть головы, носогубный треугольник, заушные области, область грудины и пупка, участок спины между лопатками, подмышки. При себорейном дерматите на поверхности кожи образуются мелкие белесые чешуйки, которые легко отшелушиваются, обнажая слегка воспаленную поверхность. Терапия себорейного дерматита должна быть направлена в первую очередь на устранение причины (грибка кожи головы), а также на восстановление поврежденной структуры кожи — чтобы сократить избыточное шелушение.
Дерматозы
- Экзема — хроническое рецидивирующее заболевание кожи, сопровождающееся воспалением, сыпью и чувством жжения. Возникает на симметричных участках туловища и сгибательных поверхностях суставов. Болезнь обусловлена нарушениями в работе иммунной системы, которые могут наследоваться из поколения в поколение. Отличительная черта экземы — непостоянный характер высыпаний: вначале на коже появляется воспаление, после чего она покрывается маленькими пузырьками, которые, опорожняясь, образуют влажную раневую поверхность. Со временем эрозии на коже подсыхают и покрываются корочками, после чего наступает период ремиссии. Заболевание может обостряться из года в год, а окончательное излечение, даже при условии грамотного лечения, может не наступить никогда.
- Нейродермит является следствием сразу двух патологических процессов: аллергической реакции и «поломки» в работе вегетативной нервной системы. Ключевой симптом заболевания — это выраженный зуд пораженных участков тела, который мешает нормальной жизни и сну пациента. Различают ограниченную и диффузную форму нейродермита — в зависимости от количества и площади вовлеченных участков. Кожа становится сухой, воспаленной и грубой, и даже после успешного лечения в пораженной области могут быть заметны пигментированные пятна.
Псориаз
Псориаз неслучайно выделяют в отдельную группу — это одно из самых тяжелых хронических кожных заболеваний, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у людей вне зависимости от их возраста, пола, социального статуса и образа жизни, хотя отмечено, что чаще она возникает на фоне сильного стресса. Псориатические бляшки проявляются на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, внешних поверхностях суставов. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и может кровоточить. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Особенности лечения
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавление воспалительной и аллергической реакций, нормализация работы эндокринной и нервной систем и так далее. Системное лечение каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений. Местная же терапия направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного. Ее преимущество заключается в отсутствии системных побочных эффектов, а также в направленном действии.
Гормональные vs негормональные наружные препараты
Препараты, предназначенные для наружного применения при кожных заболеваниях, можно разделить на гормональные и негормональные. Основным компонентом мазей и кремов на основе гормонов являются глюкокортикостероиды, которые обладают свойством быстро устранять воспаление и замедлять иммунную реакцию. Это обеспечивает подавление симптомов большинства кожных заболеваний, однако постоянное использование гормональных лекарств — даже при условии их местного нанесения — опасно. Во-первых, они угнетают местный иммунитет кожи, что делает ее уязвимой для присоединения вторичной инфекции, которая легко проникает через поврежденные кожные покровы. Во-вторых, ведут к истончению и потере защитных свойств эпидермиса. А в-третьих, длительное применение глюкокортикостероидов вызывает привыкание кожи, и их отмена может спровоцировать новое обострение заболевания.
Примерами лекарств из этой группы являются «Унидерм», «Кенакорт», «Синалар», «Акридерм», «Кортеф» и другие.
Альтернатива — использование негормональных местных средств, таких как «Цинокап» (на основе пиритиона цинка), нафталановая, ихтиоловая, дерматоловая, карталиновая мази, мазь на основе дегтя и другие.
Среди современных средств, которые по эффективности не уступают гормонам, особенное место занимают средства с активным цинком (пиритионом цинка). В отличие от обычного оксида цинка, который обладает исключительно подсушивающим действием, активный цинк, или пиритион цинка, обладает целым комплексом важных свойств: снимает воспаление, уменьшает зуд, защищает кожу от присоединения инфекции, восстанавливает поврежденную структуру и барьерную функцию кожи и при этом является совершенно безопасным.
По-прежнему для лечения кожных заболевания используются традиционные средства: мази на основе салициловой кислоты, дегтя, нафталанской нефти и других компонентов, имеющих противовоспалительное действие. Традиционные средства, к сожалению, обладают низкой степенью эффективности, и не все из них безопасны для применения. Например, мази на основе нефти нельзя применять на больших площадях поражения кожи, а дегтярные мази обладают фотосенсибилизирующим эффектом, поэтому их не рекомендуется сочетать с фототерапией — из-за высокого риска получения ожогов кожи. Традиционные средства также имеют довольно резкий запах и могут пачкать одежду, в связи с чем они не очень удобны в использовании.
Давно прошли времена, когда справляться с кожными болезнями можно было лишь при помощи средств народной медицины, которые не могли гарантировать ни полного устранения неприятных симптомов, ни отсутствия синдрома отмены. На аптечных прилавках сегодня представлено множество средств, способных помочь вам облегчить зуд и снять воспаление на коже. Однако не забывайте, что начинать лечение лучше с консультации у специалиста, это поможет вам установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
Активный цинк (пиритион цинка): интересные исследования
Согласно последним научным исследованиям, одними из наиболее эффективных негормональных средств местного действия являются препараты на основе активного цинка (или пиритиона цинка) — такие как «Цинокап» российской компании «Отисифарм». Цинк является органичным и естественным лекарством для кожи — ведь его концентрация в здоровой коже человека составляет около 20% от общего содержания в организме, а дефицит этого ценного металла сопровождается разнообразными поражениями кожи и ухудшением заживления ран. Лекарственные препараты с активным цинком (пиритионом цинка), обладают целым комплексом специфических свойств (противовоспалительных, антибактериальных, противогрибковых), помогают сократить кожный зуд, способствуют выработке керамидов (липидов) кожи, что приводит к восстановлению ее барьерной функции. Исследования доказали, что активный цинк обладает сопоставимой с гормональными средствами эффективностью и при этом хорошим профилем безопасности. Он практически не всасывается с поверхности кожи и поэтому не имеет раздражающего и повреждающего действия. Помимо пиритиона цинка, «Цинокап» также содержит в своем составе д-пантенол, который предотвращает потерю кожей воды, способствует восстановлению межклеточных структур кожи и быстрому заживлению.
Препарат «Цинокап» представлен в аптеках в форме крема и аэрозоля, который удобно наносить на труднодоступные участки тела (такие как волосистая часть головы).
7 признаков заболевания, которые можно узнать по лицу
По внешнему виду человека мы понимает, какой образ жизни он ведет, имеет ли вредные привычки и заболевания. Порой, чтобы выяснить склонность к тому или иному недугу, достаточно внимательно взглянуть в зеркало — даже самые незначительные перемены во внешности могут говорить о неполадках в организме. Эксперт Американской академии дерматологии Синди Оуэн утверждает, что внешние изменения могут сигнализировать о начале серьезного заболевания, и поэтому очень важно знать о них, чтобы предотвратить неприятные последствия.
Мы расскажем, на какие симптомы нужно обратить особое внимание, чтобы вовремя обнаружить серьезные проблемы со здоровьем.
1. Изменение цвета лица в районе носогубного треугольника
2. Повышенный блеск глаз и светочувствительность
3. Ресницы стали густыми и длинными
4. Опухшее лицо и отеки
5. Мягкие желтоватые пятна на веках
6. Шелушение и отек век
Для того чтобы избежать проблем, ищите косметику с самым коротким списком ингредиентов и тестируйте ее на сгибе локтя.
7. Зуд в ушах
Однако уши могут чесаться и потому, что поражены грибком. В любом случае грамотный врач сможет точно определить причину и назначить правильное лечение.
8. Асимметрия лица
Наибольшему риску получить паралич лицевых мышц подвержены беременные женщины, пациенты, перенесшие грипп, и люди, страдающие диабетом. Впрочем, у трети больных симптомы паралича Белла проходят сами по себе в течение 2 недель.
При появлении необычных симптомов не спешите ставить диагноз самостоятельно, а тем более заниматься самолечением. Если вам кажется, что изменения, происходящие с вашим лицом, — это признак начинающейся болезни, лучший выход — обратиться к врачу за консультацией.
А как вы следите за своим здоровьем? Часто посещаете врачей?
Виды кожных заболеваний на лице
Болезни лица могут быть спровоцированы внешними и внутренними причинами. Важно понимать, что факторов, провоцирующих появление кожных заболеваний, может быть несколько. Точные причины проблемы может установить только дерматолог, который должен знать полную картину вашего здоровья. В частности, обострение болезней ЖКТ зачастую сопровождается высыпаниями на коже и изменением цвета лица.
Причины кожных заболеваний
Основные причины, вызывающие или усугубляющие кожные заболевания:
- генетическая предрасположенность;
- наличие хронических заболеваний;
- стресс и наличие навязчивых состояний (прикосновение к лицу, расчесывание ранок, постоянное использование антибактериального мыла);
- инфекция или заражение вирусом;
- гормональные нарушения;
- различные аллергические реакции;
- заражение кожными паразитами;
- постоянное воздействие негативных факторов (некачественная вода, сильная запыленность, повышенная влажность окружающей среды, загрязненный воздух и прочее);
- наличие вредных привычек, нарушение режима гигиены, питания и сна;
- использование неподходящей, некачественной или испорченной косметики.
Важно!Заболевания кожи лица, не связанные с инфекциями и вирусами, могут быть спровоцированы хроническими болезнями, генетическими особенностями или внешними факторами.
Купероз
Это заболевание можно узнать по специфическим капиллярным сеточкам или звездочкам. Оно возникает из-за расширения сосудистых стенок и потери их эластичности, из-за чего происходит застой крови. Кожная болезнь может проявляться только одной «точкой» или целой сетью, распространившейся по крыльям носа, щекам, области вокруг глаз. Нередко купероз сигнализирует о предрасположенности к болезням сердечно-сосудистой системы или заболеваниях печени.
Частые причины появления:
- травмы;
- воздействие УФ-лучей;
- наследственность;
- употребление алкоголя и курение;
- длительное воздействие низких температур;
- пилинг и другие косметические процедуры;
- наличие хронических заболеваний.
Симптомы: наличие угревой сыпи, гнойников, внутренних прыщей. Причина проявления: воспаление сальных желез. Существует три степени тяжести акне: высокая – более 40 высыпаний, средняя от 10 до 40, легкая – до 20 образований.
- гормональные изменения (возрастные, менструальные и другие);
- наследственность;
- побочный эффект гормонотерапии.
Обычно акне наблюдается у подростков, но может проявиться и у взрослого. В группе риска – люди с жирной кожей или гормональными отклонениями.
Аллергия
Аллергическая реакция может появляться в виде зуда, шелушения, отеков, покраснений и высыпаний. Реакция может наблюдаться при воздействии внешних и внутренних факторах: приеме пищи, использовании косметики, наличии пыльцы, контакте с тканями. Высыпания могут наблюдаться и по всему телу, и поражать только лицо.
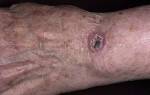
Меланома
Это злокачественная опухоль, которая может развиться из невуса. Основные признаки: болезненность, изменение контура или цвета, уплотнение, увеличение невуса. Чаще от меланомы страдают взрослые пациенты.
Кератоз
Проявление: ороговение, уплотнение, шелушение участка кожи. Процесс протекает без воспаления, но приносит болевые ощущения при развитии, так как кожа может трескаться, появления зуд, изъявления.
Витилиго
Отсутствие пигментации на участках кожи, из-за чего на теле и лице появляются белые или розовые пятна. Пятна могут увеличиваться, образуя крупные очаги поражения, стремящиеся к круглой форме. Причины возникновения не установлены.
Хлоазма
Противоположности витилиго: чрезмерная пигментация. Участок темного, обычно коричневого цвета, постепенно увеличивается. пятна могут сливаться в один округлый очаг поражения. Может быть вызвана беременностью или заболеваниями: нарушения работы яичников, печени или гипофиза.
Важно! Дерматозы – группа заболеваний, протекающих с воспалительными процессами. Могут быть врожденными и приобретенными, в том числе из-за неврологических отклонениях, нарушений функционирования эндокринной системы, реакции на паразитов, снижении иммунитета.
Периоральный дерматит
Болезнь чаще поражает женщин. Папуло-пустулы и мелкие папулы, размером не более 2 мм, локализуются в периорбитально или/и периорально. Нередко проявляется после приема кортикостероидных препаратов, назначенных при других кожных болезнях. Важно: при этом заболевании наблюдаются узкий непораженный кожный участок вокруг контура губ.
Розацеа
Как правило, поражения затрагивает только кожу лица, в группе риска взрослый пациент с генетической предрасположенностью. Имеет полиэтиологическую природу и стадийное течение. Проявление: гиперемия лица, пустулы, отечные папулы, телеангиэктазия. Важно: свойственна гиперплазия соединительной ткани и сальных желез, а не повышенное выделение секрета сальных желез (в отличие от акне). Как правило, кожное заболевание проявляется у пациентов 35-40 лет, достигает пика в 40-50 лет. Болезнь провоцируется изменениями тонуса поверхностных сосудов кожи, вызванных эндогенными и экзогенными факторами.
Демодекоз
Специфические высыпания, вызванные деятельностью клеща Demodex folliculorum, наблюдаются на подбородке, щеках, носе, лбу. Степень воспалительного процесса зависит от реакции оргазма на присуствие паразита в сально-волосяных фолликулах. Диагноз ставится только после анализов.
Мелкоузелковый саркоидоз
Проявление: узелковые элементы с плотноватой консистенцией с резкими границами. Могут иметь цвет от розового до буро-желтого. На поверхности части папул формируются телеангиэктазии. На месте разрешившихся элементов формируются мелкие атрофические рубцы. При диаскопии обнаруживается феномен «запыленности» и мелкие желтоватые пятна. Разрешившиеся элементы проявляют склонность к образованию рубцов.
Важно! Грибковые и инфекционные заболевания кожи лица провоцируются патогенные организмами. Инфекции на лице могут заразить глубокие ткани или попасть в кровоток, став причиной сепсиса.
Себорейный дерматит
В этом случае высыпания поражают в основном носогубные складки, волосистую часть головы, подбородок и заушные складки. Чаще проявляется у пациентов с себореей – другого кожного недуга. Иногда поражение затрагивает тело: кожу вдоль позвоночника, между лопатками или на груди. Наблюдаемые очаги эритемы имеют четкие границы, желтоватые чешуйки и мелкие фолликулярные узелки. Пациент с заболеванием может ощущать небольшой зуд.
Стрептококковое поражение
В основном встречается у женщин и детей, поражение затрагивает гладкую кожу и не имеет связи с фолликулярным аппаратом. Проявление: флектены или импетиго, быстро вскрывающегося и образующего серозно-гнойные корки. Чаще наблюдается в уголках рта и глаз.
Важно!Гнойничковые болезни кожи лица чаще всего возникают из-за влияния стрептококков, грибковых инфекций, стафилококков и других инфекций. Факторы, способствующие развитию болезни: повышенный сахар крови, микротравмы, гиповитаминозы. Выделяют поверхностные и глубокие формы. Фурункулы с одним гнойно-некротическим стержнем и карбункулы является проявлением глубокой формы.
Фолликулит
Чаще обнаруживается у взрослых мужчин. При удалении волос в области поражения отчетливо видна гнойная муфточка вокруг волосяного корня. Чаще гнойничковые поражения поверхностные. При фолликулите пустула располагается в устье волосяного фолликула. Схожее отклонение – сикоз – локализуется в области бровей, бороды, и других щетинистых волос, при нем образуется достаточно крупная пустула.
Вульгарные угри
Гнойное воспаление волосяного фолликула и непосредственно сальной железы. Зачастую вызвано со стафилококковой инфекцией. Обычно высыпания наблюдаются на лице, груди, спине. Течение болезни лица: появление черных точек – комедонов, затем появление болезненного красного узелка, после – формирование гнойной пустулы.
При инфекциях возможно некротическое акне, при котором в глубине элемента прогрессирует некроз. В этом случае после заживления образуется рубец. Распространение процесса повышает риски абсцессов и конглобатные угри.
Важно!Вирусные кожные болезни встречаются у 3-4% взрослых пациентов и у до 10% детей.
Простой герпес
По оценкам ученых, эта форма герпеса наблюдается у 90% населения. Вирус попадает в организм через травмированную кожу, слизистые оболочки, возможно – половым путем. Герпес может не проявлять себя годами, но активизироваться при стрессах, других заболеваниях, переохлаждении. При этом происходит пузырьковая реакция на небольшом кожном участке, как правило, на лице.
Опоясывающий лишай
По сути, это тяжелая форма герпеса. Чаще диагностируется у пожилых людей с низким иммунитетом или перенесших болезнь или значительный стресс. Высыпания не болезненны, но отсутствие лечение может вызвать поражение ЦНС.
ВПЧ — Вирус папилломы человека
Вызывает появление кондилом и бородавок на слизистых оболочках и коже. Известно более 200 разновидностей вируса, из них 50% является главной причиной возникновения бородавок. Причина поражения вирусом: низкий иммунитет и кожные микротравмы. При заражении вирус может долгое время не проявляться, но активизироваться, когда организм ослабнет. Имеется определенная связь между заражением ВПЧ и некоторыми формами онкологических болезней, в том числе раком шейки матки.
Важно!Обычно у каждой болезни есть ярко выраженная симптоматика, но не редко изменения кожи могут группироваться, что усложняют процесс диагностики. Для выяснения причин появления отклонений необходимо пройти обследование и быть предельно откровенным с дерматологом, не скрывая привычек или заболеваний. Самолечение или использование препаратов без точной постановки диагноза может усугубить ситуацию.