Плевральная пункция: показания, подготовка, техника проведения
Плевральная пункция
Показания: 1) удаление жидкости из плевральной полости с диагностической и (или) лечебной целью; 2) удаление воздуха при пневмотораксе; 3) введение газа для сдавления легкого (искусственный пневмоторакс) и медикаментов.
Оснащение: длинные иглы (8—10 см) диаметром более 1 мм с острым срезом и канюли к ним; шприцы емкостью 5 и 20 мл; короткие тонкие иглы для проведения местной анестезии; эластические резиновые трубки, соединяющиеся с канюлей; кровоостанавливающие зажимы (2 шт.) без зубцов; отсасывающий аппарат; раствор йода и спирта.
Техника проведения манипуляции заключается в следующем. Пункцию проводят в специальном помещении (в манипуляционной, перевязочной, процедурной); за 20—30 мин до выполнения манипуляции подкожно вводят 1 мл 2 % раствора промедола. Предварительно перкуторно и рентгенологически определяют верхнюю границу выпота.
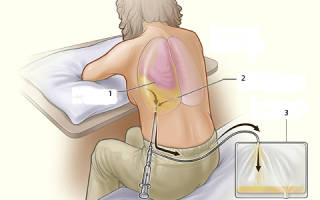
При проведении манипуляции больного усаживают на стул спиной к врачу, лицом к спинке стула (на нее можно положить небольшую подушку, чтобы больному было удобно класть руки, согнутые в локтевых суставах). Если позволяет состояние больного, он грудную клетку должен слегка наклонить в здоровую сторону (при этом расширяются межреберья на стороне пункции). Руку на стороне пункции больной должен положить на голову или на противоположное плечо. На стороне поражения проводят предоперационную обработку кожи йодом и спиртом (участок 15—20 х 15—20 см) и определяют место предполагаемого прокола.
Плевральные пункции чаще проводят в седьмом или восьмом межреберье по задней подмышечной линии (при более высоком проколе эвакуировать жидкость полностью невозможно, а при более низком — возникает опасность попадания в брюшную полость и повреждения соответствующих органов), по верхнему краю нижележащего ребра , чтобы не повредить сосудисто-нервный пучок, проходящий по нижнему краю верхнего ребра.
В межреберье, выбранном для пункции, пальцами левой руки определяют верхний край нижнего ребра и точно над ребром выполняют местную анестезию кожи и подкожной клетчатки (на глубину 1—1,5 см). Пункционную иглу с надетой на нее резиновой трубкой, пережатой кровоостанавливающим зажимом, располагают перпендикулярно к поверхности грудной клетки и коротким движением вводят в плевральную полость, прокалывая кожу, подкожную клетчатку, межреберные мышцы и плевру. Момент попадания иглы в плевральную полость обычно легко определяется — он ощущается как «провал» в полость.
После прокола с резиновой трубкой соединяют шприц емкостью 20 мл и снимают зажим. Шприцем отсасывают содержимое плевральной полости и вновь пережимают трубку зажимом. Содержимое шприца выливают в стерильную пробирку или флакон и направляют в лабораторию для исследования.
Затем резиновую трубку подсоединяют к отсасывающему аппарату и, сняв зажим, начинают эвакуировать содержимое плевральной полости. Одновременно ведут наблюдение за состоянием больного. Нельзя допускать стремительного извлечения содержимого плевральной полости во избежание быстрого смещения средостения и развития осложнений (тахикардия, коллаптоидное состояние). Для предупреждения этих явлений трубку периодически пережимают зажимом. Одномоментно удаляют до 1,5 л экссудата. Если состояние больного позволяет, можно удалить и большее количество жидкости. После извлечения жидкости в плевральную полость можно ввести необходимое лекарство. Его вводят путем прокола резиновой трубки вблизи канюли, предварительно пережав ее зажимом, или непосредственно в резиновую трубку.
В конце манипуляции быстрым движением извлекают пункционную иглу. Место прокола обрабатывают йодом и заклеивают стерильной наклейкой. Больного в палату «доставляют на каталке.
Пункцию при пневмотораксе производят спереди, во втором-третьем межреберье, по срединно-ключичной линии. Больной при этом лежит на спине. Анестезию кожи производят по верхнему краю III ребра. Для такой пункции предварительно готовят одноразовую систему для внутривенных вливаний. В системе отрезают трубку сразу после капельницы и опускают конец трубки в стерильный флакон с изотоническим раствором хлорида натрия.
Иглой, надетой на шприц, проводят пункцию плевральной полости по вышеописанной методике. После прокола плевры в шприц начинает поступать воздух. Шприц снимают, а иглу тотчас же соединяют с канюлей подготовленной системы. Воздух начинает бурно выделяться через слой жидкости во флаконе, что наглядно видно по всплывающим пузырькам. Во время вдоха больного количество пузырьков увеличивается, при выдохе — уменьшается.
Когда выделение воздуха прекращается, иглу отсоединяют от системы и вновь соединяют со шприцем. Поршень шприца оттягивают на себя, набирая в него воздух, и быстро извлекают иглу из плевральной полости.
После проведения плевральной пункции и удаления жидкости или воздуха целесообразно выполнить контрольную рентгеноскопию органов грудной клетки.
Возможные осложнения: прокол паренхимы легкого, повреждения межреберного сосудисто-нервного пучка, попадание иглы в брюшную полость, ранение внутрибрюшных органов.
Пункция плевральной полости — техника и алгоритм проведения
Диагностика заболеваний респираторного тракта предусматривает использование разнообразных инструментальных методик и лабораторных анализов. Плевральная пункция – инвазивная процедура, которая может применяться для уточнения причины одышки, кашля или лечения определенной патологии дыхательной системы.
Что такое плевральная пункция?
Плевральная пункция – прокол стенки грудной клетки с непосредственным проникновением в соответствующую полость. С помощью указанной процедуры врач может провести диагностику заболеваний респираторного тракта, сопровождающихся одышкой, кашлем или ввести медикаментозные средства.
Современная техника выполнения манипуляции позволяет безболезненно проколоть грудную стенку. Риск развития нежелательных последствий при соблюдении всех норм асептики и антисептики близится к нулю.
Важно! Пункция плевральной полости и торакоскопия – две разные методики, которые иногда путают пациенты. Сходство процедур заключается в проникновении внутрь плевральной полости. Однако пункция делается вслепую иглой, а торакоскопия специальным инструментом с видеокамерой на конце, что позволяет врачу визуально оценивать состояние изучаемого пространства.
С какой целью проводят плевральную пункцию?
Пункция плевры – инвазивная методика, которая может использоваться с диагностической и лечебной целью. В 90% случаев процедура одновременно выполняет сразу две указанные функции. Плевральную пункцию врачи проводят с целью аспирации жидкости из пространства между париетальным и висцеральным листком для дальнейшего изучения причин кашля или других симптомов.
В описанном случае пункция является диагностической. Однако удаление жидкости из соответствующей полости в 85% случаев способствует стабилизации состояния пациента (устранение кашля, снижение температуры тела), что обуславливает лечебный эффект манипуляции.
Причин для формирования выпота между висцеральным и париетальным листком плевры существует много. В 75% случаев развивается локальный воспалительный процесс, именуемый плевритом. Анализ характера жидкости позволяет установить точную причину, а также механизм возникновения соответствующей проблемы.
Показания к проведению диагностической плевральной пункции:
- Микроскопическое изучение жидкости, образовавшейся в соответствующей полости;
- Прокол плевры с забором частички новообразования внутри. В данном случае выполнение манипуляции происходит под контролем УЗИ для предотвращения повреждения соседних органов и тканей.
Показания к проведению лечебной пункции плевры:
- образование застойного выпота;
- плеврит, протекающий с формированием гнойной жидкости (экссудата) или на фоне туберкулеза, осложненной пневмонии;
- пневмоторакс – проникновение воздуха в плевральную полость, что может случаться при спонтанном разрыве альвеол или травмах грудной клетки;
- гемоторакс;
- эмпиема плевры;
- локальное введение медикаментов.
Независимо от целей проведения, пункция сопряжена с риском развития определенных осложнений, шанс развития которых редко превышает потенциальную пользу от процедуры.
Противопоказания
Прокол плевральной полости может быть отсрочен или отменен в зависимости от особенностей конкретного клинического случая.
Противопоказания:
- неконтролируемый кашель, который не поддается медикаментозному устранению;
- тяжелое состояние больного, которое не связано с наличием жидкости внутри плевральной полости (инфаркт миокарда, инсульт);
- коагулопатии;
- булезная форма эмфиземы легких;
- минимальное количество жидкости внутри плевральной полости, что подтверждается результатами УЗИ;
- отказ пациента от проведения соответствующей манипуляции.
Набор инструментов для плевральной пункции
Для выполнения любой медицинской манипуляции используется набор специализированных инструментов. Для плевральной пункции с целью установления причины или устранения одышки, лихорадки, кашля необходимо применить следующие приспособления:
- стерильные шарики из ваты;
- зажим и пинцет для удерживания тканей;
- 10 или 20 и 60 миллилитровый шприц;
- игла 2,0-90 мм для аспирации содержимого;
- стерильные марлевые салфетки;
- бактерицидные пластыри;
- емкость для сбора исследуемого материала (пробирка).
В случае необходимости дальнейшего дренирования (очистки) плевральной полости дополнительно потребуется специальная емкость (2 л) с антивозвратным механизмом (клапаном).
Подготовка пациента
Характер необходимой подготовки пациента напрямую зависит от обстоятельств, при которых проводится манипуляция. Если пункция осуществляется экстренно, без доступа к соответствующему инструментарию, тогда местное обеззараживание места прокола может выступать единственным моментом подготовки больного.
Однако в 90% случаев процедура выполняется под наблюдением врачей. Предварительно человек сдает традиционные лабораторные анализы крови, мочи. Может использоваться УЗИ и рентгенография для оценки выраженности патологического процесса.
Перед введением иглы пациент занимает удобное сидячее положение с опорой на стол. Место прокола грудной клетки при плевральной пункции подбирается в зависимости от характера патологического процесса. Традиционно введение иглы осуществляется по верхнему краю ребра в седьмом или восьмом межреберье по задней, медиальной или передней подмышечной линии. Исключением остается пневмоторакс, когда прокол делается во 2 межреберье по среднеключичной линии.
Алгоритм выполнения
Алгоритм проведения плевральной пункции предусматривает выполнения ряда последовательных этапов:
- Антисептическая обработка места введения иглы;
- Местная анестезия новокаином. Соблюдается техника с образованием «лимонной корочки» и поэтапным обезболиванием нижележащих тканей;
- Введение иглы для забора жидкости. Прокол осуществляется по верхнему краю ребра для предотвращения повреждения сосудисто-нервного пучка;
- Аспирация небольшого количества жидкости шприцом;
- Подключение системы для эвакуации содержимого соответствующей полости.
Важно! Техника проведения плевральной пункции не допускает одномоментного удаления более 1 л жидкости. Причина – риск развития смещения внутренних органов с резким ухудшением самочувствия больного.
После окончания аспирации игла извлекается, а место прокола обрабатывается антисептиком и заклеивается пластырем. Для оценки качества выполнения процедуры требуется сделать контрольный рентгенологический снимок.
Результаты
Прокол плевры используется для диагностики кашля, одышки, лихорадки и других симптомов респираторной патологии. Результаты соответствующего обследования зависят от количества и характера получаемого содержимого.
Нередко диагноз устанавливается в момент получения первых порций исследуемой жидкости (кровь при гемотораксе). Однако при аспирации мутного содержимого без характерных визуальных признаков, требуется проведение микроскопического и лабораторного анализа.
В зависимости от наличия гноя, белка, патологических включений врач устанавливает окончательную причину кашля или других расстройств дыхательной системы. В случае проведения лечебной пункции пациент ощутит результаты уже по окончании манипуляции. Традиционно снижается выраженность одышки, больной отмечает уменьшение интенсивности кашля, лихорадки.
Для дополнительной оценки эффективности проведенной манипуляции после ее окончания проводится рентгенологическое или ультразвуковое исследование.
Возможные осложнения после плевральной пункции
Пункция для верификации причин кашля – процедура, которая в 80% случаев проводится «вслепую». При соблюдении правил и техники выполнения манипуляции риск развития осложнений минимален. Однако шанс возникновения неприятных последствий присутствует всегда.
Возможные осложнения:
- Повреждение легкого. Характерным симптомом, свидетельствующим об указанной проблеме, выступает усиление кашля;
- Пневмоторакс;
- Повреждение сосуда с развитием внутреннего кровотечения;
- Воздушная эмболия;
- Инфицирование места прокола.
Если описываемая процедура выполняется в государственной больнице по жизненным показаниям или при нахождении пациента в стационаре с наличием необходимых показаний, тогда можно рассчитывать на бесплатность манипуляции.
В частных клиниках цена за прокол грудной стенки с анализом содержимого стартует от 550 рублей. Нужно учитывать, что стоимость лабораторной диагностики пунктата иногда не входит в базовый ценник.
Заключение
Плевральная пункция – простой, надежный и эффективный метод диагностики, а также лечения заболеваний дыхательной системы, сопровождающихся кашлем, одышкой, повышением температуры тела. При соблюдении пациентом всех рекомендаций врача прогрессирование патологии минимизируется, а описываемая процедура позволяет уточнить причину заболевания для подбора адекватной схемы оздоровления.
Техника проведения плевральной пункции — подготовка пациента к торакоцентезу
В норме у каждого человека в плевральной полости содержится небольшое количество жидкости, которая обеспечивает смазку слизистой во время дыхательного процесса. В силу различных патологий, объем указанной жидкости — либо воздуха — резко увеличивается, что может стать причиной развития дыхательной недостаточности.
При подобных ситуациях осуществляют торакоцентез – прокол грудной клетки и плевральной полости специальной иглой с целью проведения диагностических и/или лечебных мероприятий.
Показания к выполнению плевральной пункции – могут ли быть противопоказания?
Для проведения рассматриваемой манипуляции должны быть веские основания.
После изучения жалоб пациента, его истории болезни и проведения некоторых диагностических процедур доктор принимает решение о целесообразности проведения плевральной функции.
- Постоянным сухим кашлем.
- Болевыми ощущениями в грудной клетке.
- Нарастающей одышкой.
- Острой болью при лежании.
- Потерей сознания (не всегда).
Указанные симптомы могут являться последствием нескольких заболеваний:
- Воспалительных процессов в легких.
- Туберкулеза.
- Злокачественных новообразований в легких/плевре.
- Застойной сердечной недостаточности.
- Сильного травмирования грудной клетки.
- Системных заболеваний соединительной ткани.
- Метастазов в плевральную полость при любых онкозаболеваниях.
- Плохая свертываемость крови.
- Повреждение кожных покровов, гнойные, воспалительные процессы в зоне пункции.
- Опоясывающий лишай.
- Незначительное скопление жидкости или воздуха в плевральной полости: менее 3 мл.
Определенные состояния пациента могут стать препятствием для осуществления торакоцентеза — однако, окончательное решение принимает врач:
- Беременность.
- Период кормления грудью.
- Лишний вес (от 130 кг).
- Недавно перенесенная операция на легких.
- Погрешности в работе сердечно-сосудистой системы.
Подготовка пациента к пункции плевры
Перед проведением рассматриваемой манипуляции врач должен выяснить, есть ли у пациента какие-либо противопоказания к проведению плевральной пункции, аллергия на определенные лекарственные препараты.
- Рентген. Дает возможность врачу выбрать оптимальное место прокола.
- УЗИ грудной клетки. Способствует определению количества жидкости, что скопилась в плевральной полости.
- Электрокардиограмма.
- Прием противокашлевых, обезболивающих препаратов. Актуально только при сильном кашле.
Непосредственно перед торакоцентезом пациенту измеряют давление, пульс, делают общий анализ крови.
Если больной находится без сознания, пункцию производят в палате. В остальных случаях для этих целей используют манипуляционный кабинет.
Алгоритм проведения торакоцентеза — место плевральной пункции, дренирование
Для указанной процедуры пациент должен принять сидячее положение, сделав упор руками на спинку стула или стол.
В ходе всей процедуры медсестра следит за пульсом и давлением пациента. При появлении серьезных погрешностей она немедленно сообщает об этом доктору.
Алгоритм выполнения плевральной пункции следующий:
- Определение области прокола. На данном этапе врач внимательно изучает данные рентгенологического исследования. При скоплении в плевральной полости воздуха точка прокола будет располагаться между 2 и 3 ребрами вдоль среднеключичной линии. Если же в легких сосредотачивается жидкость, пункционную иглу необходимо внедрять на уровне 7-9 межреберья по задней подмышечной линии. При пребывании пациента в лежачем положении, участок прокалывания будет смещаться.
- Подготовка зоны манипуляции. Область вокруг пункции облаживают стерильными пеленками. Точку прокола обеззараживают два раза спиртом. Второй раз, при отсутствии аллергических реакций, может применяться раствор йода.
- Обезболивание. С этой задачей справляется раствор новокаина. На свободный конец шприца надевают каучуковую трубку, которая укомплектована специальным зажимом для перекрывания воздуха, а сверху фиксируют канюлю для шприца. Введение иглы (диаметр которой от 1 мм и выше) осуществляют по верхней грани нижележащего ребра. Это минимизирует риск задевания нервов и кровеносных сосудов. Анестетик впрыскивают постепенно по мере внедрения, что оказывает нужный эффект на подкожные слои, мышцы, листки плевры.
- Откачивание скопившегося в плевре экссудата, воздуха, крови, гноя. Указанный процесс начинается с момента прокалывания плевры иглой. У пациента данное явление сопровождается резкой болью, а доктор ощущает своеобразное проваливание иглы. Извлекаются жидкость посредством медленного потягивания поршня шприца на себя. Первую порцию помещают в заранее приготовленную лабораторную пробирку. При большом скоплении жидкости применяют электроотсос. В этом случае одноразовую иглу заменяют на более толстую, многоразовую, с дальнейшим подсоединением шланга. При снятии шприца каучуковую трубку зажимают, чтобы предотвратить попадание воздуха в плевру. Виды наборов для плевральной пункции и дренирования — назначение инструментов в наборах для торакоцентеза
- Введение антимикробных препаратов в плевральную полость после полной эвакуации жидкости.
- Изъятие иглы и обработка места прокола. Иглу вытягивают резким движением руки, а участок пункции обрабатывают йодсодержащими препаратами или ватным тампоном, смоченным спиртом. Сверху накладывают медицинский пластырь, либо стерильную клеоловую повязку.
В том случае, если на момент выкачивания жидкости пациент начал сильно кашлять, а в шприц активно поступает кровь, процедуру прерывают.
После вытягивания иглы его кладут на спину и следят за общим состоянием. При потере сознания пациенту дают вдохнуть раствор аммиака.
Возможные осложнения плевральной пункции и их профилактика
- Повреждение иглой ткани легкого, что провоцирует пневмоторакс. У пациента начинается сильный кашель, во рту появляется привкус введенных медикаментов.
- Нарушение целостности кровеносных сосудов, что расположены между ребрами. Гемоторакс. Если кровотечение незначительное, доктор изымает иглу и сильно зажимает раненый сосуд пальцем.
- Прокалывание диафрагмы, желудка. Возможно также повреждение иглой селезенки либо печени. При подобных состояниях пациент резко бледнеет, начинает отхаркивать кровью. Это может повлиять на работу сердца и спровоцировать его остановку.
- Воздушная эмболия сосудов головного мозга. Внешне проявляется полной утратой зрения, судорогами, потерей сознания.
- Инфицирование грудной клетки либо плевры. Зачастую является следствием игнорирования правил асептики.
- Резкое падение артериального давления, как реакция организма на анестетик — либо на торакоцентез. Чтобы вовремя среагировать на указанное состояние, перед началом проведения пункции готовят два шприца с сосудистыми препаратами.
Максимально точное определения места пункции, а также строгое соблюдение методики торакоцентеза поможет минимизировать риск появления указанных осложнений.
Загрузка.
Техника проведения плевральной пункции
Плевральная пункция: определение, показания
Плевральная пункция: показания, техника проведения, видео
В этой статье мы рассмотрим, что такое плевральная пункция, каковы к ней показания, разберем технику ее проведения и посмотрим видео, как она проводится.
Плевральная пункция – это пункция плевральной полости, то есть полости, расположенной между висцеральным и париетальным листками плевры.
Обычно в плевральной полости скапливается жидкость при различных заболеваниях – при опухоли легкого или плевры, при плеврите, при туберкулезе, при сердечных отеках и т.д.
Основным показанием к плевральной пункции служит наличие в ней жидкости, которую можно определить при УЗИ плевральной полости, либо при рентгенографии. Также можно определить уровень жидкости при перкуссии плевральной полости.
Показаниями к пункции плевральной полости являются также: плевриты, внутриплевральные кровотечения, эмпиема плевры, транссудат в плевральной полости при отеках.
Диагностическую плевральную пункцию выполняют в перевязочной, а у тяжелых больных – в палате.
|
Для выполнения исследования используют иглу длиной 9-10 см, диаметром 2,0 мм с круто скошенным (до 60°) острием. С помощью переходника – резиновой трубочки иглу соединяют с 20 граммовым шприцем. Переходник по мере заполнения шприца удаленным из плевральной полости содержимым периодически пережимают инструментом. Этот прием необходим для предотвращения проникновения в нее воздуха. Достаточно удобным в качестве переходника является использование специально изготовленного двухходового краника.
Пунктируют плевральную полость в положении больного сидя с отведенной в сторону и размещенной на опоре рукой. В такой позиции задний реберно-диафрагмальный синус занимает нижние отделы плевральной полости.
Прокол грудной стенки выполняют в VII-VIII межреберье по задней подмышечной, или лопаточной линиям. В случае осумкования экссудата место введение иглы в плевральную полость определяют, руководствуясь результатами рентгенологического или ультразвукового исследования.
Итак, пошаговая техника проведения плевральной пункции:
1) Набираем в шприц новокаин 0,5%. Лучше всего взять сперва шприц 2-граммовый. И набрать его новокаином полностью.
Запомните: чем меньше площадь поршня шприца, тем менее болезненной будет плевральная пункция. Особенно это касается тех случаев, когда вы делаете плевральную пункцию у детей.
2) Прокалываем кожу и сразу начинаем медленно предпосылать новокаин, медленно надавливая на поршень шприца, также медленно продвигая иглу дальше – в мышцы и мягкие ткани грудной стенки.
Запомните: пункционную иглу вводят в намеченном межреберье, ориентируясь на верхний край ребра. Если вводить иглу по нижнему краю, то можно повредить межреберную артерию, а это очень опасно ввиду неостанавливающегося кровотечения из нее (рис. 2)
3) Чувствуем упругое сопротивление тканей, расположенных в области внутригрудной фасции. А в момент проникновения иглы в плевральную полость появляется чувство «свободного пространства».
4) Обратным движением поршня в шприц извлекают содержимое плевральной полости: кровь, гной, хилезный или иного вида экссудат. Эта первая – визуальная оценка результата плевральной пункции является важной в диагностическом отношении.
5) Меняем тонкую иглу от одноразового шприца, которым делали обезболивание, на более толстую, многоразовую, подсоединяем к ней через переходник шланг от электроотсоса и снова прокалываем грудную стенку по уже обезболенному месту. И откачиваем экссудат из плевральной полости с помощью отсоса.
Как правило, диагностическую пункцию переводят в лечебную процедуру, включающую полное удаление патологического содержимого, промывание плевральной полости антисептическими препаратами, введение антибиотиков, дренирование с присоединением системы для заготовки аутологичной крови в случаях гемоторакса.
Рис. 2. Диагностическая пункция плевральной полости: а — способ предупреждения попадания воздуха в плевральную полость; б, в — топография межреберных кровеносных сосудов. Показано безопасное направление введения иглы при пункции
Для получения более полной, часто – исчерпывающей информации отдельные порции содержимого плевральной полости направляют с целью цитологического, биохимического, бактериологического и биологического изучения.
А вот видео проведения плевральной пункции:
Пункция полости перикарда.Диагностическую пункцию перикарда выполняют в перевязочной или операционной.Для этой цели используют иглу длиной 9-10 см, диаметром 1,0-2,0 мм, надежно соединенную с 20-граммовым шприцем.
В положении больного лежа на спине в углу, образованном левой реберной дугой и мечевидный отростком, послойно инфильтрируя кожу и подлежащие ткани 2% раствором тримекаина, прокаливают поверхностный слой и прямую мышцу живота.
После этого корпус шприца отклоняют к брюшиной стенке и продвигают иглу в направлении ориентированном положением правого плечевого сустава больного, сохраняя угол 45° к горизонтальном плоскости (рис. 3).
При проникновении конца иглы в полость перикарда в шприц начинает свободно поступать экссудат или кровь.
Первые порции патологического содержимого изучают визуально и направляют для цитологического, биохимического, бактериологического исследования. Диагностическую пункцию завершают лечебной процедурой – полным освобождением полости перикарда, ее промыванием антисептическим раствором.
С этой целью, используя пункционную иглу, выполняют дренирование полости перикарда по Сельдингеру. Такой прием необходим ввиду того, что по мере опорожнения околосердечной сумки сердце приближается на расстояние опасной близости к концу иглы, что может стать причиной ранения стенки желудочка при его сокращениях.
Кроме того, катетер в полости перикарда, оставленный после ее дренирования, может быть использован для проведения повторных диагностических и лечебных процедур.
Стернальная пункция – это метод исследования костного мозга. Данный метод заключается в костномозговой пункции передней стенки грудины с помощью специальной иглы. Стернальная пункция выполняется как в госпитальных, так и в амбулаторных условиях. Неважно, где осуществляется пункция, главное, чтобы соблюдались во время нее правила асептики и антисептики. Оснащение Для пункции необходимы: 70º-ый спирт, 5% раствор йода, лидокаин или новокаин для обезболивания, два шприца – 10 и 20 мл, игла для стернальной пункции Кассирского (короткая игла, которая имеет на дистальном конце гайку, мандрен и съемную рукоятку), салфетка из марли и лейкопластырь. – Читайте подробнее на FB.ru: http://fb.ru/article/88008/sternalnaya-punktsiya-tehnika-vyipolneniya-pokazaniya-i-oslojneniya
Подготовка пациента Данная процедура не требует особой подготовки. Пациент накануне и в день проведения пункции находится на обычном пищевом режиме. Пункция проводится через два-три часа после еды. Отменяются все препараты, за исключением тех, которые необходимы по жизненным показаниям. Также обязательно необходимо отменить препараты, содержащие гепарин. В день проведения запрещается проводить другие диагностические, хирургические процедуры. Желательно перед процедурой опорожнить мочевой пузырь и кишечник. Проведение стернальной пункции Место пункции необходимо обработать 70º-ым спиртом и 5% раствором йода. В дальнейшем необходимо обезболить. В шприц объемом 10 мл набирают анестетик – лидокаин или новокаин – и под углом 90º вводят иглу, обезболивая. Через 3 минуты после введения лидокаина можно начинать пункцию. Переднюю стенку грудины прокалывают иглой Кассирского на уровне III-IV ребра по срединно-ключичной линии, можно и в рукоятку грудины. Иглу необходимо вводить быстрым вращательным движением. Игла проходит через компактное вещество фронтальной поверхности грудины и попадает в костномозговое пространство, при этом ощущается провал. Признаками попадания в губчатое пространство являются ощущение оператором полости, а больным – кратковременной боли. Далее необходимо удалить мандрен со стернальной иглы и к ней присоединить шприц объемом 20 мл, с помощью него осуществляется аспирация костного содержимого. Создавая вакуум, аспирируют не более 0,20-0,30 мл. крови. После этого необходимо вытащить шприц вместе с иглой. На месте пункции накладывается марлевая салфетка и наклеивается лейкопластырь. Содержимое шприца наносится на стекло и готовится мазок. Делая пункцию детям, необходимо помнить, что игла может пройти насквозь, это связано с достаточной эластичностью грудины. Стернальная пункция пациентам, которые долго принимают кортикостероиды, должна проводиться с осторожностью, поскольку они имеют склонность к остеопорозу. – Читайте подробнее на FB.ru: http://fb.ru/article/88008/sternalnaya-punktsiya-tehnika-vyipolneniya-pokazaniya-i-oslojneniya
Осложнения. Показания к стернальной пункции Главными осложнениями являются сквозной прокол и кровотечение. В костном мозге происходит образование клеточных элементов крови, то есть кроветворение. Стернальная пункция необходима для подтверждения диагноза многих заболеваний: анемии, лейкопении или лейкоцитоза, тромбоцитоза или тромбопении, а также функциональной недостаточности костного мозга. Получив результат, можно безошибочно оценить активность процесса кроветворения, состояние и структурные изменения клеток. Стернальная пункция также проводится больным при подозрении на злокачественные новообразования и метастазирование. – Читайте подробнее на FB.ru: http://fb.ru/article/88008/sternalnaya-punktsiya-tehnika-vyipolneniya-pokazaniya-i-oslojneniya
Лапароцентезом называют хирургическую манипуляцию, суть которой заключается в проколе передней брюшной стенки с последующей эвакуацией содержимого, как с целью исследования, так и облегчения страдания пациента путем снижения внутрибрюшного давления, вызванного накоплением жидкости.
Лапароцентез часто применяется как в абдоминальной неотложной хирургии, так и в хирургии повреждений. Это оперативное вмешательство может выполняться в целях диагностики и лечения. Как диагностику лапароцентез используют при закрытых травмах живота при подозрении на внутреннее кровотечение или разрыв кишечника. С лечебно-диагностической целью этот метод используют при асцитах (накоплении стерильной жидкости в брюшной полости вследствие цирроза печени, поджелудочной железы, онкологического заболевания или заболеваний сердца).
Показания к проведению лапароцентеза
Лапароцентез проводится в следующих случаях:
- Подозрение на возможную перфорацию язвы желудка или кишечника;
- Подозрение на активное кровотечение внутри брюшной полости;
- При закрытых травмах живота и отсутствии сознания вследствие травмы, алкогольного или наркотического опьянения;
- Политравма у пациента, который находится без сознания и в тяжелом состоянии;
- Подозрение на торакоабдоминальную травму;
- Развитие асцита.
Полученную с помощью лапароцентеза жидкость исследуют на наличие скрытой крови и включений желчи, кала и кишечного содержимого. Это делается при подозрении на разрывы и размозжение кишечника при закрытой травме живота и невозможности обычного исследования пострадавшего.
Лапароцентез запрещается проводить в следующих ситуациях:
- Спаечная болезнь органов брюшной полости;
- Сильно выраженный метеоризм;
- Грыжа передней брюшной стенки вентральная, то есть та, которая возникла после перенесенной операции;
- Большая вероятность повреждения стенки кишечника;
- Наличие большой опухоли в животе;
- Развитие гнойных и воспалительных процессов в брюшной полости.
Подготовка к лапароцентезу
Так как оперативное вмешательство осуществляется под местной анестезией, необходимо лишь минимальное количество инструментов, а именно: специальный троакар с острым концом; полихлорвиниловая трубка до 1 метра в длину; зажим; несколько шприцев на 5,0-10,0 мл; препараты для местной анестезии, например лидокаин или новокаин; посудина для сбора жидкости; стерильные пробирки; перевязка.
Если больной находится в состоянии, то необходима очистка кишечника и опорожнение мочевого пузыря.
Прокол (разрез) делается на 2-3 см ниже пупка по средней линии живота. Место прокола или разреза предварительно обрабатывается антисептиками. После этого производится послойная инфильтрация тканей растворами анестетиков (лидокаин 2%, новокаин 0,5-1%).
С помощью скальпеля послойно рассекается кожа, подкожная клетчатка, мышца. Троакаром делается прокол брюшной стенки с последующим введением через него ПХВ трубки. Далее спускается жидкость, а также берется незначительная ее часть на цитологическое исследование. Следует отметить то, что жидкость необходимо спускать медленно, примерно 1л в 5 минут. Зачастую при асците возможно получить до 10 литров жидкости.
Если лапароцентез делается при закрытой травме живота, то при отсутствии поступления крови через трубку в нее вводят до 500 миллилитров изотонического раствора, и после этого вернувшаяся жидкость передается на исследования (наличие скрытой крови).
Если полученная назад жидкость напоминает цвет “мясных помоев”, то это свидетельствует о кровотечении в брюшной полости. При поступлении через ПХВ дренаж крови больного сразу же готовят для проведения лапаротомии и дальнейшего обширного оперативного вмешательства.
После окончания процедуры на рану накладывается тугая стерильная повязка, и пациента перекладывают на правый бок.
Дата добавления: 2017-01-14 ; Просмотров: 2140 ; Нарушение авторских прав?
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Плевральная пункция
Показания: 1) удаление жидкости из плевральной полости с диагностической и (или) лечебной целью; 2) удаление воздуха при пневмотораксе; 3) введение газа для сдавления легкого (искусственный пневмоторакс) и медикаментов.
Оснащение: длинные иглы (8—10 см) диаметром более 1 мм с острым срезом и канюли к ним; шприцы емкостью 5 и 20 мл; короткие тонкие иглы для проведения местной анестезии; эластические резиновые трубки, соединяющиеся с канюлей; кровоостанавливающие зажимы (2 шт.) без зубцов; отсасывающий аппарат; раствор йода и спирта.
Техника проведения манипуляции заключается в следующем. Пункцию проводят в специальном помещении (в манипуляционной, перевязочной, процедурной); за 20—30 мин до выполнения манипуляции подкожно вводят 1 мл 2 % раствора промедола. Предварительно перкуторно и рентгенологически определяют верхнюю границу выпота.
При проведении манипуляции больного усаживают на стул спиной к врачу, лицом к спинке стула (на нее можно положить небольшую подушку, чтобы больному было удобно класть руки, согнутые в локтевых суставах). Если позволяет состояние больного, он грудную клетку должен слегка наклонить в здоровую сторону (при этом расширяются межреберья на стороне пункции). Руку на стороне пункции больной должен положить на голову или на противоположное плечо. На стороне поражения проводят предоперационную обработку кожи йодом и спиртом (участок 15—20 х 15—20 см) и определяют место предполагаемого прокола.
Плевральные пункции чаще проводят в седьмом или восьмом межреберье по задней подмышечной линии (при более высоком проколе эвакуировать жидкость полностью невозможно, а при более низком — возникает опасность попадания в брюшную полость и повреждения соответствующих органов), по верхнему краю нижележащего ребра , чтобы не повредить сосудисто-нервный пучок, проходящий по нижнему краю верхнего ребра.
В межреберье, выбранном для пункции, пальцами левой руки определяют верхний край нижнего ребра и точно над ребром выполняют местную анестезию кожи и подкожной клетчатки (на глубину 1—1,5 см). Пункционную иглу с надетой на нее резиновой трубкой, пережатой кровоостанавливающим зажимом, располагают перпендикулярно к поверхности грудной клетки и коротким движением вводят в плевральную полость, прокалывая кожу, подкожную клетчатку, межреберные мышцы и плевру. Момент попадания иглы в плевральную полость обычно легко определяется — он ощущается как «провал» в полость.
После прокола с резиновой трубкой соединяют шприц емкостью 20 мл и снимают зажим. Шприцем отсасывают содержимое плевральной полости и вновь пережимают трубку зажимом. Содержимое шприца выливают в стерильную пробирку или флакон и направляют в лабораторию для исследования.
Затем резиновую трубку подсоединяют к отсасывающему аппарату и, сняв зажим, начинают эвакуировать содержимое плевральной полости. Одновременно ведут наблюдение за состоянием больного. Нельзя допускать стремительного извлечения содержимого плевральной полости во избежание быстрого смещения средостения и развития осложнений (тахикардия, коллаптоидное состояние). Для предупреждения этих явлений трубку периодически пережимают зажимом. Одномоментно удаляют до 1,5 л экссудата. Если состояние больного позволяет, можно удалить и большее количество жидкости. После извлечения жидкости в плевральную полость можно ввести необходимое лекарство. Его вводят путем прокола резиновой трубки вблизи канюли, предварительно пережав ее зажимом, или непосредственно в резиновую трубку.
В конце манипуляции быстрым движением извлекают пункционную иглу. Место прокола обрабатывают йодом и заклеивают стерильной наклейкой. Больного в палату «доставляют на каталке.
Пункцию при пневмотораксе производят спереди, во втором-третьем межреберье, по срединно-ключичной линии. Больной при этом лежит на спине. Анестезию кожи производят по верхнему краю III ребра. Для такой пункции предварительно готовят одноразовую систему для внутривенных вливаний. В системе отрезают трубку сразу после капельницы и опускают конец трубки в стерильный флакон с изотоническим раствором хлорида натрия.
Иглой, надетой на шприц, проводят пункцию плевральной полости по вышеописанной методике. После прокола плевры в шприц начинает поступать воздух. Шприц снимают, а иглу тотчас же соединяют с канюлей подготовленной системы. Воздух начинает бурно выделяться через слой жидкости во флаконе, что наглядно видно по всплывающим пузырькам. Во время вдоха больного количество пузырьков увеличивается, при выдохе — уменьшается.
Когда выделение воздуха прекращается, иглу отсоединяют от системы и вновь соединяют со шприцем. Поршень шприца оттягивают на себя, набирая в него воздух, и быстро извлекают иглу из плевральной полости.
После проведения плевральной пункции и удаления жидкости или воздуха целесообразно выполнить контрольную рентгеноскопию органов грудной клетки.
Возможные осложнения: прокол паренхимы легкого, повреждения межреберного сосудисто-нервного пучка, попадание иглы в брюшную полость, ранение внутрибрюшных органов.